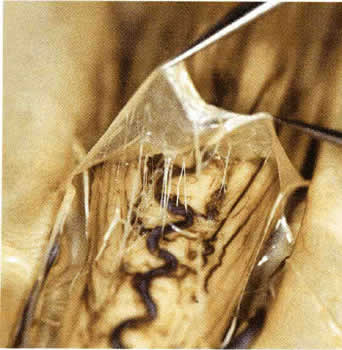
Эпидуральное пространство
Смотреть что такое «Эпидуральное пространство» в других словарях:
эпидуральное пространство — (cavum epidurale, PNA, BNA; cavum extradurale, JNA; эпи + анат. dura mater твердая мозговая оболочка) пространство между твердой оболочкой спинного мозга и надкостницей позвонков, содержащее соединительную ткань и венозные сплетения … Большой медицинский словарь
Кровоизлияние эпидуральное — Кровоизлияние в пространство между костями черепа и твердой мозговой оболочкой. Обычно посттравматическое, может быть острым, подострым или хроническим. Возможно формирование эпидуральной гематомы … Энциклопедический словарь по психологии и педагогике
эпидурография — (эпидуральное пространство + греч. grapho писать, изображать; син. перидурография) рентгенологическое исследование эпидурального пространства после введения в него водорастворимого контрастного вещества путем пункции … Большой медицинский словарь
Эпидурографи́я — (Эпидуральное пространство + греч. graphō писать, изображать; син. перидурография) рентгенологическое исследование эпидурального пространства после введения в него водорастворимого контрастного вещества путем пункции … Медицинская энциклопедия
Эпидуральная анестезия — Эпидуральный катетер в месте введения. Операционное поле обработано йодом. Видны метки глубины на катетере Эпидуральная анестезия, она же «перидуральная» один из методов регионарной анестезии, при котором лекарственные препараты вводятся в… … Википедия
Мозговы́е оболо́чки — (meninges) соединительнотканные структуры, покрывающие головной и спинной мозг. Различают твердую оболочку (dura mater, pachymeninx), паутинную (arachnoidea) и сосудистую, или мягкую (vasculosa, pia mater). Паутинную и мягкую оболочки объединяют… … Медицинская энциклопедия
Перидуралка — Эпидуральная анестезия, она же «перидуральная», жаргонно называемая «эпидуралкой» или «перидуралкой» один из методов местной анестезии, при котором лекарственные препараты вводятся в эпидуральное пространство позвоночника через катетер. Инъекция… … Википедия
Перидуральная анестезия — Эпидуральная анестезия, она же «перидуральная», жаргонно называемая «эпидуралкой» или «перидуралкой» один из методов местной анестезии, при котором лекарственные препараты вводятся в эпидуральное пространство позвоночника через катетер. Инъекция… … Википедия
Эпидуралка — Эпидуральная анестезия, она же «перидуральная», жаргонно называемая «эпидуралкой» или «перидуралкой» один из методов местной анестезии, при котором лекарственные препараты вводятся в эпидуральное пространство позвоночника через катетер. Инъекция… … Википедия
Анестези́я эпидура́льная — (греч. epi на, поверх + анатомическое dura [mater] твердая мозговая оболочка) разновидность региональной анестезии, которая обеспечивается введением в эпидуральное пространство местноанестезирующих средств. Анестезия при этом обусловлена блокадой … Медицинская энциклопедия
Спинной мозг — (medulla spinalis) (рис. 254, 258, 260, 275) представляет собой тяж мозговой ткани, располагающийся в позвоночном канале. Его длина у взрослого человека достигает 41 45 см, а ширина 1 1,5 см. Верхний отдел спинного мозга плавно переходит в… … Атлас анатомии человека
Эпидуральная анестезия
Кратко о методе лечения
Эпидуральная анестезия один из основных методов обезболивания для операций на артериях нижних конечностей. Это введение лекарственных препаратов непосредственно в эпидуральное пространство позвоночного столба через катетер. В ходе такого обезболивания удается добиться следующих результатов: потеря болевой чувствительности. Снижается или практически исчезает общая чувствительность. Наступает расслабление мышц. Механизм действия эпидурального наркоза связан с тем, что лекарство проникает через дуральные муфты в субарахноидальное пространство, в результате чего блокируется прохождение нервных импульсов.
Преимущества лечения в ИСЦ
В нашей клинике 100% хирургических вмешательств на нижних конечностях и терминальном отделе брюшной аорты выполняются с помощью регионарной анестезии. 95% оперативных вмешательств проводятся под эпидуральной анестезией. Также эпидуральная анестезия выполняется после проведения оперативных вмешательств, продленная послеоперационная анальгезия, и в предоперационном периоде у пациентов с критической ишемией нижних конечностей для предоперационной подготовки. На сегодняшний день это оптимальный метод анестезии для проведения операций на нижних конечностях и нижнем этаже брюшной полости. Кроме проведения анестезии во время операций перидуральное обезболивание применяется с целью купирования болей в ногах при критической ишемии. В нашей клинике пациентам с критической ишемией и гангреной сразу устанавливается эпидуральный катетер и проводится непрерывная инфузия анестетика, чтобы полностью снять болевые ощущения.
Показания и противопоказания к методу лечения
Показания:
Противопоказания:
Абсолютные:
Относительные:
Как проходит метод лечения
Эпидуральная анестезия может проводится на разных уровнях. Для операций на сосудах нижних конечностей чаще всего проводится анестезия на поясничном или грудном уровне.
Для выполнения анестезии пациент укладывается на бок, место пункции обрабатывается антисептическим раствором и изолируется стерильным материалом. Ноги пациента подводятся к животу.
Анестезиолог нащупывает остистые отростки позвонков, проводит местную анестезию кожи в месте предполагаемой пункции и затем специальной иглой медленно пунктирует эпидуральное пространство. После ощущения потери сопротивления доктор проводит ряд проб, чтобы убедиться, что игла находится там где надо. После этого в эпидуральное пространство вводится тестовая доза препарата. Проводится наблюдение за реакцией. Если быстро наступает моторный и чувствительный блок, то это означает, что произведена спинномозговая пункция. Если пробы показывают, что пунктировано эпидуральное пространство, то туда устанавливается специальный тонкий катетер.
Катетер фиксируется специальным пластырем и может использоваться для обезболивания как на операцию, так и после нее.
Возможные осложнения при лечении
Заболевания
Эпидуральная анестезия является основным методом обезболивания при операциях на сосудах нижних конечностях, реконструктивно-пластических операциях и ампутациях. С целью купирования болевого синдрома мы применяем продленную перидуральную анестезию.
Спинальный эпидурит
Спинальный эпидурит (epiduritis; синоним: спинальный эпидуральный абсцесс, наружный гнойный пахименингит, гнойный перипахименингит) — это воспалительный острый или хронический процесс в эпидуральном пространстве и на наружной поверхности твердой мозговой оболочки спинного мозга [4].
Классификация.
Классически выделяют, как и в любом другом воспалительном заболевании, острую и хроническую форму. Чаще всего поражаются позвонки нижнего грудного и поясничного отдела.
В зависимости от локализации заболевания выделяют эпидурит:
1) ограниченный – область поражения ограничивается только грыжевым выпячиванием;
2) неограниченный – воспалительный процесс наблюдается в нисходящих и восходящих сегментах;
3) распространенный односторонний – воспаление наблюдается только с одной стороны;
4) распространенный двусторонний – процесс воспаления захватывает обе стороны [3] ;
6) Различают внутренний и наружный эпидурит спинного мозга. Первая разновидность встречается редко. Чаща наблюдается наружный вид, при котором воспалительный процесс всегда распространяется на жировую клетчатку эпидурального пространства. Еще чаще процесс начинается с эпидуральной клетчатки и потом распространяется на наружные слои твердой оболочки. [2]
Кроме того, выделяют две формы заболевания:
1) Гнойный: Самая тяжелая форма заболевания, характеризуется наличием гнойного очага в области эпидурального пространства.
2) Негнойный (серозные, серозно-фиброзные, гиперпластические): часто имеет скрытый характер течения. В ходе развития заболевания не наблюдается возникновение нарушений неврологического плана. Вялотекущие процессы могут привести к изменениям в эпидуральной клетчатке, а также нарушить целостность твердой мозговой оболочки. Часто фиброзная ткань разрастается, а воспаление переходит на мягкие оболочки спинного мозга. Нарушается ликворообращение, сосуды сдавливаются. Результатом такого воздействия становятся ишемические изменения в спинном мозге [3].
2. Этиология и патогенез.
Гнойный эпидурит обычно развивается как осложнение гнойных процессов рядом с эпидуральным пространством: остеомиелита позвоночника, заднего медиастинита, паравертебрального абсцесса, абсцесса легкого и др., или общей гнойной инфекции: сепсиса (чаще стафилококкового, реже стрептококкового, пневмококкового), гнойного тонзиллита, рожи, пиелита, инфицированного аборта, фурункулеза. В эпидуральное пространство возбудитель попадает per continuitatem или гематогенным путем. Локализуется процесс чаще всего в нижнем грудном отделе. Абсцесс обычно распространяется на протяжении 3—4 позвонков. Через твердую мозговую оболочку возбудитель не проникает, поэтому мягкие оболочки и спинной мозг обычно в воспалительном процессе непосредственна не участвуют. Но они могут, конечно, страдать от давления, воздействия токсинов, расстройства кровообращения и лимфообращения и других патогенных факторов [1, 3].
Негнойный эпидурит, согласно мнению исследователей, нередко протекает латентно. Эпидуральная клетчатка отличается высокой реактивностью и вовлекается в процесс при многих местных и общих инфекциях, особенно при аллергических реакциях. Острые негнойные эпидуриты обычно вполне доброкачественны и не вызывают стойких неврологических нарушений. Наряду с этим встречаются хронически текущие негнойные пахименингиты и эпидуриты, вызывающие массивные изменения в эпидуральной клетчатке и твердой мозговой оболочке. Жировая ткань замещается грануляционной, в оболочке происходит разрастание фиброзной ткани. С течением времени воспалительные изменения могут перейти и на мягкие мозговые оболочки. Плотная фиброзная ткань, как кольцом окружая спинной мозг, нарушает ликворообращение, сдавливает сосуды и вызывает ишемические изменения в спинном мозге и его оболочках [1, 3].
Подобные гиперпластические формы пахименингита и эпидурита, при которых твердая мозговая оболочка может стать толще нормальной в 5—10 раз, срастаясь с надкостницей позвонков, с одной стороны, и с мягкими оболочками — с другой, постепенно прогрессируя, дают клиническую картину опухоли спинного мозга. Это гипертрофический пахименингит, по терминологии старых авторов [2].
Хронический эпидурит — вторичное заболевание, осложняющее туберкулез, сифилис (редко), бруцеллез. Может выявляться в связи с травмой позвоночника, перенесенной за много лет до появления симптомов эпидурита, с наличием инородного тела или опухолью в позвоночном канале, с простудой. Хронические заболевания позвоночника воспалительного и дегенеративного характера также могут осложниться хроническими эпидуритом. Эпидурит может проявляться одним очагом, несколькими отдельными очагами или поразить диффузно все эпидуральное пространство. Страдают преимущественно грудной или одновременно грудной и поясничный отделы. Много реже встречается описанный старыми авторами гипертрофический шейный пахименингит. Рубцовые изменения и воспалительные наслоения сильнее выражены по задней поверхности дурального мешка, реже наблюдается их более или менее одинаковое развитие в виде муфты по всей окружности твердой мозговой оболочки. [2]
3. Клиническая картина
Гнойный эпидурит.
Болезнь начинается остро, реже подостро. Появляются симптомы тяжелой острой инфекции: слабость, недомогание, головные боли, отсутствие аппетита, гектическая лихорадка, изменения крови септического характера (ускоренная СОЭ, нейтрофильный сдвиг). На этом фоне развиваются корешковые боли, симптомы натяжения, парестезии, нарушение функции тазовых органов. Позднее возникают параличи, чаще всего в форме нижнего парапареза (параплегии) спастического характера. При поражении на шейном уровне развивается тетрапарез разной выраженности до плегии. Нередко наблюдаются корешковые симптомы выпадения: вялость отдельных рефлексов, гипестезия, похудание мышц [1, 2]
Негнойный_эпидурит.
4. Диагностика
Для распознавания спинальных эпидуритов предложена (Д. Куимов) следующая триада:
— острые корешковые боли на фоне высокой температуры и менингеальных явлений;
— синдром нарастающего сдавления спинного мозга — острый компрессионный синдром;
— наличие гнойного или инфекционного очага в организме (по МРТ). Кроме того проводится, в первую очередь, лабораторная диагностика ( Лейкоцитоз со сдвигом влево, повышение СОЭ, СРБ). Так же в ходе оперативного лечение возможно применение цитологического исследования. Кроме того, важно проводить дифференциальную диагностику со спондилодисцитами, спондилитами, паравертебральными абсцессами, менингитом, миелитом, опухолевым поражением [1].
Диагностика острых гнойных эпидуритов не представляет больших затруднений. Хронические эпидуриты обнаруживаются либо на операции по поводу других поражений спинного мозга, либо на секции [5].
5. Лечение
Классически выделяют консервативное и хирургическое лечение. В случае описываемого заболевания без применения обоих типов лечения нельзя обойтись.
При установлении гнойного этиологии эпидурита показаны срочная ламинэктомия и опорожнение эпидурального пространства от гнойного экссудата с последующим энергичным лечением антибиотиками. Во время операции вскрывать твердую мозговую оболочку не следует. Применяют антибиотики широкого спектра действия (чаще пенициллины) [2].
В случае негнойного эпидурита- лечение так же, в первую очередь, хирургическое. Антибиотики назначаются до и после операции [2].
В последующем показано проведение разного по длительности ( в зависимости от выраженности неврологического дефицита) реабилитационного лечения, включая лечебную гимнастику и физиопроцедуры. Кроме того, при длительном обездвиживании пациента нельзя забывать о риске ТЭЛА и проводить антикоагулянтную терапию и другие виды симптоматического лечения.
6. Прогноз
Прогноз во многом зависит от того, насколько рано пациент обратится к специалисту. Ранняя диагностика позволяет начать своевременное лечение и снизить негативные последствия заболевания. Безусловно необходимо своевременно выявить возбудителя процесса инфицирования и провести грамотное оперативное вмешательство и антибактериальную терапию. Если лечение было начато несвоевременно, то эпидурит может закончиться выздоровлением или перейти в хроническую форму. Среди последствий в этом случае отмечают нарушения двигательных способностей в виде пареза, плегии, расстройств чувствительности, а также расстройств функции тазовых органов ( недержание мочи или хроническая задержка). Кроме того, при длительной иммобилизации больного, могут образоваться пролежни, ТЭЛА, различная урогенитальная инфекция. При несвоевременном или неполном лечении больной может навсегда остаться инвалидом.
Так ли страшна эпидуральная анестезия?
Поделиться:
В предыдущей статье «Обезболивание при родах» я писал о том, чем хороша эпидуральная анестезия в родах, а теперь давайте поговорим о возможных «побочных эффектах» данной процедуры. Только я не буду запугивать вас ужасами, описанными в книжках по анестезиологии, хорошо? Осложнения бывают даже при уколах в ягодицу, чего уж говорить о такой несомненно инвазивной процедуре, как эпидуральная анестезия, где происходит вмешательство в работу центральной нервной системы.
Однако поверьте: если врач опытный, делает всё аккуратно, выполняет все мероприятия, направленные на борьбу с заносом инфекции, то и осложнений у такого доктора практически не бывает. Зато бывают некоторые, скажем так, распространенные проблемы, которым, на мой взгляд, придают преувеличенное значение. И вот о них я вам сейчас расскажу.
Боли в спине и ногах
Чаще всего пациенты жалуются на неприятные ощущения в месте пункции. Сразу скажу — неприятные ощущения будут, поскольку игла достаточно толстая, это в момент постановки катетера она не чувствуется, но потом боли все же проявляют себя, однако, как правило, длятся не более недели.
Нередко в интернете мне пишут про «долгоиграющие» сильные, стреляющие боли по ходу нерва в ноге. Коллеги акушеры и неврологи сразу готовы утверждать,что это виновато наше обезболивание. Да, такие проблемы могут быть, и они описаны, но… Интересно, что подавляющее большинство наших пациентов с кишечной непроходимостью, которым мы регулярно ставим абсолютно идентичные катетеры, не жалуются ни на что подобное.

Почему так? Видится мне, что в процессе родов отнюдь не только катетеры могут вызывать повреждение нервной ткани. Не говоря уже о том, что современные катетеры абсолютно не влияют на нерв, а современные обезболивающие не обладают нейротоксичным эффектом. Мы уже давно ушли от лидокаина, который в концентрированном виде может вызывать некое нейротоксическое воздействие.
Притом напомню, что естественные роды — это очень активный процесс, и сдавление нерва возможно на любом уровне: как в области поясничных позвонков, так и тазобедренных суставов. Так что, хотя полностью отрицать воздействие анестезии на нервную систему я не могу, тем не менее в каждом случае надо разбираться отдельно, а делать это должен опытный и умный невролог. Именно толковый специалист даст заключение, где именно произошло повреждение.
Головные боли

Еще одна неприятность, которая зачастую может сопровождать послеродовый период, — это головная боль, иногда очень сильная. Опять же и здесь нужно тщательно разбираться. При постановке эпидурального катетера постпункционная головная боль может возникать при непреднамеренном проколе твердой мозговой оболочки. Это оболочка, похожая на мешок, где в спинномозговой жидкости (ликворе) плавает спинной мозг. Анестезиолог не должен ее протыкать иглой, но бывают непреднамеренные подобные случаи.
В результате из проколотой оболочки вытекает жидкость. Из-за истечения ликвора возникают сильнейшие головные боли, особо мучительные при вставании. Понятно, что все это значительно омрачает радость рождения малыша.
Впрочем, врачи всеми силами пытаются ускорить процесс восстановления. Женщине назначают обильное питье, капельницы, обезболивание, и боль проходит в течение 7–10 дней. Иногда ставят заплатку из крови: врач набирает кровь пациентки и в том же промежутке, куда вводился катетер, пунктирует эпидуральное пространство и вводит аутокровь женщины. Практически в ста процентах случаев после этого боли проходят.
Но отмечу, что вышеописанное осложнение — весьма редкое, и у опытных анестезиологов такого не бывает (помните, я вам писал в предыдущей статье, что лучше найти доктора заранее?).
У меня самого как-то спросили: «А своей жене вы бы дали подобную анестезию?». На что я ответил: «Моя дочка рождена оперативным методом, маму обезболивали именно через “эпидуру”. Я сам обезболивал».
Клиническая анатомия позвоночника и спинного мозга
Для успешного и безопасного проведения спинальной и эпидуральной анестезии необходимо хорошо ориентироваться в анатомии позвоночника и спинного мозга.
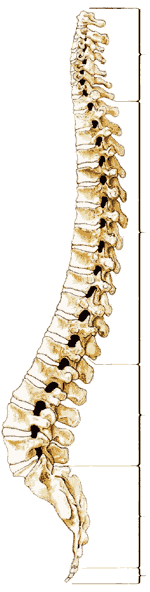
Позвоночный канал проходит от большого затылочного отверстия до крестцовой щели, но при этом субарахноидальное пространство обычно заканчивается на уровне второго крестцового позвонка ( рис.1.1 ).
 |  |
| |||||
| Рис.1.1. | Рис 1.2. |
Прилегающие друг к другу тела позвонков разделены межпозвонковыми дисками. Хотя все позвонки имеют общую структуру ( рис 1.3 ), они различаются по форме и размерам в зависимости от их расположения и функции. Шейные позвонки, имеющие наименьшую весовую нагрузку и максимальную подвижность, относительно малы по сравнению с большими массивными позвонками крестцового отдела ( рис 1.4 ).
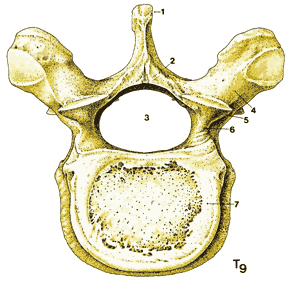 | 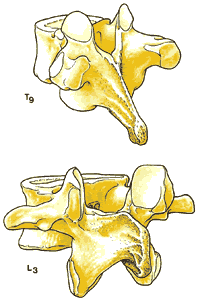 |
| Рис. 1.3. Типичный позвонок грудного отдела 1. Остистый отросток 2. Дужка позвонка 3. Отверстие позвонка (позвоночный канал). 4. Поперечный отросток 5. Верхний суставной отросток 6. Ножка позвонка 7. Тело позвонка | Рис.1.4. Наклонные виды грудного и поясничного позвонков. |
Особенности отдельных позвонков оказывают влияние на технику, в первую очередь, эпидуральной пункции. Остистые отростки отходят под различными углами на разных уровнях позвоночника. В шейном и поясничном отделах они располагаются почти горизонтально по отношению к пластине, что облегчает срединный доступ при перпендикулярном расположении иглы к оси позвоночника. На средне-грудном уровне (Тh5-9 ) остистые отростки отходят под достаточно острыми углами ( рис 1.2 ), что делает предпочтительным парамедиальный доступ. Отростки верхних грудных (Тh1-4 ) и нижних грудных (Тh10-12 ) позвонков ориентированы промежуточно по сравнению с двумя вышеуказанными особенностями. На этих уровнях ни один из доступов не имеет преимуществ перед другим.
Крестец сформирован путем срастания 5 крестцовых позвонков, внутри которых спинальный канал продолжается дальше вниз до конца крестцовой щели ( рис.1.5a и б ). Иногда пластинки у крестцовых позвонков могут отсутствовать на уровне S4 и даже S5, обуславливая формирование ненормально большой крестцовой щели. Ниже крестца находится копчик.
 | 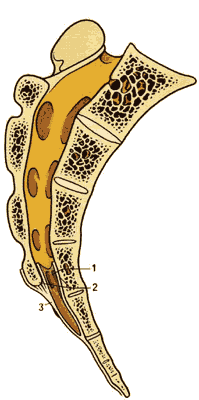 |
| Рис. 5а. Вид сзади. | Рис. 5б. Сагиттальный срез крестца и копчика 1. S4 2.Крестцовая щель 3.Крестцово-копчиковая связка |
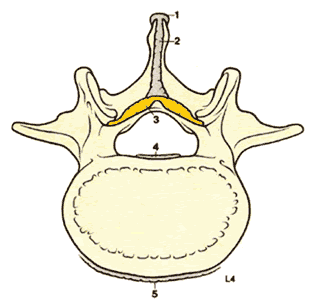 |  |
| Рис.1.6. Поперечный срез поясничного позвонка, демонстрирующий присоединение спинных связок. 1. Надостистая связка 2. Межостистая связка 3. Желтая связка 4. Задняя продольная связка 5. Передняя продольная связка | Рис.1.7. Сагиттальный срез через второй и третий поясничные позвонки, демонстрирующий связки, присоединенные к смежным дугам и остистым отросткам 1. Надостистая связка 2. Межостистая связка 3. Желтая связка |
Желтая связка состоит из двух листков, сращенных по средней линии под острым углом. В связи с этим она как бы натянута в виде «тента». В шейном и грудном отделах желтая связка может быть не сращена по средней линии, что вызывает проблемы при идентификации эпидурального пространства по тесту потери сопротивления. Желтая связка тоньше по средней линии (2-3 мм) и толще по краям (5-6 мм). В целом, она имеет наибольшую толщину и плотность на поясничном
(5-6 мм) и грудном уровнях (3-6 мм), и наименьшую в шейном отделе (1,5-3 мм). Вместе с дужками позвонков желтая связка формирует заднюю стенку позвоночного канала. ( рис. 1.8 )
При проведении иглы срединным доступом она должна пройти сквозь надостистые и межостистые связки, а затем сквозь желтую связку. При парамедиальном доступе игла минует надостистую и межостистую связки, сразу достигая желтой связки. Желтая связка плотнее других, поэтому возрастание сопротивления при прохождении ее иглой, с последующей его потерей используют для идентификации эпидурального пространства.
Оболочки спинного мозга.
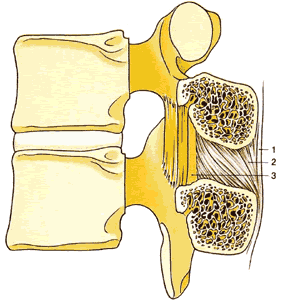
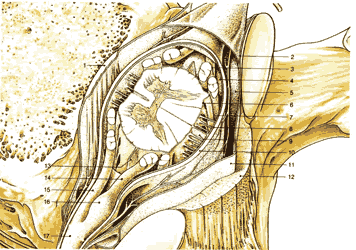 | Рис.1.9. Поперечный срез позвоночного канала в грудном отделе, демонстрирующий спинные связки и содержимое дурального мешка. 1. Задняя продольная связка 2. Надкостница 3. Нервный корешок 4. Cубарахноидальное пространство 5. Эпидуральное пространство 6. Мягкая мозговая оболочка 7. Паутинная оболочка 8. Субдуральное пространство 9. Субдуральная перегородка 10. Твердая мозговая оболочка (внутренний слой) 11. Твердая мозговая оболочка (внешний слой) 12. Желтая связка 13. Зубчатая связка 14. Дорсальный корешок нерва 15. Вентральный корешок нерва 16. Ганглии дорсального корешка 17. Спинномозговой нерв |
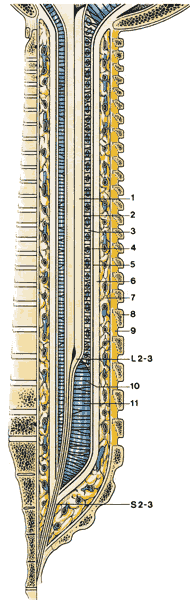 | Рис.1.10. Схематичная диаграмма, показывающая уровни, на которых заканчивается эпидуральное пространство, субарахноидальное пространство и спинной мозг. 1.Спинной мозг 2.Мягкая мозговая оболочка 3.Субарахноидальная перегородка 4.Паутинная оболочка 5.Субдуральное пространство 6.Твердая мозговая оболочка 7.Эпидуральное пространство 8.Позвонок 9.Желтая связка 10.Трабекула 11.Субарахноидальное пространство |
Между мягкой мозговой и паутинной оболочками проходят многочисленные тонкие трабекулы. Кроме того, там находятся два волокнистых тяжа, которые поддерживают спинной мозг в центральном положении внутри позвоночного канала, а также зубчатая связка и субарахноидальная перегородка. ( рис.1.11 ).
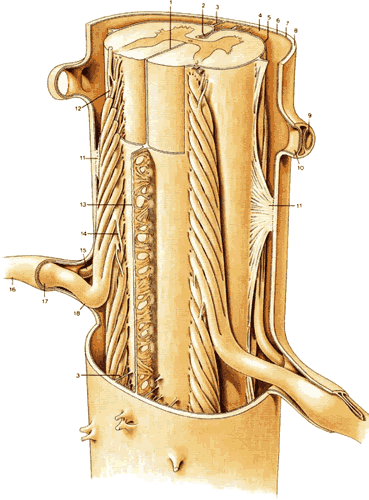 | Рис.1.11 1.Задняя медиальная перегородка 2.Передняя медиальная щель 3.Трабекула 4.Субарахноидальное пространство 5.Мягкая мозговая оболочка 6.Паутинная оболочка 7.Субдуральное пространство 8.Твердая мозговая оболочка 9.Пространство для вентрального корешка нерва 10.Пространство для дорсального корешка нерва 11.Зубчатая связка 12.Корешки 13.Субарахноидальная перегородка 14.Нервные волокна, взаимосвязывающие нервные корешки смежных сегментов 15.Вентральный корешок нерва 16.Спинномозговой нерв Т10 17.Ганглии дорсального корешка 18.Дорсальный корешок нерва |
Зубчатая связка, которая обнаружена на обеих (передней и задней) сторонах спинного мозга, является продолжением мягкой мозговой оболочкой на передние и задние нервные корешки. Достигая паутинной оболочки, она имеет треугольную проекцию ( рис.1.11 ). Субарахноидальная перегородка соединяется с мягкой мозговой и паутинной оболочками в медиальной плоскости сзади ( рис.1.11 ). Имея ячеистую структуру, она не является окончательно сформированной перегородкой, но может стать частичным барьером для свободного распространения введенных жидкостей, в особенности в грудном отделе.
Все три оболочки спинного мозга также распространяются в стороны, окружая сначала нервные корешки, а затем и смешанные спинномозговые нервы. Таким образом, мягкая мозговая, паутинная и твердая мозговая оболочки формируют эндонервий, перинервий и эпинервий. Субарахноидальное пространство также распространяется в стороны вдоль нервных корешков смешанных нервов на небольшое расстояние ( рис.1.14 ). Эти дуральные манжеты обычно заканчиваются в межпозвонковых отверстиях, но иногда они распространяются на сантиметр или более, вдоль спинномозговых нервов ( рис.1.16 ).
 | 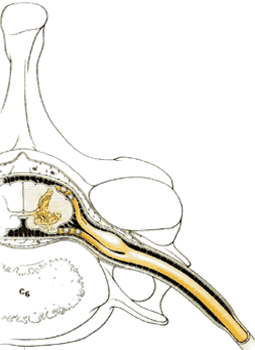 |
| Рис. 1.14. | Рис. 1.16. |
Твердая мозговая оболочка (ТМО) представляет собой листок соединительной ткани, состоящей из коллагеновых волокон, ориентированных как поперечно, так и продольно, а также некоторого количества эластических волокон, ориентированных в продольном направлении. ( рис. 1.12 ) На протяжении длительного времени считали, что волокна ТМО имеют преимущественно продольную ориентацию. В связи с этим рекомендовали при пункции субарахноидального пространства ориентировать срез спинальной иглы с режущим кончиком вертикально, чтобы он не пересекал волокна, а как бы их раздвигал. Позднее при помощи электронной микроскопии выявили достаточно беспорядочное расположение волокон ТМО – продольное, поперечное и частично циркулярное. Толщина ТМО вариабельна (от 0,5 до 2 мм) и может отличаться на разных уровнях у одного и того же пациента. Чем толще ТМО, тем выше ее способность к ретракции (стягиванию) дефекта.
Мягкая мозговая оболочка. Мягкая мозговая оболочка вплотную окутывает спинной мозг и его кровеносные сосуды и является продолжением церебральной мягкой мозговой оболочки ( рис.1.15 ). Она состоит из двух слоев. Внутренний слой находится в непосредственном контакте с глиальными клетками и не может быть снят со спинного мозга. Кровеносные сосуды, которые проходят вдоль корешков спинных нервов и спинного мозга находятся четко снаружи и покрыты мягкой мозговой оболочкой. Микроскопически это покрытие распространяется до начала капилляров.
| |
| Рис. 1.15. Фотография спинного мозга, покрытого мягкой мозговой оболочкой. |
Все три оболочки спинного мозга также распространяются и латерально, чтобы окутать сначала нервные корешки, а затем и смешанные спинномозговые нервы. Таким образом, мягкая мозговая, паутинная и твердая мозговая оболочки формируют эндонервий, перинервий и эпинервий. Субарахноидальное пространство также распространяется латерально вдоль нервных корешков смешанных нервов на короткое расстояние ( рис.1.14 ). Эти дуральные манжеты обычно заканчиваются в межпозвонковых отверстиях, но иногда они распространяются на сантиметр, или более, вдоль спинномозговых нервов ( рис.1.16 ).
Наилучшей проницаемостью характеризуются препараты с промежуточной способностью растворяться в жирах – лидокаин, бупивакаин.
Объяснением этому является тот факт, что диффузия из эпидурального в субарахноидальное пространство осуществляется непосредственно сквозь клетки паутинной оболочки, поскольку межклеточные связи настолько плотны, что исключают возможность проникновения молекул между клетками. В процессе диффузии препарат должен проникнуть в клетку через двойную липидную мембрану, а затем, еще раз преодолев мембрану, попасть в субарахноидальное пространство. Паутинная оболочка состоит из 6-8 слоев клеток. Таким образом, в процессе диффузии вышеуказанный процесс повторяется 12-16 раз. Препараты с высокой жирорастворимостью термодинамически более стабильны в двойном липидном слое, чем в водном внутри- или внеклеточном пространстве, в связи с этим, им «труднее» покинуть мембрану клетки и переместиться во внеклеточное пространство. Таким образом, замедляется их диффузия сквозь паутинную оболочку. Препараты с плохой растворимостью в жирах имеют противоположную проблему – они стабильны в водной среде, но с трудом проникают в липидную мембрану, что тоже замедляет их диффузию.
Препараты, с промежуточной способностью растворяться в жирах, в наименьшей степени подвержены вышеуказанным водно-липидным взаимодействиям.
Эпидуральное пространство (ЭП)
ЭП является частью спинномозгового канала между его наружной стенкой и твердой мозговой оболочкой, простирается от большого затылочного отверстия до крестцово-копчиковой связки. Твердая оболочка прикрепляется к большому затылочному отверстию, а также к первому и второму шейным позвонкам, в связи с этим растворы, введенные в ЭП, не могут подняться выше этого уровня. ЭП расположено кпереди от пластины, с боков ограничено ножками, а спереди телом позвонка.
ЭП содержит: а) жировую клетчатку, б) спинно-мозговые нервы, выходящие из спинно-мозгового канала через межпозвонковые отверстия, в) кровеносные сосуды, питающие позвонки и спинной мозг. Сосуды ЭП в основном представлены эпидуральными венами, формирующими мощные венозные сплетения с преимущественно продольным расположением сосудов в боковых частях ЭП и множеством анастомотических веточек. ЭП имеет минимальное наполнение в шейном и грудном отделах позвоночника, максимальное – в поясничном отделе, где эпидуральные вены имеют максимальный диаметр.
В обычных условиях давление в ЭП имеет отрицательное значение. Наиболее низким оно является в шейном и грудном отделе. Увеличение давления в грудной клетке при кашле, пробе Вальсальвы приводит к повышению давления в ЭП. Введение жидкости в ЭП повышает давление в нем, величина этого повышения зависит от скорости и объема введенного раствора. Параллельно увеличивается давление и в субарахноидальном пространстве.
Давление в ЭП становится положительным в поздних сроках беременности за счет повышения внутрибрюшного давления и расширения эпидуральных вен. Уменьшение объема ЭП способствует более широкому распространению местного анестетика.
Непреложным является факт, что препарат, введенный в ЭП, попадает в СМЖ и спинной мозг.
В настоящее время экспериментально подтвержден лишь один механизм проникновения лекарственных препаратов из ЭП в СМЖ / СМ – диффузия через оболочки спинного мозга (см. выше).
Новые данные по анатомии эпидурального пространства.
При отсутствии дегенеративных заболеваний позвоночника, межпозвонковые отверстия обычно открыты, независимо от возраста, что позволяет введенным растворам свободно покидать ЭП.
Воспалительные заболевания и ранее перенесенные операции искажают нормальную анатомию эпидурального пространства.
С внутренней стороны к твердой мозговой оболочке очень близко прилежит паутинная оболочка, которая, тем не менее, с ней не соединяется. Пространство, образуемое этими оболочками, называют субдуральным. Термин «субдуральная анестезия» является некорректным и не идентичным термину «субарахноидальная анестезия». Случайное введение анестетика между паутинной и твердой мозговой оболочкой может явиться причиной неадекватной спинальной анестезии.
Начинается от большого затылочного отверстия (где переходит в интракраниальное субарахноидальное пространство) и продолжается приблизительно до уровня второго крестцового сегмента, ограничивается паутинной и мягкой мозговой оболочками. Оно включает в себя спинной мозг, спинно-мозговые корешки и спинно-мозговую жидкость.