Симптомы и лечение эндометриоза яичника
Одна из самых распространенных форм наружного генитального эндометриоза чаще всего выявляется у женщин 30-35 лет. Начало развития заболевания приходится на 23-28 лет, так как в большинстве случаев в первые 5-7 лет симптомы при эндометриозе яичников отсутствуют.
Патология характеризуется поражением овариальной ткани железы с формированием на ней эндометриоидных узлов и полых кист, внутренняя поверхность которых выстлана эндометрием. В гинекологии их называют «шоколадными» из-за наполнения густой коричневой жидкостью. Это секрет миниатюрных менструаций, возникающих одновременно с маточными кровотечениями во время месячных.
Клетки эндометрия попадают на железу, прикрепляются и разрастаются на ее поверхности, образуя мелкоточечный очаг эндометриоза. Постепенно он увеличивается, что связано с чувствительностью эндометриоидной ткани к женским половым гормонам.
Клетки «функционируют» в соответствии со стадиями менструального цикла, также отторгаются во время регулы и нарастают после кровотечения. Этот процесс сопровождается миниатюрными менструациями. С каждым месяцем образование увеличивается в размерах, кровоизлияния происходят внутрь железы с постепенным образованием кист.
Менструальные выделения скапливаются в полости кистозного разрастания, что приводит у ее росту с каждой последующей менструацией. Отток секрета нарушается, вследствие чего он сгущается и становится похож на расплавленный шоколад.
На начальных стадиях заболевания эндометриоидные кисты маленькие и единичные. Со временем увеличивается их число и размер формирований. Эндометрий разрастается не только в поверхностных слоях яичника, но и проникает вглубь железы.
Каким образом эндометрий появляется на поверхности яичника, ученые-медики выясняют по сей день. Сегодня существует несколько версий:
Если оплодотворение не произошло, поверхностный эндометрий отторгается и выводится из органа вместе с кровянистыми выделениями. Основная часть месячных выводится наружу через влагалище, но у некоторых выделения попадают в брюшную полость. Этот процесс называют ретроградной менструацией.
По статистике, не у всех женщин с забросом менструальной крови в полость живота, развивается эндометриоз правой или левой железы. Для этого должны сформироваться определенные условия:
Эндометриоз одного или обеих яичников чаще появляется у женщин:
Эндометриоз правого яичника или левого может появиться у женщин с ожирением, при малоподвижном образе жизни. Риск заболеть возрастает при нерациональном питании, у девушек, склонных к переживаниям, после серьезных стрессовых ситуаций.
Эндометриоидному поражению яичников подвержены девочки с нарушениями менструального цикла, а также женщины, у которых нет детей, или те, у которых первый ребенок родился в зрелом возрасте. Патологический отпечаток накладывает использование внутриматочной спирали в течение 5 лет, а также частая смена половых партнеров и инфекции, как следствие незащищенного полового акта.
На начальном этапе эндометриоидные образования на яичнике никак себя не обнаруживают. Первые 5-7 лет заболевание имеет латентное течение, без симптомов. По мере прогрессирования патологии появляются клинические проявления: боль, нарушение месячных и репродуктивной функции.
Болевой синдром локализуется в нижней части живота, распространяется на паховую область, поясницу, отдает в крестец, прямую кишку. Болезненность появляется при дефекации, мочеиспускании, усиливается во время полового акта.
В межменструальный период болевые ощущения носят тянущий, ноющий характер. По мере приближения месячных боли становятся режущими и более сильными. При длительном течении эндометриоза яичников болезненность присутствует постоянно, становится хронической.
Большие кисты давят на соседние органы малого таза, благодаря чему клиническую картину дополняют:
Выраженные изменения на железах приводят к изменениям менструальной функции. Продолжительность месячных увеличивается, они становятся обильными и болезненными. За несколько дней появляются мажущие выделения. Некоторые больные во время менструации жалуются:
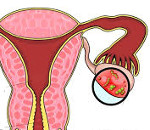
Эндометриоз яичников
Эндометриоз яичников — это форма наружного генитального эндометриоза, при котором поражается овариальная ткань. Проявляется хроническими тазовыми болями, обильными болезненными менструациями, диспареунией, дизурией, дисхезией и бесплодием. Для диагностики применяется бимануальная пальпация, трансвагинальное УЗИ, КТ и МРТ тазовых органов, диагностическая лапароскопия, исследование крови на онкомаркер CA-125. В консервативной терапии заболевания используют гормоны, анальгетики, седативные препараты. Оперативное лечение предусматривает энуклеацию кист, лазерную вапоризацию или электрокоагуляцию очагов эндометриоза, резекцию или удаление яичника.
МКБ-10
Общие сведения
Развитие эндометриоидных образований в ткани яичников — наиболее распространенная форма эндометриоза. Заболевание диагностируется у каждой третьей женщины, предъявляющей жалобы на гинекологические проблемы. Патологический процесс может быть как односторонним, так и двухсторонним. Наиболее часто эндометриоз яичников выявляют у пациенток в возрасте от 22 до 45 лет, при этом бессимптомные формы встречаются даже у 10-14-летних девочек.
Из-за латентного течения начальных этапов заболевание обычно выявляют лишь спустя 5-7 лет с момента его возникновения, когда поражение органа уже является значительным. Вместе с тем, именно своевременная диагностика позволяет предупредить бесплодие — наиболее распространенное осложнение при такой патологии.
Причины
Разрастанию эндометриоидных очагов в овариальной ткани предшествует занос клеток эндометрия в малый таз. Хотя окончательно этиопатогенез заболевания не установлен, выявлен ряд факторов, повышающих вероятность развития эндометриоза. Основными из них являются:
Патогенез
Если клетки эндометрия, которые попали в таз с ретроградным забросом менструальной крови, не были уничтожены макрофагами, появляется возможность их внедрения в ткань яичников. Сначала эндометриодные очаги имеют небольшие размеры и располагаются поверхностно. В последующем эндометриоз поражает все большую площадь яичника и распространяется вглубь тканей. Клетки эндометриоидных разрастаний подвержены тем же циклическим изменениям, что и слизистая матки. Последовательно происходящие пролиферация, секреция и отторжение формируют характерные анатомические изменения и клиническую картину болезни.
В яичниках образуются множественные кисты, размеры которых увеличиваются с каждым менструальным циклом. Из-за неполной резорбции в них накапливается свернувшаяся кровь, которая имеет характерный «шоколадный» цвет. Распространение процесса на фолликулярную ткань приводит к нарушению эндокринной функции. Регулярное поступление крови в полость малого таза становится причиной образования спаек между яичниками и расположенными рядом органами.
Классификация
При определении формы заболевания учитывают особенности строения эндометриодной ткани, размеры поражения и степень вовлечения в процесс других органов. На основе гистологических характеристик и клинических проявлений специалисты в сфере гинекологии выделяют:
С учетом этапа развития эндометриоза яичников различают 4 степени заболевания:
Симптомы эндометриоза яичников
Более чем у 2/3 пациенток выявляется болевой синдром разной интенсивности, длительности и локализации. Женщины жалуются на периодически возникающие болезненные ощущения в нижней части живота, паховой и поясничной области, болезненность и дискомфорт во время полового акта, мочеиспускания, дефекации. Возможна иррадиация в крестец, влагалище, прямую кишку. По мере развития эндометриоза болезненные ощущения возникают не только при нагрузках, но и в покое. Их длительность и интенсивность нарастают, однако выраженность зависит от фазы менструального цикла. До начала менструации боль обычно носит тянущий или ноющий характер, с наступлением месячных становится режущей.
У 30% пациенток наблюдаются признаки альгодисменории — менструаций, сопровождающихся резкой болью, слабостью, головокружением, тошнотой, рвотой, ознобом и повышением температуры до субфебрильных цифр. При эндометриозе III-IV степени возможно нарушение менструального цикла за счет эндокринной дисфункции яичников: месячные удлиняются, становятся более обильными, за несколько дней до и после них возникают мажущие кровянистые выделения. Более чем в половине случаев гормональный дисбаланс и спайки в малом тазу становятся причиной бесплодия.
Давление больших по объем кист может нарушать функцию тазовых органов. В таких случаях женщина отмечает вздутие живота, запоры, учащение позывов к мочеиспусканию, циклические боли в ногах. При воздействии на нервные пучки и сплетения возможно появление признаков, характерных для пояснично-крестцового радикулита — прострелов в ногу, резких болей в области поясницы при изменении тела и т. п. Иногда на фоне боли и гормональных нарушений появляется плаксивость, раздражительность, подавленное состояние, нарушается сон, кожа становится дряблой, сухой или, наоборот, возникает угревая сыпь.
Осложнения
Основное осложнение эндометриоза яичников — нарушение репродуктивной функции, возникающее на фоне дисбаланса половых гормонов и спаечной болезни. Больше 60% пациенток не могут забеременеть, и даже при наступлении беременности у таких женщин повышен риск самопроизвольного аборта или преждевременных родов.
При эндометриомах больших размеров нарушаются функции расположенных рядом органов, вплоть до развития недержания мочи, кишечной непроходимости и тяжелых неврологических расстройств, а разрыв кист может привести к развитию перитонита и сепсиса. Гетеротопированные клетки эндометрия склонны к малигнизации. При этом злокачественные новообразования отличаются высокой степенью агрессивности, быстро распространяются на соседние органы и метастазируют с током крови и лимфы.
Диагностика
Большинство симптомов эндометриоза яичников характерны и для других гинекологических заболеваний, поэтому для точной постановки диагноза пациентке назначают комплексное обследование. Как правило, оно включает:
При подозрении на наличие очагов эндометриоза в различных органах пациентке назначают ультразвуковую гистеросальпингоскопию, гистеросальпингографию, кольпоскопию, гистероскопию, УЗИ ректальным датчиком и др. Дифференциальная диагностика выполняется с гинекологическими воспалительными заболеваниями, кистами и раком яичников, тубовариальными образованиями и неоплазиями тазовых органов. При возможном разрыве эндометриоидной кисты необходимо исключить внематочную беременность, острый аппендицит, другую хирургическую патологию. К обследованию и ведению пациентки могут привлекаться онкогинеколог, хирург, уролог, репродуктолог, по показаниям — анестезиолог-реаниматолог, терапевт.
Лечение эндометриоза яичников
Консервативная терапия
Выбор схемы лечения зависит от возраста женщины, ее репродуктивных планов, выраженности клинических проявлений и степени распространения процесса. Если заболевание протекает бессимптомно и выявлено случайно, рекомендуется динамическое наблюдение с осмотром гинеколога и проведением УЗИ 2 раза в год. Пациенткам с эндометриомами диаметром до 40 мм показана медикаментозная терапия:
Сочетание фармакологической и физиотерапии уменьшает интенсивность боли, улучшает результаты медикаментозного лечения, снижает риск образования спаек. При эндометриозе показаны электрофорез магния, витаминов В1 и Е, чрескожная электростимуляция нервов, магнитотерапия и импульсное лечение.
Хирургическое лечение
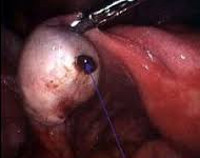
При наличии эндометриоидных кист диаметром 40 мм и больше, неэффективности медикаментозных средств, стойком и выраженном болевом синдроме, бесплодии рекомендовано оперативное лечение. В зависимости от размеров эндометриом показаны следующие вмешательства:
После операции рекомендовано назначение курса гормональной терапии. Такой подход является «золотым стандартом» в лечении эндометриоза и позволяет минимизировать риск рецидива.
Прогноз и профилактика
При своевременном лечении прогноз благоприятный. Назначение медикаментозной терапии в большинстве случаев позволяет остановить рост эндометриоидных очагов и уменьшить болевой синдром. При лапароскопическом лечении эндометриоза яичников I-II степени вероятность наступления беременности повышается, независимо от выбранного метода. Удаление эндометриом при III степени заболевания также улучшает фертильность. Хирургическое лечение при тяжелой форме обычно не позволяет восстановить репродуктивную функцию, но облегчает течение заболевания.
Для профилактики эндометриоза рекомендовано воздерживаться от тяжелых физических нагрузок во время менструации, использовать барьерные методы контрацепции, планировать наступление беременности, регулярно посещать гинеколога (особенно при наличии предрасполагающих факторов).
Эндометриоз
Эндометриоз – гормонозависимое заболевание доброкачественного характера, при котором ткани эндометрия (слизистой оболочки, выстилающей полость матки) «выходят» из своего привычного места обитания и начинают разрастаться в других органах/тканях, где их не должно быть.
По статистике, заболевание чаще возникает у женщин репродуктивного возраста (25-45 лет) в 10-15% случаев от общего количества.
Виды и формы эндометриоза
Эндометриоз – сложное для классификации заболевание, поскольку существует множество вариантов, по которым его можно подразделить.
Традиционно можно назвать две основные клинические формы, в зависимости от места распространения очагов эндометрия:
Генитальный эндометриоз. Чаще всего встречаемая форма заболевания (в 90% случаев)
Генитальный эндометриоз, в свою очередь, подразделяется на внешний (захватывает наружные половые органы, влагалище, промежность, тело матки) и внутренний (эндометрий разрастается внутрь матки (в миометрий) и маточные трубы).
Формы внешнего генитального эндометриоза:
Экстрагенитальный эндометриоз
Прорастание клеток эндометрия происходит вне органов половой системы (мочевой пузырь, почки, кишечник и легкие).
Эндометриоз яичника, шейки матки, тела матки
Эндометриоз яичников
В контексте болезни понятно, что в этом случае ткани эндометрия внедряются в яичники. В норме, частицы эндометрия должны уничтожаться на «подлете» к яичникам, но из-за различных негативных факторов (например, гормональный сбой), клетки проникают в корковый слой яичников и в них появляются очаги эндометриоиднои ткани. Из которых, в свою очередь, могут формироваться эндометриоидные кисты.
Можно выделить две формы эндометриоза яичников:
Стадии эндометриоза яичников:
Лечение эндометриоза яичников зависит от стадии развития паталогического процесса и может быть как консервативным (курс гормональной, неспецифической противовоспалительной и обезболивающей терапии), так и хирургическим (удаление кисты).
Эндометриоз шейки матки
Эндометрий разрастается по цервикальному каналу в виде округлых или многоугольных форм. Если эндометриоидные очаги выступают в канал шейки матки, то часто имеют вид полипов. В этом случае требуется проведение биопсии и гистологическое исследование для подтверждения наличия клеток эндометрия.
В прогестероновую фазу менструального цикла (вторую) патологические очаги приобретают сине-багровый цвет, что позволяет легко их определить.
Основным симптомом считается нарушение менструального цикла в виде кровянистых выделений до и после месячных. Но, зачастую, эндометриоз шейки матки протекает бессимптомно, и заболевание диагностируется при посещении врача по другому поводу.
Эндометриоз тела матки
Эндометриоз тела матки (аденомиоз) – весьма распространенная форма заболевания, при котором эндометрий распространяется за пределы слизистой оболочки (в мышечный слой).
Типы развития (морфологические формы) эндометриоза тела матки:
Основная симптоматика, характерная для эндометриоза тела матки – яркие болезненные ощущения при менструации, мажущие выделения до и после нее, нарушение менструального цикла, боли при половом акте.
Перерождение в злокачественную опухоль
Отсутствие своевременного и грамотного лечения может привести к развитию осложнений – нарушению менструального цикла, хронической анемии (в связи с частыми и обильными кровотечениями), неврологическим нарушениям, возникновению спаечного процесса в малом тазу и брюшной полости.
Одна из частых проблем женщин с диагностированным эндометриозом – бесплодие, причиной которого могут являться нарушение процесса овуляции, наличие спаек, неготовность (неполноценность) эндометрия и др.
Факт перерождения эндометриоза в злокачественную опухоль также не исключен. Статистически это совсем небольшой процент (около 1 %), но во многих случаях пока не удалось определить первичность заболевания, поэтому можно говорить о том, что риск озлокачествления присутствует.
Эндометриоз и беременность
Основные причины можно разделить на три группы:
Конечно, есть прецеденты, когда беременность наступала и при эндометриозе, но в этом случае существует угроза выкидыша (особенно в первых триместрах), поскольку в организме женщины при этом заболевании имеется недостаток прогестерона, необходимого для предупреждения сокращения матки. В ситуации беременности при эндометриозе необходим постоянный контроль врача и, при необходимости, медикаментозная (гормональная, сохраняющая, метаболическая) коррекция состояния.
Поэтому, прежде чем планировать беременность – для предотвращения зачатия на фоне имеющихся проблем (в том числе и эндометриоза), необходимо пройти полное обследование. В случае выявления заболевания проводится необходимое лечение, после которого можно беременеть.
Важно не забывать о том, что эндометриоз может рецидивировать, поэтому даже после успешной беременности необходим постоянный врачебный контроль для своевременного предотвращения повторного разрастания эндометрия.
Причины развития эндометриоза
Одной единственной причины развития эндометриоза не существует – есть целый комплекс факторов, которые могут повлиять на возникновение заболевания. Как правило, в большинстве случаев определить истинную причину эндометриоза невозможно.
Основные, наиболее распространенные причины, влияющие на развитие болезни:
Симптомы развития эндометриоза
Клиническая картина эндометриоза очень многообразна, что не позволяет сразу же заподозрить болезнь – а вот каких-либо специфических симптомов нет. Иногда симптоматика и вовсе отсутствует и в этом случае эндометриоз обнаруживается случайно (чаще всего, при обращении по поводу бесплодия или нарушения менструального цикла). Но, конечно же, существуют признаки, наличие которых должно насторожить женщину:
Диагностика эндометриоза
Диагностика требует проведения комплексного обследование. Основными диагностическими методами являются:
В каждом случае подбирается своя программы диагностических мероприятий – в зависимости от формы заболевания и его степени может потребоваться только ультразвуковое исследование, а может понадобиться и лапароскопическая операция.
Лечение эндометриоза
Выбор метода лечения зависит от тяжести заболевания, его формы, а также общего статуса пациентки. Лечение может быть консервативным, хирургическим или комбинированным.
Консервативные методы лечения
Основной консервативного лечения является гормональная терапия, а поскольку эндометриоз –эстрогенозависимое заболевание, целью лечения является снижение уровня эстрогенов (подавление овуляции) и, за счет этого, атрофия эндометрия.
Основные группы гормональных препаратов:
Кроме того, обязательно проводится симптоматическое лечение, направленное на снижение болевого синдрома (нестероидные противовоспалительные средства, спазмолитические препараты), коррекцию анемии (препараты железа), а также витаминотерапия. В случае наличия спаечного процесса назначается физиотерапия.
Хирургические методы лечения
В случае отсутствия реакции на лечение консервативными методами (и при некоторых формах эндометриоза) показано хирургическое лечение. Целью операции является удаление очагов поражения (в том числе кист).
Органосохраняющие операции
Метод выбора при эндометриозе – лапароскопия, которая относится к органосохраняющим операциям (не требует обширных разрезов), позволяющим максимально корректно избавиться от очагов поражения, сохранив орган.
В некоторых случаях (только по конкретным медицинским показаниям) используются миниинвазивные хирургические техники, использование которых снижает травматизацию тканей:
После лапароскопического вмешательства снижен риск осложнений и не нужно долго лежать в больнице (срок восстановления очень мал).
Выполнение органосохраняющей операции требует большого опыта и высокого мастерства хирурга, поскольку, чтобы предотвратить рецидив, необходимо полностью убрать очаги разрастания, а это гораздо сложнее, чем, к примеру, удаление опухоли. Именно поэтому хирургическое лечение эндометриоза нужно проводить в клиниках, где имеется полноценное гинекологическое отделение, укомплектованное высококвалифицированными специалистами и оснащенное необходимым оборудованием.
Чаще всего лапароскопия показана пациенткам со средней стадией развития заболевания.
Радикальные операции
В запущенных случаях, когда объемы разрастания эндометрия очень большие (а также при рецидиве), и при помощи миниинвазивных операций от них не избавиться, рекомендуется проведение гистерэктомии с двусторонним удалением придатков матки, а также экстирпации матки. Как правило, такие радикальные операции проводятся женщинам зрелого возраста, имеющим детей. В этом случае после операции обязательно назначается гормонозаместительная терапия.
Как избежать заболевания
Только врач сможет определить признаки заболевания на самых ранних стадиях развития – в этом случае лечение будет наиболее эффективным.
Эндометриоидные кисты яичников
Эндометриоз является одним из наиболее распространенных заболеваний органов репродуктивной системы у женщин 20-40 лет, его частота, его выявляемость колеблется от 7 до 50%. Эндометриоз встречается у 6-44% женщин, страдающих бесплодием и перенесших лапароскопию и лапаротомию. Основную часть составляет генитальный эндометриоз (92-94%), значительно реже встречается экстрагенитальный эндометриоз (6-8%). Однако независимо от локализации эндометриоз является не местным, а общим заболеванием с определенными нейроэндокринными нарушениями.
Недостаточная эффективность лечения, потеря трудоспособности и невротизация больных, а также бесплодие позволяют рассматривать эндометриоз как социальную и государственную проблему.
Эндометриоз отличается от истинной опухоли отсутствием выраженной клеточной атипии и зависимостью клинических проявлений от менструальной функции. Однако эндометриоз способен к инфильтративному росту с проникновением в окружающие ткани и их деструкции. Эндометриоз может врастать в любую ткань или орган: стенку кишки, мочевого пузыря, мочеточника, брюшину, кожу, может метастазировать лимфогенным или гематогенным путем. Его очаги обнаруживают в лимфатических узлах или таких отдаленных участках тела, как лицо, глаза, подкожная клетчатка передней брюшной стенки и т.д.
Что провоцирует Эндометриоз (эндометриоидную болезнь):
Этиология не установлена и остается предметом споров. Предложены многочисленные гипотезы эндо-метриоза, но ни одна из них не стала окончательно доказанной и общепринятой.
Эндометриальное происхождение эндометриоза. Эта теория рассматривает возможность развития эндометриоидных гетеротопий из элементов эндометрия, смещенных в толщу стенки матки или перенесенных ретроградно с менструальными выделениями в брюшную полость и распространившихся на различные органы и ткани.
Доказано, что внутриматочные медицинские манипуляции (аборты, диагностические выскабливания слизистой матки, ручное обследование полости матки после родов, кесарево сечение, энуклеация миоматозных узлов и др.) способствуют непосредственному прорастанию эндометрия в стенку матки, приводя к развитию внутреннего эндометриоза тела матки.
Помимо непосредственного врастания эндометрия в толщу миометрия, в момент гинекологических операций элементы слизистой оболочки матки могут попасть в ток крови и лимфы и распространиться в другие органы и ткани.
Эмбриональные и дизонтогенетические теории рассматривают развитие эндометриоза из смещенных участков зародышевого материала, из которых в процессе эмбриогенеза формируются женские половые органы и, в частности, эндометрий.
Обнаружение клинически активного эндометриоза в молодом возрасте и частое сочетание эндометриоза с аномалиями гениталий, органов мочевой системы и желудочно-кишечного тракта подтверждают справедливость эмбриональной или дизонтогенетичес-кой концепции происхождения эндометриоза.
Метапластическая концепция. Согласно этой гипотезе эндомет-риоз развивается в результате метаплазии эмбриональной брюшины или целомического эпителия. Допускается возможность превращения в эндометриоподобную ткань эндотелия лимфатических сосудов, мезотелия брюшины и плевры, эпителия канальцев почек и других тканей. Такие превращения могут быть потенцированы гормональными нарушениями, хроническим воспалением или механической травмой. Метапластическая теория может объяснить случаи эндометриоза у мужчин, обнаружение экстрагенитальных очагов эндометриоза, а также возникновение эндометриоза у девочек до менархе.
Из многочисленных факторов, которые способствуют развитию и распространению эндометриоза, следует выделить гормональные нарушения и дисфункцию иммунной системы.
Изменения в нейроэндокринном звене репродуктивной системы у больных эндометриозом позволяют считать это заболевание гормонозависимым. Эндометриоз редко встречается до менархе и редко возникает после менопаузы. Эндометриоз стабилизируется или регрессирует во время физиологической беременности или искусственной гормональной аменореи.
Гормоны оказывают существенное действие на эндометриоид-ные имплантанты, так как гетеротопический эндометрий, так же как и нормальный, содержит эстрогенные, андрогенные и прогес-тероновые рецепторы. Эстрогены стимулируют рост эндометрия, их избыток приводит к гиперплазии эндометрия. Экскреция эстрогенов у больных эндометриозом не имеет классической цикличности, она беспорядочная и формирует гиперэстрогенный фон. При изучении экскреции эстрадиола, эстрона и эстриола был установлен высокий уровень эстрона. Эстрон, являясь слабым эстрогеном у больных эндометриозом, преобразуется при повышенной ферментативной активности 17-бета-гидроксистероиддегидрогеназы в мощный эстроген, а именно в 17-бета-эстрадиол. Андрогены приводят к атрофии эндометрия. Прогестерон поддерживает рост и секреторные изменения эндометрия, экзогенно вводимые аналоги прогестерона приводят к развитию децидуальной реакции в эндометриальных тканях при адекватной концентрации эстрогенов. У 25-40% больных эндометриозом имеется нормальный двухфазный менструальный цикл. У этих больных нарушен механизм цитоплазматического связывания прогестерона, что приводит к извращению биологического действия гормонов. У больных с классическими проявлениями тяжелого заболевания уровень прогестерон-связы-вающих рецепторов в очагах эндометриоза в 9 раз ниже, чем в норме.
Важная роль в патогенезе эндометриоза принадлежит аутоиммунным реакциям. При нарушениях гормонального статуса дисфункция иммунной системы выражается в Т-клеточном иммунодефиците, угнетении функции Т-супрессоров, активизации гиперчувствительности замедленного типа.
Патогенез (что происходит?) во время Эндометриоза (эндометриоидной болезни):
Классификация эндометриоидных поражений. Выделяют генитальный (локализация патологического процесса во внутренних и наружных половых органах) и экстрагенитальный (развитие эндометриоидных имплантантов в других органах и системах организма женщины) эндометриоз. В свою очередь генитальный эндометриоз подразделяют на внутренний (тело матки, перешеек, интерстициальные отделы маточных труб) и наружный (наружные половые органы, влагалище и влагалищная часть шейки матки, ретроцервикальная область, яичники, маточные трубы, брюшина, выстилающая органы малого таза).
Клинические формы эндометриоидной болезни (В.П. Баскаков и соавт., 2002)
Макроскопически эндометриоз тела матки проявляется увеличением матки, гиперплазией миометрия за счет ячеистости стенки. В зоне эндометриоза возможно также появление кистозных полостей с геморрагическим содержимым или формирование узловых элементов с преобладанием стромальной эндометриоидной ткани.
Эндометриоз перешейка и тела матки (аденомиоз) может иметь диффузный, очаговый или узловатый характер. Выделяют 4 стадии распространения внутреннего эндометриоза матки (аденомиоза) в зависимости от глубины инвазии эндометрия в толщу мышечного слоя (Б.И. Железное, А.Н Стрижаков, 1985; Л.В. Адамян, В.И. Кулаков, 1998).
Классификация аденомиоза
Симптомы Эндометриоза (эндометриоидной болезни):
Менструальная функция нарушается по типу менометроррагии. Менструации бывают обильными и продолжительными (гиперпо-лименорея), кроме того, патогномонично появление сначала мажущих темных кровяных выделений за 2-5 дней до менструации и в течение 2-5 дней после нее. При распространенных формах адено-миоза к меноррагиям могут присоединиться маточные кровотечения в межменструальный период (метроррагии).
Вследствие мено- и метроррагии у больных с аденомиозом развиваются постгеморрагическая анемия и все проявления, связанные с хроническими кровопотерями: нарастающая слабость, бледность или желтушность кожных покровов и видимых слизистых, повышенная утомляемость и сонливость, снижение критической оценки своего заболевания.
В зависимости от глубины поражения различают эктоцервикальный и эндоцервикальный эндометриоз влагалищной части шейки матки, реже эндометриоидные гетеротопии поражают цервикальный канал.
Диагностика. В ряде случаев эндометриоз шейки матки клинически никак себя не проявляет и диагностируется при гинекологическом осмотре. При эндометриозе шейки матки могут быть жалобы на появление мажущих коричневых и темных кровяных выделений накануне менструации или при половом контакте. Боли наблюдаются при атрезии цервикального канала или эндометриозе перешейка матки.
При гинекологическом исследовании важен тщательный осмотр шейки матки в зеркалах. Эндометриоз определяется в виде узелковых или мелкокистозных очагов красного или темно-багрового цвета. Эндометриоидные гетеротопии значительно увеличиваются накануне или во время менструации. В этот период отдельные очаги могут вскрываться и опорожняться. По окончании менструации эндометриоидные гетеротопии уменьшаются и бледнеют.
При кольпоскопии проводится дифференциальная диагностика между кистами наботовых желез, псевдоэрозией, эритроплакией, полипами слизистой оболочки цервикального канала, эктропионом и эндометриозом шейки матки.
Данные цитологического исследования отпечатков сослизистой оболочки шейкиматки малоинформативны для диагностики эндометриоза, но позволяют судить о состоянии многослойного плоского эпителия шейки матки и выявляют клеточную атипию.
Цервикоскопия используется в комплексном исследовании при эндометриозе шейки матки и позволяет диагностировать парацервикальное распространение эндометриоза при боковых дефектах слизистой оболочки. У пациенток с ациклическими кровяными выделениями и контактными кровотечениями проводят гистероцервикоскопию и раздельное диагностическое выскабливание слизистой оболочки матки.
Ведущей жалобой при эндометриозе данной локализации являются боли во влагалище от умеренных до очень сильных и мучительных. Боли появляются циклически, усиливаются при половых контактах, накануне и во время менструации. Сильные боли наблюдаются при вовлечении в процесс промежности и наружного сфинктера прямой кишки. Дефекация сопровождается сильной болью в периоды обострения.
Диагностика основана на жалобах, связанных с менструальным циклом, и данных гинекологического исследования, которое включает осмотр шейки матки и влагалища в зеркалах, двуручное влага-лищно-абдоминальное и ректовагинальное исследования. В толще стенки влагалища или прямокишечно-влагалищном углублении пальпируются плотные болезненные рубцы, узлы или утолщения. Слизистая оболочка влагалища может содержать коричневые или темно-синие очаги. Накануне и во время менструации эндометриоидные гетеротопии увеличиваются и могут кровоточить.
Для выявления распространенности процесса используют дополнительные методы исследования: ректороманоскопию, УЗИ органов малого таза, лапароскопию.
Для уточнения характера поражения влагалища проводится гистологическое исследование биоптата.
Ретроцервикальный эндометриоз. Распространенность ретроцервикального эндометриоза среди всех локализаций эндометриоза колеблется от 0,5 до 6,5%. При ретроцервикальном эндометриозе патологический процесс локализуется в проекции задней поверхности шейки матки и ее перешейка на уровне крестцово-маточных связок. Очаги способны к инфильтративному росту, обычно в направлении прямой кишки, заднего свода влагалища и влагалищно-прямокишечного углубления.
Выделяют 4 степени распространения ретроцервикального эндометриоза (Л.В. Адамян, В.Н. Кулаков, 1998)
Диагностика. Учитывают жалобы больных и данные гинекологического осмотра. При ретроцервикальном эндометриозе пальпируется плотное образование в ректовагинальной клетчатке позади шейки матки. Достаточно информативны данные УЗИ, при котором определяются неоднородное по эхоплотности образование под шейкой матки, сглаженность перешейка и нечеткий контур прямой кишки. Для уточнения распространенности процесса необходимы ректороманоскопия, колоноскопия, экскреторная урография, цистоскопия, магнитно-резонансная томография.
Эндометриоз яичников. Яичники могут поражаться эндометриозом в результате его распространения гематогенным и лимфоген-ным путем. Возможен также имплантационный и эмбриональный генез заболевания.
Эндометриоидные гетеротопии представляют собой псевдокисты диаметром до 5-10 мм, заполненные бурой массой. Наиболее часто эндометриоз яичников локализуется в корковом слое яичников, распространенный эндометриоз поражает и мозговой слой. Стенки гетеротопии состоят из слоев соединительной ткани. При слиянии очагов эндометриоза образуются эндометриомы («шоколадные кисты»), стенки которых выстланы цилиндрическим или кубическим эпителием.
Выделяют несколько гистологических разновидностей эндометриоза яичников: железистый, кистозный (макро- и микрокистозный), железисто-кистозный и стромальный. Железисто-кистозный эндометриоз обладает наибольшей способностью к пролиферативному росту и малигнизации. При слиянии нескольких эндометриоидных гетеротопии на яичнике возникает эндометриома или эндометриоидная псевдокиста. Стенки кисты состоят из слоев соединительной ткани, крупные эндометриоидные кисты выстланы цилиндрическим или кубическим эпителием. В цитогенной строме и ткани пораженного яичника часто обнаруживаются эндометриоидные железы. Содержимое эндометриоидных псевдокист представлено темно-бурой массой, богатой гемосидерином.
Клиническая картина. Эндометриоз яичников до определенного времени может себя никак не проявлять. При микроперфорациях в эндометриоидных гетеротопиях или эндометриомах в патологический процесс вовлекается париетальная и висцеральная брюшина, происходит дальнейшее распространение очагов эндометриоза и формирование спаечного процесса. Появляются жалобы на тупые ноющие боли внизу живота с иррадиацией в прямую кишку и промежность. Боли усиливаются во время менструации. Спаечный процесс и распространение очагов эндометриоза по брюшине усиливают боли при физических нагрузках и половых контактах. У 70% больных эндометриозом яичником отмечаются алыодисменорея и диспареуния.
Диагностика. На наружный эндометриоз с вовлечением яичников на ранних этапах заболевания указывает хронический болевой синдром. Мел-кокистозные гетеротопии эндометриоза не приводят к заметному увеличению яичников и при гинекологическом осмотре практически не диагностируются. С формированием спаечного процесса может быть ограничена подвижность матки, яичники пальпируются в едином конгломерате с маткой. Данные гинекологического осмотра и дополнительных методов исследования более информативны, когда образуются эндометриомы (эндометриоидные кисты). Эндометриомам свойственны двустороннее поражение, локализация кзади от матки, ограничение ее подвижности и болезненность при пальпации. Эндометриомы имеют тугоэластическую консистенцию, их диаметр варьирует от 4 до 15 см. Объем эндометриом изменяется в зависимости от фазы менструального цикла: до менструации эндометриомы меньше, чем после менструации.
При мелких эндометриоидных гетеротопиях яичников их ультразвуковая визуализация затруднена. Косвенными признаками поражения эндометриозом яичника служат гипоэхогенные включения на поверхности яичника, утолщение белочной оболочки вследствие формирования периовариальных спаек. При формировании эндометриомы информативность УЗИ возрастает до 87-93%. Эхографически эндометриомы имеют округлую форму с выраженной эхопозитивной капсулой, мелкодисперсную эхопозитивную взвесь на фоне жидкостного содержимого, локализацию позади матки. Поражение обычно двустороннее.
Наибольшую диагностическую ценность при эндометриозе яичников представляет лапароскопия. При лапароскопии определяют включения в строме яичника небольших размеров (2-10 мм) синюшного или темно-коричневого цвета, иногда с подтеканием темной крови. Эндометриомы имеют белесоватую капсулу с выраженным сосудистым рисунком и гладкой поверхностью. Капсула эндометриом нередко интимно спаяна с задней поверхностью матки, маточными трубами, париетальной брюшиной, серозным покровом прямой кишки.
Эндометриоз маточной трубы. Эндометриоз маточных труб составляет от 7 до 10%. Эндометриоидные очаги поражают мезосаль-пинкс, могут располагаться на поверхности маточных труб. Сопутствующий спаечный процесс может способствовать нарушению функциональной полноценности трубы.
Основным методом диагностики эндометриоза маточных труб является лапароскопия.
Эндометриоз брюшины малого таза. В развитии эндометриоза брюшины малого таза большую роль играет взаимодействие мезо-телиоцитов брюшины и элементов эндометрия. Возникновению эндометриоза брюшины может способствовать ретроградный заброс менструальной крови при определенных изменениях эндокрин ной и иммунной систем.
Выделяют два основных варианта перитонеального эндометриоза. При первом эндометриоидные поражения ограничены брюшиной малого таза, при втором варианте, кроме гетеротопии по брюшине, эндометриоз поражает яичники, матку, маточные трубы.
Малые формы эндометриоза долго не проявляют себя клинически. Однако частота бесплодия при изолированных малых формах эндометриоза может достигать 91%. При распространении и инвазии очагов эндометриоза в мышечный слой прямой кишки, параректальную клетчатку появляются тазовые боли, диспареуния, больше выраженные накануне менструации и после нее.
Диагностика. Основным методом диагностики является лапароскопия, которая позволяет выявить патологические изменения.
Эндометриоидные гетеротопии на брюшине имеют различные морфологические проявления:
Диагностика Эндометриоза (эндометриоидной болезни):
После сбора анамнеза и физикального осмотра проводят гинекологическое исследование, которое более информативно накануне менструации. В зависимости от выраженности аде-номиоза величина матки может быть в пределах нормы или соответствовать 5-8 нед беременности. При пальпации консистенция матки плотная, при узловой форме поверхность ее может быть неровной. Накануне и во время менструации пальпация матки болезненна.
При поражении перешейка матки отмечаются его расширение, повышенная плотность и болезненность при пальпации, особенно в области прикрепления крестцово-маточных связок. Болезненность выражена накануне, во время и после менструации. Кроме того, нередко при поражении перешейка матки наблюдается ограничение подвижности матки и усиление болезненности при смешении матки вперед.
Ультразвуковая сонография. Для детальной оценки структурных изменений эндометрия и миометрия применяют УЗИ с использованием трансвагинальных датчиков, точность диагностики эндометриоза превышает 90%.
Наиболее информативно УЗИ во вторую фазу менструального цикла (на 23-25-й день менструального цикла).
Общими эхографическими признаками аденомиоза являются увеличение переднезаднего размера матки, участки повышенной эхогенности в миометрий, небольшие (до 0,2-0,6 см) округлые анэхогенные включения. Узловая форма эндометриоза отражается на сонограммах зоной повышенной эхогенности круглой или овальной формы с ровными и нечеткими контурами, в ряде случаев с небольшими анэхогенными включениями. Аденомиозный узел отличается от миомы отсутствием псевдокапсулы и нечеткими контурами. При очаговой форме аденомиоза преобладает кистозный компонент в области поражения с перифокальным уплотнением, неровностью и зазубренностью контуров в пораженном участке.
Для повышения информативности УЗИ в диагностике начальных форм эндометриоза применяют гидросонографию. При аденомиозе определяются небольшие (1-2 мм) анэхогенные трубчатые структуры, идущие от эндометрия к миометрию. В базальном слое эндометрия наблюдаются небольшие (1-2 мм) гипоэхогенные включения.
Толщина базального слоя эндометрия неравномерна, в субэпителиальньгх слоях миометрия выявляют отдельные участки повышенной эхогенности (4 мм).
Информативность рентгенологической гистеросальпингографии при эндометриозе достигает 85%. На рентгенограммах увеличена площадь полости матки, определяются деформация и зазубренные края контура полости матки. Для повышения точности исследования необходимо выскабливание слизистой матки накануне менструации. После удаления функционального слоя эндометрия при контрастировании происходит заполнение ходов эндометриоидных гетеротопий, что позволяет получить законтурные тени при аденомиозе.
Диагностическая ценность гистероскопии колеблется от 30 до 92%. Гистероскопические признаки аденомиоза зависят от его формы и выраженности. В. Г. Бреусенко и соавт. (1997) предложили гистероскопическую классификацию аденомиоза:
I стадия: рельеф стенок не изменен, определяются эндометриоидные ходы в виде «глазков» темно-синюшного цвета или открытые кровоточащие. Стенки матки при выскабливании обычной плотности.
II стадия: рельеф стенок матки неровный, имеет вид продольных или поперечных хребтов или разволокненной мышечной ткани, просматриваются эндометриоидные ходы. Стенки матки ригидны, полость матки плохо растяжима. При выскабливании стенки матки плотнее, чем обычно.
III стадия: на внутренней поверхности матки определяются выбухания различной величины без четких контуров. На поверхности этих выбуханий иногда видны открытые или закрытые эндометриоидные ходы. При выскабливании ощущаются неровная поверхность стенки, ребристость; стенки матки плотные, слышен характерный скрип.
Признаки пришеечного аденомиоза: неровный рельеф стенки матки на уровне внутреннего зева и эндометриоидные ходы, из которых струйкой вытекает кровь.
Данная классификация позволяет определить тактику лечения. Отсутствие эндоскопических признаков аденомиоза не исключает очагов и узлов аденомиоза в интерстициальных и субсерозных отделах миометрия.
Диагностическая ценность магнитно-резонансной томографии превышает 90%. Диагностика основывается на увеличении переднезаднего размера матки, выявлении губчатой структуры миометрия при диффузной форме и узловой деформации при очаговой и узловой формах аденомиоза.
Лечение Эндометриоза (эндометриоидной болезни):
Лечение больных эндометриоидной болезнью состоит не только в подавлении клинически активного эндометриоза гормональными препаратами или удалении его очагов хирургическим путем. Необходимо избавить пациенток от осложнений и последствий эндометриоза, спаечной болезни, болевого синдрома, постгеморрагической анемии и психоневрологических нарушений.
В комбинированной терапии генитального эндометриоза ведущая роль принадлежит хирургическому лечению. Выбор метода и доступа хирургического лечения зависит от локализации и распространенности процесса. Для профилактики рецидива заболевания после операций по поводу эндометриоза целесообразно назначение гормональной терапии на 3-6 мес.
Лечение шейки матки заключается в аппликации раствора солковагина на пораженные участки, электро-, радиокоагуляции или лазерной вапоризации, а также криодеструкции эктоцервикального эндометриоза.
При эндоцервикальном эндометриозе можно применять радиокоагуляцию очагов, конизацию шейки матки или лазерную вапоризацию.
Для предотвращения рецидива заболевания назначают эстроген-гестагенные препараты на 2-3 мес.
При эндометриозе влагалища показаны иссечение очагов эндометриоза и назначение гормональных препаратов с учетом выраженности процесса в послеоперационном периоде. При ретроцервикальной форме заболевания проводят оперативное вмешательство в объеме экстирпации матки с придатками. При необходимости выполняют пластические операции на прямой кишке, влагалище, органах мочевой системы. Лучший эффект получен при хирургических вмешательствах после гормональной терапии.
Эндометриоз яичников, маточных труб, а также экстрагениталь-ные формы эндометриоза, расположенные по брюшине, коагулируют или выпаривают лазером при лапароскопии. В послеоперационном периоде назначают гормональную терапию.
Внутренний эндометриоз тела матки требует дифференцированного подхода к лечению. Эндокринная зависимость эндометриоидных гетеротопии не вызывает сомнений и гормональная терапия стала обязательной составляющей лечения эндометриоидной болезни. Гормональную терапию проводят пациенткам с аденомио-зом, осложненным менометроррагиями, альгодисменореей или дисапарсунией. Помимо таблетированных и инъекционных форм, используется внутриматочная гормональная система, содержащая левоноргестрел (внутриматочная спираль «Мирена»).
В последние годы для лечения аденомиоза применяют органо-сохраняющие эндоскопические методики. При поверхностных формах аденомиоза (I стадия по гистероскопической классификации) возможна резекция (аблация) эндометрия. Эффективность лечения составляет от 37 до 67%. При поверхностных формах эффективна также криоаблация эндометрия. Клинический эффект интерстициальной лазериндуцированной термотерапии достигает 88%. Эмболизация маточных артерий при аденомиозе эффективна у 60-90% больных.
Аденомиоз в сочетании с миомой матки плохо поддается гормональной коррекции. Пациенткам рекомендуется оперативное лечение в объеме гистерэктомии. Тем больным, у которых гормональная терапия аденомиоза не привела к купированию основных симптомов заболевания (менометроррагии, альгодисменореи и анемии), также показано оперативное лечение в объеме гистерэктомии.
При распространенных формах наружного эндометриоза с формированием спаек и инфильтрацией других органов в предоперационном периоде используют гормональные препараты для ограничения патологического процесса и облегчения оперативного вмешательства. У больных с малыми формами эндометриоза и наружным эндометриозом назначение гормональной терапии до операции нецелесообразно, так как может затруднить полное удаление эндометриоидных гетеротопии из-за атрофических изменений и частичного регресса.
Для гормональной терапии применяют:
Гормонотерапия больных эндометриоидной болезнью предполагает строгий учет всех побочных эффектов и противопоказаний.
Важным компонентом консервативной терапии является нормализация нарушенного иммунного статуса. С этой целью применяют иммуномодуляторы: левамизол (декарис), тималин, тимоген, пентаглобин, циклоферон. Используются аппаратная стимуляция вилочковой железы и внутрисосудистое лазерное облучение крови.
Участие в патогенезе аутоиммунных процессов делает оправданной системную энзимотерапию, так как энзимы являются посредниками сложного взаимодействия эндокринных органов и иммунной системы. Энзимотерапия применяется для уменьшения рубцово-спаечных изменений, предотвращает активизацию макрофагов и некоторых цитокинов при распространении эндометрио-идных имплантантов. Вобензим и флогэнзим оказывают нормализующее действие на реологические свойства крови.
В связи с недостаточностью антиоксидантной системы организма у больных эндометриозом в терапию включают токоферола ацетат (витамин Е), унитиол с аскорбиновой кислотой, пикногенол и др.
С целью купирования болевого синдрома и в качестве противовоспалительной терапии используют ингибиторы эндогенных про-стагландинов, к которым относят нестероидные противовоспалительные препаратаы (бруфен, флугалин, индометацин и др.). Возможно применение спазмолитиков и анальгетиков (баралгин, галидор, но-шпа, анальгин и др.).
Неврологические проявления и последствия эндометриоза устраняют рефлексотерапией в сочетании с транквилизаторами и се-дативными препаратами (тазепам, седуксен, элениум, феназепам, анселан, рудотель). Назначение нейротропных средств следует согласовать с психоневрологом.
Постгеморрагическая анемия требует применения препаратов железа (фенюльс, ферроградумед, ферроплекс и др.).
В комплексном лечении больных эндометриоидной болезнью используют физиотерапевтические методы: электрофорез с тиосульфатом натрия, йодистым калием, лидазой, трипсином и др. Используют также радоновые воды в виде общих ванн, влагалищных орошений и клизм.
Профилактика Эндометриоза (эндометриоидной болезни):
Профилактика эндометриоза заключается в диагностике заболевания на ранних стадиях. При хирургическом лечении эндометриоза следует помнить об имплантационном распространении эндометриоидных гетеротопии и избегать контакта эндометрия и тканей, пораженных эндометриозом, с брюшиной и операционной раной.