Как расшифровать результаты УЗИ матки?
Получив результаты УЗИ, Вы можете заинтересоваться, что именно написал врач. Давайте узнаем подробнее, что означают основные термины, которые УЗИсты пишут в своих заключениях.
Положение матки.
Тело матки находится в определенном положении в тазу. В норме тело матки наклонено кпереди, а сгиб между телом матки и шейкой матки образует угол. В заключении УЗИ такое положение может быть описано двумя латинскими словами: «anteversio» и «anteflexio». Это обычное (нормальное) положение матки. Если в заключении УЗИ написано, что тело матки находится в положении «retroversio», «retroflexio» это означает, что матка отклонена кзади и имеется загиб матки кзади. Загиб матки кзади может говорить о некоторых заболеваниях, спайках в малом тазу и иногда может стать причиной бесплодия.
Размеры матки.
На УЗИ можно определить 3 размера матки: поперечный размер, продольный размер и переднее-задний размер. Продольный размер (длина матки) в норме составляет 45-50 мм (у рожавших женщин до 70мм), поперечный размер (ширина матки) составляет 45-50 мм (у рожавших женщин до 60 мм), а передне-задний размер (толщина матки) в норме 40-45 мм. Незначительные отклонения в размерах матки встречаются у многих женщин и не говорят о болезни. Тем не менее, слишком большие размеры матки могут говорить о миоме матки, аденомиозе,беременности.
М-эхо.
Толщина внутреннего слоя матки (эндометрия) определяется на УЗИ с помощью М-эхо. Толщина эндометрия зависит от дня менструального цикла: чем меньше дней осталось до следующих месячных, тем толще эндометрий. В первой половине менструального цикла М-эхо составляет от 0,3 до 1,0 см, во второй половине цикла толщина эндометрия продолжает расти, достигая 1,8-2,1 см за несколько дней до начала месячных. Если у вас уже наступила менопауза (климакс), то толщина эндометрия не должна превышать 0,5 см. Если толщина эндометрия слишком большая, это может говорить о гиперплазии эндометрия. В этом случае вам необходимо дополнительное обследование для того, чтоб исключить рак матки.
Структура миометрия.
Миометрий — это мышечный, самый толстый слой матки. В норме его структура должна быть однородной. Неоднородная структура миометрия может говорить об аденомиозе. Но не надо пугаться раньше времени, так как для уточнения диагноза вам понадобится дополнительное обследование.
Миома матки на УЗИ
Миома матки это доброкачественная опухоль, которая практически никогда не перерастает в рак матки. С помощью УЗИ гинеколог определяет расположение миомы и ее размеры.
При миоме размеры матки указываются в неделях беременности. Это не означает, что вы беременны, а говорит о том, что размеры вашей матки такие же, как размеры матки на определенном сроке беременности.
Размеры миомы матки могут быть различными в разные дни менструального цикла. Так, во второй половине цикла (особенно незадолго до месячных) миома немного увеличивается. Поэтому УЗИ при миоме матки лучше проходить сразу после месячных (на 5-7 день менструального цикла).
Расположение миомы матки может быть интрамуральным (в стенке матки), субмукозным (под внутренней оболочкой матки) и субсерозным (под внешней оболочкой матки).
Эндометриоз матки (аденомиоз) на УЗИ
Эндометриоз матки, или аденомиоз, это заболевание, при котором клетки подобные клеткам эндометрия прорастают в мышечный слой.
При аденомиозе на УЗИ матки врач обнаруживает, что миометрий (мышечный слой матки) имеет неоднородную структуру с гетерогенными гипоэхогенными включениями. В «переводе на русский» это означает, что в мышечном слое матки есть участки эндометрия, который образовал пузырьки (или кисты) в миометрии. Очень часто при аденомиозе матка увеличена в размере.
Беременность на УЗИ
УЗИ матки во время беременности является чрезвычайно важным этапом диагностики. Перечислим лишь несколько преимуществ УЗИ во время беременности:
Как расшифровать результаты УЗИ яичников?
На УЗИ яичников определяются размеры правого и левого яичника, а также наличие фолликулов и кист в яичнике. Нормальные размеры яичников составляют в среднем 30х25х15 мм. Отклонение в несколько миллиметров не является признаком болезни, так как в течение менструального цикла один или оба яичника могут немного увеличиваться.
Киста яичника на УЗИ
Киста яичника на УЗИ имеет вид округлого пузырька, размеры которого могут достигать нескольких сантиметров. С помощью УЗИ врач может не только определить размер кисты яичника, но и предположить ее тип (фолликулярная киста, киста желтого тела, дермоидная киста, цистаденома и так далее.
Поликистоз яичников на УЗИ. При поликистозе яичников их размеры значительно превышают норму, что заметно во время УЗИ. Увеличивается и объем яичника: если в норме объем яичника не превышает 7-8 см3, то при поликистозе яичников он увеличивается до 10-12 см3 и более. Другой признак поликистоза яичников — это утолщение капсулы яичника, а также наличие множества фолликулов в яичнике (обычно, 12 Более с диаметром фолликулов от 2 до 9 мм).
В нашем центре Вы можете пройти следующие УЗ исследования:
М эхо матки: толщина эндометрия и гинекологические заболевания
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/UZI-zheludka.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/UZI-zheludka.jpg?fit=827%2C550&ssl=1″/>
Любая женщина, которая беспокоится о своём здоровье, должна регулярно посещать врача – гинеколога и проходить обследование. Самый доступный и распространённый способ диагностики патологий женской репродуктивной системы — ультразвуковое исследование. В список обязательных ежегодных УЗ исследований входит процедура М эхо матки. Каждой женщине будет полезно знать, что это, зачем необходимо такое обследование и как расшифровать нормы эхо матки.
Что такое М-эхо матки?
В основном женщины проходят тщательную диагностику только при желании забеременеть или уже при наступлении этого события, а также при подозрении на развитие патологического процесса в репродуктивной системе. Это очень беспечно по отношению к своему здоровью. Полноценный контроль репродуктивных органов должен обязательно включать М-эхо матки.
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/07/UZI-e`ho-matki-e1506792141457.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/07/UZI-e`ho-matki-e1506792141457.jpg?fit=827%2C550&ssl=1″ loading=»lazy» src=»http://medcentr-diana-spb.ru/wp-content/uploads/2017/07/UZI-e%60ho-matki-782×550.jpg» alt=»УЗИ эхо матки» width=»900″ height=»633″/>
М-эхо матки, или срединное эхо – часть ультразвукового исследования матки, при которой оценивается толщина и структура эндометрия – наружного слоя, выстилающего поверхность матки. Качество эндометрия зависит от уровня половых гормонов в организме женщины.
Отдельное внимание стоит уделять срединному эхо в репродуктивном возрасте, но ещё более тщательное – в период менопаузы, поскольку с угасанием репродуктивной функции возрастает риск развития онкологических заболеваний.
Что показывает УЗИ эхо матки, зачем его назначают
На состояние эндометрия влияет фаза менструации. В первой фазе, называемой фолликулярной, слизистая матки разрастается под влиянием эстрогенов. С выходом яйцеклетки – наступления овуляции – приходит вторая фаза цикла – лютеиновая. В этот период эндометрий заметно утолщается и развивается под воздействием прогестерона, подготавливающего поверхность матки к возможному вживлению плодного яйца. Если оплодотворения не случилось, прогестерон и эстроген начинают вырабатываться в меньшем количестве, происходит отторжение эндометрия и наступление менструации. При климаксе такие изменения не происходят. Зная эти особенности можно очень точно выявить любые отклонения в эндометриозном слое матки.
Показания: симптомы и профилактика
Женщину к проведению УЗИ матки с эхо должны подталкивать не только соответствующие показания. Регулярное исследование в целях профилактики – незаменимая и полезная вещь, которая поможет оградить себя от проблем половой системы. Срединное эхо необходимо для женщин любой возрастной категории. Назначается процедура при следующих показаниях:
Какие патологии выявляет обследование
Эхография – ценная процедура, способная выявить серьёзные патологии эндометрия ещё на раннем этапе развития. Основные из них:
Что влияет на результаты М-эхо
На изменение толщины и структуры эндометрия, помимо возраста и фазы менструального цикла, влияют различные факторы:
По этой причине точно и достоверно оценить результаты М-эхо матки с учётом анамнеза пациентки и верно поставить диагноз может только специалист.
Как и когда измеряют эндометрий матки
Процедура назначается с учётом менструального цикла. Обычно УЗИ с эхо проводится, начиная с 10 дня цикла. Для женщин в постклимаксном периоде принципиальных ограничений нет.
Обследование может проводиться двумя способами в зависимости от цели:
Во избежание ошибок при определении параметров эндометрия необходимо соблюдать следующие правила:
Как подготовиться к процедуре
Особенности подготовки к ультразвуковому исследованию зависят от способа, которым оно будет проводиться.
Подготовка к абдоминальному методу
За сутки до процедуры необходимо изменить свой рацион питания, чтобы максимально снизить газообмен: капуста, бобы, газированные напитки, орехи, чёрный хлеб и другие газообразующие продукты должны быть исключены.
Мочевой пузырь должен быть наполненным. Поэтому за 1 час до УЗИ женщина должна выпить 1 – 1,5 литра негазированной жидкости и не мочиться.
Подготовка к инвагинальному методу
Главное требование – опорожнённый мочевой пузырь, поэтому непосредственно перед процедурой женщина должна помочиться. Также для повышения качества обследования рекомендуется за сутки до него освободить кишечник от газов с помощью специальных медицинских препаратов (смекта, эспумизан, активированный уголь и т.д.).
М-эхо при планировании беременности предсказывает возможность выкидыша
При планировании беременности УЗИ с эхо – обязательная процедура, поскольку она позволит оценить готовность к вживлению плодного яйца, т.е. к наступлению беременности.
При этом структура выстилающего матку слоя должна быть более рыхлой, губчатой, что позволит оплодотворённой яйцеклетке беспроблемно прикрепиться к нему.
Норма показателей толщины эндометрия матки при нормальном цикле
Большинство женщин имеют менструальный цикл из 28 дней. Поэтому норма показателей результатов М-эхо матки рассчитана, исходя из этого срока.
| Дни цикла | Название стадии | Толщина М-эхо, мм | Структура эндометрия | Количество слоёв |
| 1 – 2 | Фаза десквамации кровотечения | 5 – 9 | Неоднородная, с пониженной эхогенностью и повышенной звукопроводимостью | Отсутствуют |
| 3 – 4 | Фаза регенерации при кровотечении | 3 – 5 | С повышенной эхогенностью | Отсутствуют |
| 5 – 7 | Фаза ранней пролиферации | 6 – 9 | Эхогенность снижается при повышении звукопроводимости | Появление эхонегативного ободка (около 1 мм) |
| 8 – 10 | Фаза средней пролиферации | 8 – 10 | Появление чёткого гиперэхогенного образования размером в 1 мм и анэхогенного ободка (около 3 мм) | 3 |
| 11 – 14 | Фаза поздней пролиферации | 9 – 13 | Появление над ободком тонкой полоски размером около 1 мм. Создание благоприятных условий для оплодотворения | 4 |
| 15 – 18 | Фаза ранней секреции | 10 – 16 | Структура продолжает разделяться | 4 |
| 19 – 23 | Фаза средней секреции | 10 – 22 | Слизистая практически прекращает разрастаться, организм готовится отторгнуть её (если оплодотворения не произошло) | 4 |
| 24 – 27 | Фаза поздней секреции | 10,1 – 18 | Аналогично | 4 |
Если цикл длиннее 28 дней, то показания роста эндометрия отстают, а если меньше – нарастают. Для женщин детородного возраста общепринятой нормой срединного эхо считается 15 – 16 мм.
М эхо матки норма толщины эндометрия при климаксе
Результаты представительниц прекрасного пола, у которых наступила менопауза, значительно отличаются. Это происходит потому, что эндометрий не разрастается, если менструация отсутствует. На норму показателей влияет длительность периода менопаузы:
| Длительность климакса | Эхо – норма |
| толщина эндометрия матки до 5 мм | |
| 5 – 10 лет | 3 – 4 мм |
| >10 лет | до 3 мм (выстилающий матку слой может не различаться) |
Оценка результатов: расшифровка эхо узи матки
Отклонения от нормы могут свидетельствовать как о незначительных гормональных нарушениях, так и об опасных патологических процессах. Поэтому при их выявлении необходимо провести дополнительные исследования, которые помогут оценить полную картину состояния. При анализе результатов важно учитывать возраст женщины.
Для женщин детородного возраста, как правило, недостаточная толщина эндометрия указывает на гипоплазию, а избыточная – на гиперплазию или воспалительный процесс.
Детальный анализ показателей М-эхо по толщине и дням цикла и возможные патологии
| 8 мм | У женщин детородного возраста этот показатель норма — на 10 – 15 дне цикла. Если в анамнезе пациентки отсутствует гормональная терапия и отметка в 8 мм сохраняется после 15 дня цикла, это свидетельствует о гипоплазии. В этот случае велика вероятность отторжения оплодотворённой яйцеклетки. Для женщин постклимаксного периода такой показатель – свидетельство патологии. |
| 9 мм | Характерно для 15 – 21 дней стандартного цикла. При более коротком цикле 9 мм является нормой и в ранний период, при более длинном – в поздний. |
| 10 мм | Норма для второй фазы цикла. Обнаружение такого значения в первой фазе говорит о развитии гиперпластического или воспалительного процесса либо другой патологии. Для женщин в постменопаузе это является нормой только при прохождении заместительной гормональной терапии. |
| 11 – 12 мм | Также является нормой для второй фазы цикла. Это минимальное значение толщины эндометрия успешного вживления плодного яйца. Обнаруженная толщина 11 – 12 мм в первой фазе цикла или у женщин постклимаксного периода указывает на патологию. |
| 13 – 14 мм | Нормальная толщина после 15 дня цикла. Достижение этого значения раньше указывает на патологию. Необходимо дообследование. |
| 15 мм | Предельное значение толщины выстилающего слоя для детородного возраста. Его раннее достижение – подозрение на патологию. |
Где сделать УЗИ М ЭХО матки в Санкт-Петербурге, цена
Пройти УЗИ матки на новом экспертном аппарате можно в клинике Диана в СПБ. Здесь же можно сдать мазки на флору, инфекции и анализ на гистологию. Мы работаем каждый день, в том числе и в праздники. Стоимость комплексного обследования малого таза, включающего ЭХО эндометрия матки — 1000 рублей.
Опыт использования современных методик ультразвукового исследования для диагностики рака эндометрия
Санкт-Петербургский государственный университет
Введение. Анализ заболеваемости последнего десятилетия в России свидетельствует о неуклонном росте рака эндометрия (РЭ). Заболеваемость раком тела матки занимает второе место среди всех заболеваний репродуктивной системы женщин и по величине показателей прироста колеблется в различных регионах от 4,5 до 22,5 на 100000 женского населения. Частота РЭ резко увеличивается в возрасте после 40 лет [1]. Несмотря на успехи в профилактике РЭ и совершенствование методов диагностики, не возрастает выявляемость ранних форм РЭ, а результаты оценки местного распространения могут трактоваться неоднозначно [2, 3]. Экспертной лучевой технологией в диагностике РЭ является магнитно-резонансная томография (МРТ) [4].
Одним из наиболее распространенных методов обследования при подозрении на РЭ является ультразвуковое исследование (УЗИ) из трансабдоминального и трансвагинального (ТВУЗИ) доступов. При УЗИ органов малого таза всегда учитывают, что вариабельность изображения опухоли эндометрия связано с его размерами и степенью дифференцировки [5, 6].
У больных с диагнозом РЭ при УЗИ в В-режиме определяют локализацию и размеры первичной опухоли, оценивают ее форму, структуру и глубину инвазии с характеристикой степени местного распространения опухоли [7].
В онкогинекологии широко применяется допплерометрия сосудов малого таза с анализом кривых скоростей кровотока. В уточняющей диагностике РЭ, возможно в одном исследовании расширенное использование новых ультразвуковых методик, включающих цветовое допплеровское картирование (ЦДК), энергетическое картирование (ЭК), 3D-визуализацию, соноэластографию (СЭ) и исследование с контрастным усилением [8, 9, 10]. Данные исследования обеспечивают неинвазивную оценку сосудистого русла тела матки и опухолевого узла. Установлено, что вероятность рака эндометрия значительно возрастает, если у пациенток в постменопаузальном периоде помимо увеличения толщины, изменения структуры эндометрия, выявляются зоны повышенной васкуляризации с низкими значениями индекса резистентности и высокими значениями пиковой систолической скорости [11, 12]. Наиболее перспективной методикой визуализации всей сосудистой системы является трехмерная реконструкция органов в ангио-режимах, которая обеспечивает более точное определение степени васкуляризации органа и патологически измененных тканей [13].
Всё большую популярность приобретает новый метод контрастно-усиленного ультразвукового исследования (КУУЗИ). В отличие от допплерографии, КУУЗИ обеспечивает визуализацию сосудов любого калибра, независимо от скорости и направления кровотока, что дает дополнительную информацию об особенностях гемодинамики в зоне интереса [15, 16].
Проведение у больных РЭ комплексного УЗИ с применением современных методик позволит всесторонне оценить параметры опухолевого процесса и прогнозировать течение заболевания. Необходимо учитывать, что до настоящего времени не представлено четкой методики оценки характеристик кровотока при новообразованиях, не изучены возможности КУУЗИ и не установлены эффективные значения плотностей тканей, позволяющих уточнять степень инвазивного роста. Результаты исследования могут быть использованы при динамическом наблюдении за пациентками в процессе лечения.
В протокол ультразвукового исследования входила допплерометрия маточных сосудов, ЦДК и ЭДК, с последующей трехмерной реконструкцией изображений, СЭ выделенных зон нормального миометрия и опухолевой ткани, а также исследование матки с контрастным усилением.
При исследовании в В-режиме определяли ширину М-эхо, линейные и объемные параметры матки и опухоли. Рассчитывали индекс инвазивного роста (ИИР) по отношению объема измененного эндометрия (ОИЭ) к объему тела матки (ОМ). Особое внимание уделяли оценке глубины миометриальной инвазии, возможному переходу злокачественного процесса на цервикальный канал и состоянию регионарных лимфатических узлов, что имело решающее значение в определении стадии заболевания.
Допплеровский анализ при ТВУЗИ включал оценку максимальной скорости артериального кровотока в маточных артериях и внутриопухолевых сосудах, а также наименьшего и среднего индекса резистентности. Для маточных артерий использовали частотный фильтр 100 и 50 Гц.
Для качественной характеристики интенсивности артериального и венозного миометриального и внутриопухолевого кровотока в режимах ЦДК и ЭК определяли количество лоцируемых цветовых сигналов от сосудов матки и опухоли. Выделяли: гиповаскулярный, умеренно васкулярный, гиперваскулярный типы кровоснабжения.
КУУЗИ выполняли посредством внутривенного введения 2,0-2,5 мл контрастного препарата второго поколения, представляющего собой суспензию микропузырьков гексафторида серы в оболочке из фосфолипидов. В процессе динамического исследования использовали программы Cadence contrast pulse sequencing technologye Sie Touch иVirtual Touch (ARFI) | Virtual Touche Sie Calc.
На всех этапах исследования оценивали состояние структуры эндо- и миометрия, их однородность. При выявлении очаговых изменений определяли их размеры, степень распространенности и взаимоотношение с окружающими структурами, проводили сравнительную оценку толщины маточной стенки в зоне локализации опухолевого очага. Важнейшей характеристикой новообразования являлась степень и характер его васкуляризации, которую определяли при УЗ-ангиографии. Кровоснабжение опухоли оценивали в режиме реального времени или при ретроспективном анализе, при пошаговых поворотах или в кино-петле. Полученные данные сравнивали с результатами морфологических исследований. На основании полученных данных устанавливали стадию заболевания согласно Международной классификации рака (FIGO 2009).
У больных с верифицированным диагнозом РЭ в процессе УЗИ определяли локализацию и размеры первичной опухоли, оценивали ее форму, структуру и глубину инвазии, что позволяло оценить степень местного распространения опухоли. Для большинства больных характерным являлась локализация процесса в области дна матки либо одного из трубных углов. Некроз опухоли с деформацией полости матки и наличием в ней жидкости определялись при II и III стадии процесса. Вариабельность получаемого ультразвукового изображения злокачественного новообразования эндометрия была обусловлена ее размерами и степенью дифференцировки. Во всех случаях при размере М-эхо до 15 мм структура эндометрия определялась гиперэхогенной, а при увеличении до 20 мм и более она становилась гетерогенной. При размерах более 30 мм преобладала изоэхогенная или смешанная структура эндометрия. Эхогенность злокачественной опухоли эндометрия зависела от её морфологического типа. Для высоко- и умеренно-дифференцированной аденокарциномы была характерна гиперэхогенная структура, в то время как для низкодифференцированного рака более специфичны отражения средней и пониженной эхогенности или неоднородная, смешанная структура.
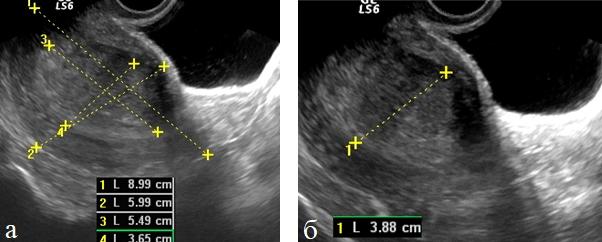
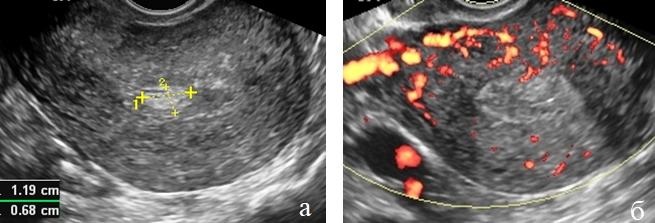
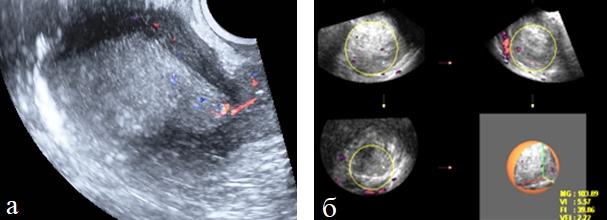
Относительную количественную оценку первичной опухоли определяли по отношению объема тела матки к объему измененного эндометрия используя индекс инвазивного роста (ИИР) (рис. 1 а, б).
Рис. 1 (а, б). ТВУЗИ. Определение индекса инвазивного роста у больных раком эндометрия.
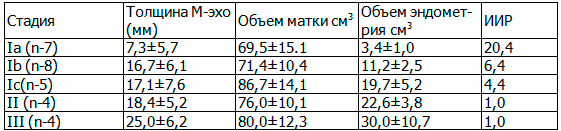
Объем тела матки и объем эндометрия рассчитывался по стандартной формуле. Данные о толщине М-эхо, объеме тела матки, объеме эндометрия и результаты расчета индекса инвазивного роста при разных стадиях заболевания представлен в табл. 1.
Таблица 1. Данные о толщине М-эхо и результаты расчета индекса инвазивного роста при разных стадиях заболевания
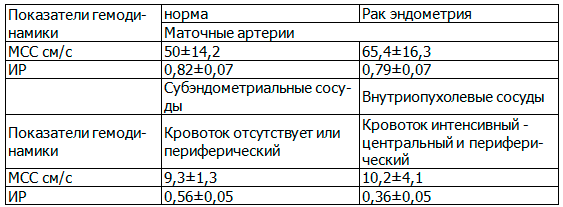
У всех обследованных проведена оценка показателей гемодинамики в маточных артериях и сосудах опухоли. В таблице 2 приведена сравнительная характеристика допплерометрических показателей злокачественной патологии эндометрия в сравнении с нормой.
Таблица 2. Гемодинамические показатели кровотока в маточных артериях в норме и при раке эндометрия
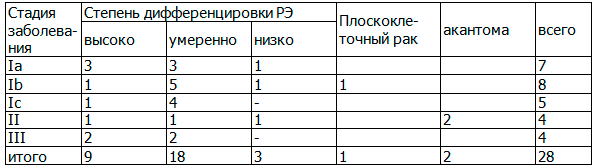
Степень дифференцировки опухоли коррелировала со стадией заболевания: высоко дифференцированный процесс ограничивался телом матки. Умеренно дифференцированная аденокарцинома чаще отмечалась при II и III стадиях с распространением опухоли на цервикальный канал. Сопоставление стадии заболевания и гистотипа представлено в табл. 3.
Таблица 3. Сопоставление гистотипа и стадии рака эндометрия
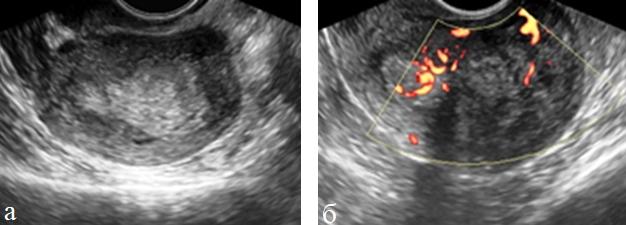
Выделяли три основных типа роста инвазивного рака эндометрия, которые возможно дифференцировать в начальных стадиях заболевания: развитие множественных высокодифференцированных опухолевых очагов на фоне гиперпластических процессов эндометрия, развитие одного высокодифференцированного опухолевого очага, окруженного гиперплазированной слизистой на небольшом протяжении, развитие одного умеренно- или низкодифференцированного опухолевого очага на фоне атрофии слизистой. Высоко и умеренно дифференцированная аденокарцинома в основном диагностирована при Ia и Ib стадиях заболевания. Умеренно и низко дифференцированная аденокарцинома чаще определялась при Iс и III стадиях и при распространении опухоли на цервикальный канал. В двух наблюдениях диагностированная акантома эндометрия сочеталась с низкодифференцированной аденокарциномой. Характер и степень васкуляризации опухоли оценивали с помощью режимов ЦДК, ЭДК и трехмерной ангиографии. При сопоставлении допплерографической картины со стадиями и формами опухолевого роста при РЭ были установлены различные варианты допплерограмм. При анализе характера и степени кровоснабжения опухоли, оцененной с помощью режимов ЦДК и ЭДК выделяли различные варианты интра- и эндометриального кровотока. (рис. 2 а, б).
Рис. 2 (а, б). ТВУЗИ а) режим серой шкалы б) энергетическое картирование. Рак эндометрия I стадии. Утолщение эндометрия без четких контуров. Отчетливое нарушение миометриального кровотока.
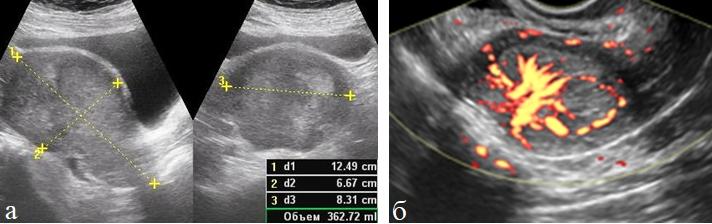
Выполненное исследование позволило выявить определенную зависимость между характером васкуляризации, стадией заболевания и формой опухолевого роста (рис. 3 а, б).
Рис. 3 (а, б). ТВУЗИ а) режим серой шкалы б) энергетическое картирование. Рак эндометрия III стадии. Эндометрий резко утолщен, неоднороден. Определяется внутриопухолевый кровоток и усиление эндометриального кровотока.
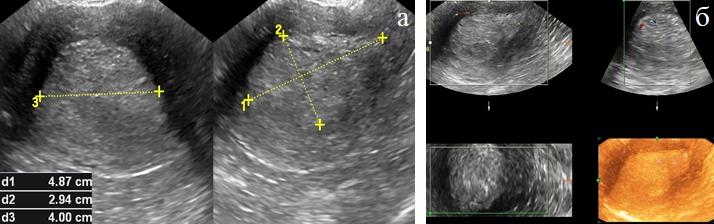
Допплеровское картирование показало, что для экзофитной формы роста характерен интенсивный внутриопухолевый кровоток в сочетании неоваскуляризацией и неравномерным распределением сосудов в эндометрии. Подобный интраопухолевый тип неоваскуляризации был выявлен у 8 (28,6%) больных. При эндофитной и смешанной форме РЭ у 12(42,9%) определялась умеренная васкуляризация опухоли, сочетающаяся с усиленной васкуляризацией миометрия и интенсивным интра- и периопухолевым кровотоком. В наших наблюдениях дифференцировать развитие опухолевого процесса из множественных первичных очагов было возможно только у одной пациентки на фоне атрофии слизистой. В других случаях со значительным местным распространением опухоли, возможно существующие множественные высокодифференцированные очаги не определялись. Экзофитная форма роста диагностирована в 30% случаях. В 70% наблюдений отмечалась эндофитная или смешанная форма роста с инвазией в миометрий. Во всех случаях УЗИ дополненное методикой цветовой допплерографии по степени кровоснабжения и характеру распределения кровотока в миометрии несло важную дополнительную информацию, позволяющие характеризовать структуру опухоли. Методикой цветовой допплерографии регистрировали миометриальный и внутриопухолевый кровоток (рис. 4 а, б).
Рис. 4 (а, б). ТВУЗИ а) режим серой шкалы; б) энергетическое картирование. Акантома матки. Отчетливое нарушение внутриорганного кровотока, гиперваскуляризация опухоли.
Трехмерная реконструкция ультразвуковых изображений, выполненная при совмещении режимов серой шкалы и цветового или энергетического картирования, а также режим ангио программы позволяла получать изображения наибольшей наглядности опухоли и сосудов и объективно оценивать характер кровоснабжения матки и опухоли. Патологическая васкуляризация не была выявлена у 8(28,6%) пациенток с установленным РЭ (рис. 5 а, б).
Рис. 5 (а, б). ТВУЗИ а) режим серой шкалы; б) этапы реконструкции трехмерных изображений.
Причиной этого было удаление опухоли малых размеров при аденокарциноме Ia стадии в результате предварительного диагностического выскабливания полости матки, а также в одном случае при аденоакантоме, когда злокачественный процесс развивался на фоне атрофии эндометрия. Аваскулярный или незначительно выраженный кровоток в эндометрии в сочетании с низкими цифрами периферического сопротивления наблюдался у 4(8,2%) больных с высоко дифференцированной аденокарциномой IIстадии. Из числа обследованных, у 21(75,0%) больных была диагностирована патологическая сосудистая сеть неоваскуляризации. Отчетливый внутриопухолевый кровоток визуализировался в 14(50,0%) наблюдении включая 4 случая акантом. Цветовое допплеровское картирование у большинства больных, даже в случаях аваскулярных новообразованиях позволяло выявлять дезорганизованный сосудистый рисунок кровоснабжения миометрия. При этом у 4 из 7 больных с Ia стадией заболевания изменения характера васкуляризации были единственными УЗ-признаками опухолевого поражения (рис. 6 а, б).
Рис. 6 (а, б). а) Трехмерное изображение тела матки в режиме максимальной прозрачности при раке эндометрия; б) оценка индекса васкуляризации.
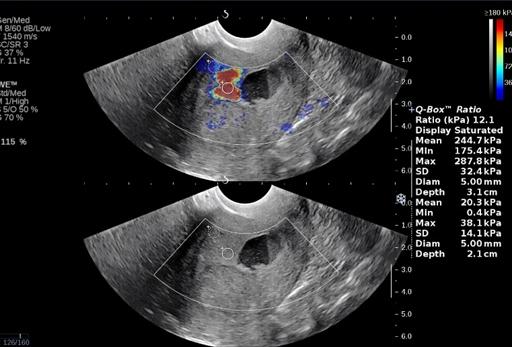
Рис. 7. Соноэластография. Средние значения жесткости 175 kPa.
Полученные значения жесткости референсных зон и опухоли представлены в табл. 4.
Таблица 4. Показатели соноэластографии миометрия, неизмененного эндометрия и опухоли
Примечание: сопоставление частотных характеристик количественных показателей плотностей тканей нормального миометрия, неизмененного эндометрия и рака эндометрия, выраженных в килопаскалях проводилось с помощью непараметрических методов χ 2 с поправкой Йетса (для малых групп), критерия Фишера.
При анализе средних показателей эластографии опухоли при РЭ очевидно их значительное повышение по сравнению с референсными зонами, что указывает на выраженное изменение механических свойств тканей и является признаком злокачественности поражения. Для высоко- и умеренно-дифференцированной аденокарциномы характерна более жесткая структура ткани, в то время как для низкодифференцированного рака более специфичны отражения средней и пониженной интенсивности или неоднородная, смешанная структура. При этом не было выявлено достоверных различий показателей плотности в зависимости от гистологической формы опухоли.
Контрастно усиленное УЗИ было выполнено у 20 пациенток. При внутривенном введении 2,5 мл микропузырькового контрастного вещества, контрастирование органов малого таза наступало через 10-15 секунд и продолжалось до 30-45 с усилением контрастирования. В режиме реального времени определялось начало поступления препарата, которое начиналось с периферии и в течение 10 секунд достигало до максимальных значений в опухоли (рис. 8 а, б).
Рис. 8 (а, б). Контрастная сонография. Интенсивное накопление контрастного вещества в эндометрии на 15 секунде после ведения препарата.
Венозная фаза начиналась с 30-45 секунды, в течение которой усиление сначала показывает плато, затем медленно снижалось. В паренхиматозную фазу определялось более интенсивное накопление контрастного вещества в опухоли, а в дальнейшем быстрое его вымывание, начиная с центральных отделов опухоли. Во всех случаях граница миометриальной инвазии отчетливо не определялась. При распространенных процессах в стадиях Ib-II, накопление опухолью контрастного вещества, как и отдельных зон неизмененного миометрия определялось как неравномерное. Результаты КУУЗИ позволили в двух случаях уточнить стадию заболевания с переводом стадии Ia в стадию Ib.
Сопоставление результатов комплексного УЗИ с данными морфологических исследований показало их высокое совпадение в определении степени миометриальной инвазии, по характеру и объему поражения.
Полученные результаты свидетельствуют о высокой эффективности использованного диагностического комплекса в выявлении характерных особенностей внутриорганного и опухолевого кровотока, а также жесткости тканей, играющих важную роль в уточнении стадии и прогнозе заболевания.