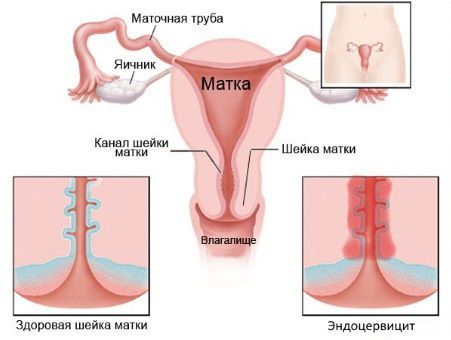
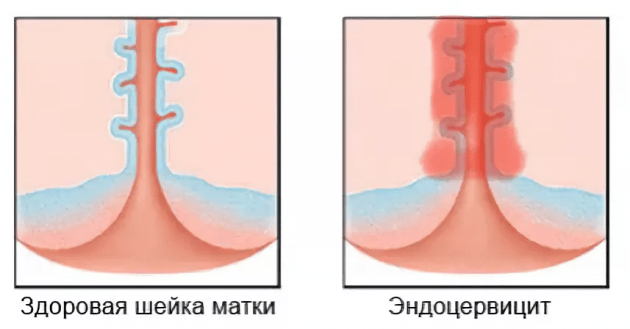
Эндоцервицит: симптомы, диагностика, лечение
Очаг воспаления, спровоцированный патогенными микроорганизмами и расположенный в канале шейки матки, получил название эндоцервицит. Проблема опасна целым рядом возможных осложнений: бесплодие, онкология, генерализация воспалительного процесса. В клинике Dr.AkNer вы можете рассчитывать на квалифицированную медицинскую помощь. Наши врачи имеют большой опыт терапии женских заболеваний, обеспечивают эффективное комплексное лечение и полную конфиденциальность.
Этиология
Лечение эндоцервицита шейки матки всегда предполагает ликвидацию причины воспаления. В норме цервикальный канал защищен слизью, которую выделяют трубчатые железы. Распространение болезнетворных микроорганизмов снижает барьерную функцию, способствует развитию воспалительного процесса.
Чаще всего причиной патологии становятся заболевания, передающиеся половым путем. К возбудителям эндоцервицита относят:
вирусы герпеса, Эпштейна-Барра, цитомегаловирус;
бледную трепонему, гонококк, трихоманаду;
условно-патогенную микрофлору влагалища и дрожжевые грибки.
Еще одной причиной воспаления могут быть возрастные изменения слизистой. В результате нарушения гормонального баланса наблюдается ее истончение, которое влечет за собой потерю барьерных функций. Это в свою очередь приводит к разрывам шейки и формированию эрозий.
Виды заболевания
Выбор препарата при лечении эндоцервицита зависит от типа заболевания. Различают специфическую и неспецифическую форму.
Первая вызвана конкретным патогеном (наиболее часто встречается трихомонадный и гонорейный тип). Для патологии характерно острое начало с гнойными выделениями. Состояние может сопровождаться повышением температуры и симптомами интоксикации, характерны боли внизу живота.
Неспецифический эндоцервицит, чаще всего, становится результатом снижения иммунитета или стресса. Его вызывает нормальная микрофлора влагалища, которая преодолевает защитный барьер. Нередко причиной патологии является бактериальный вагиноз. Для неспецифического цервицита характерны боли в нижней части живота с иррадиацией в поясницу, мочеиспускание учащенное, болезненное. Многие пациентки жалуются на дискомфорт при сексуальном контакте.
По времени течения различают острую и хроническую форму. Первая манифестирует обильными выделениями и чувством дискомфорта во влагалище, также может сопровождаться нарушением менструального цикла, болезненностью при мочеиспускании и коитусе.
Хронический эндоцервицит клинически проявляется мягче, выделения умеренные по количеству, болевой синдром не ярко выражен. Кроме нарушения цикла к состоянию может добавиться снижение репродуктивной функции вплоть до бесплодия.
Патогенез
Симптомы, как и лечение эндоцервицита, зависят от конкретного возбудителя. Немаловажную роль играет иммунитет женщины. Как правило, патология долго протекает без специфических симптомов, может сопровождаться следующими признаками:
болевые ощущения внизу живота;
выделения из влагалища слизистого и гнойного характера.
При хроническом течении очаг воспаления способен полностью или частично перекрыть просвет цервикального канала. Это в свою очередь приводит к затруднению оттока менструальных выделений, формирует болевой синдром. Непроходимость является одной из причин бесплодия.
Диагностика
Как лечить эндоцервицит, зависит от возбудителя заболевания. Именно поэтому врач обязательно назначает анализы на инфекции, передающиеся половым путем. Кроме этого, диагностика включает в себя следующие исследования:
мазок из цервикального канала для идентификации инфекции и проверки ее чувствительности к антибиотикам;
цитологическое исследование пораженного эпителия;
Лечение для каждой пациентки разрабатывается индивидуально в зависимости от общего состояния здоровья, возраста женщины и возбудителя патологии.
Терапия
Лечение цервицита хронической и острой формы предполагает комплексный подход. Терапия направлена на локализацию воспаления, ликвидацию патогена, восстановление нормальной флоры влагалища. В курсе присутствуют следующие препараты системного и местного воздействия:
эубиотики для восстановления флоры и предупреждения рецидивов.
В качестве дополнительной терапии могут привлекаться иммунокоррекция и физиолечение.
Эндоцервицит
Шейка матки за счет узкого цервикального канала, защитного секрета и слизистой пробки является надежным барьером на пути инфекционных агентов. Определенные факторы нарушают ее защитные функции, в результате чего чужеродная микрофлора проникает внутрь, возникают воспалительные процессы:
Согласно классификации патология может протекать в двух формах:
У женщин постменопаузального возраста часто диагностируют фолликулярный цервицит. При нем наблюдается лимфоидная инфильтрация стенок шейки матки с образованием либо без образования фолликулярных центров, располагающихся под эндоцервикальным цилиндрическим эпителием.
Причины
Цервицит вызывают различные микроорганизмы:
Возникновению болезни способствуют:
Причиной эндоцервицита также может быть опущение влагалища и влагалищной части шейки матки.
Симптомы эндоцервицита
Бактериальный эндоцервицит склонен в рецидивирующему и длительному течению. Очень часто симптоматическая картина полностью стерта. Только во время профилактического осмотра на гинекологическом кресле врач выявляет отечность и покраснение слизистой в области цервикального канала.
Среди самых распространенных признаков эндоцервицита:
Если в воспалительный процесс вовлекается мочеиспускательный канал, пациентки жалуются и на боль во время мочеиспускания. Эндоцервицит может осложняться распространением инфекции на матку, яичники, маточные трубы, брюшину.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Диагностика эндоцервицита направлена на выяснение причины болезни, спровоцировавшей воспаление шейки матки. Чтобы поставить верный диагноз, гинеколог проводит:
Для лабораторного исследования забирается образец влагалищного содержимого, так как в его состав входит отделяемое из цервикального канала. Чтобы выявить возбудителя болезни, выполняются процедуры:
Лечение эндоцервицита
Лечение эндоцервицита предполагает использование:
Каждой пациентке предлагается индивидуальная схема лечения, особенности которой зависят от причины, вызвавшей недуг, выраженности симптомов.
Во время лечения эндоцервицита могут использоваться физиопроцедуры. Наилучших результатов помогают достичь:
Лечение цервицита народными средствами
Согласно отзывам, лечение цервицита может проводиться и с помощью народных рецептов. Оно не всегда позволяет полностью отказаться от основной терапии, рекомендованной врачом, но способствует ускорению процесса выздоровления. Пациентки могут использовать для устранения воспалительного процесса облепиховое масло, настойку из пиона, прополис.
Опасность
Эндоцервицит опасен только в тех случаях, когда вызывает осложнения. Так, запущенное воспаление может привести к:
Эндоцервицит при беременности может спровоцировать:
Профилактика
Профилактика эндоцервицита включает в себя:
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Цервицит, эндоцервицит, экзоцервицит — невеселая семейка женских заболеваний
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?fit=826%2C550&ssl=1″/>
Цервицит – это группа заболеваний, связанных с воспалением разных отделов слизистой оболочки шейки матки. Сюда относятся непосредственно цервицит, эндоцервицит и экзоцервицит. Заболевание распространено: согласно статистике, более 50% женщин болели или болеют цервицитами. Патология требует обязательного лечения, поскольку легко переходит в хроническую форму и дает страшные осложнения.
Чем отличаются цервицит, эндоцервицит и экзоцервицит
Эти заболевания очень похожи и различаются только локализацией:
цервицит, эндоцервицит, экзоцервицит
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?resize=895%2C596″ alt=»цирвицит» width=»895″ height=»596″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?w=895&ssl=1 895w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?resize=826%2C550&ssl=1 826w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/tsirvitsit.png?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 895px) 100vw, 895px» data-recalc-dims=»1″/>
Почему начинается цервицит
Слизистая шейки матки — нежная и слабо защищена, поэтому вызвать воспаление на этом участке можно легко. Инфекция попадает в орган через половые пути, кровь и даже через прямую кишку.
Что будет, если не лечиться
Признаки цервицитов — эндоцервицит и экзоцервицит похожи
Процесс бывает острым и хроническим. Тяжесть течения зависит от степени патологии, ее вида и сопутствующих заболеваний. Острота симптомов зависит от состояния иммунитета.
В большинстве случаев симптомы обостряются после менструации.
Доктор на осмотре с кольпоскопом видит покрасневшую, отечную шейку матки с цервикальным каналом, из которого вытекают мутные, иногда обильные выделения.
Также помогают уточнить диагноз дополнительные симптомы:
Острый цервицит дает небольшую температуру, ощущение жара в области расположения матки. Хроническая форма характеризуется слабыми выделениями, не создающими дискомфорта.
Со временем происходит замещение цилиндрического эпителия плоским. Воспаление распространяется, вызывая образование инфильтратов, кист, уплотнение шейки матки.
Диагностика
Обычно этих анализов хватает, чтобы поставить точный диагноз при остром цервиците. При хроническом экзоцервиците дополнительно проводится биопсия шейки матки в первую фазу менструального цикла.
При остром цервиците в мазках обнаруживается много лейкоцитов, лимфоцитов, гистиоциты, цилиндрический эпителий с гипертрофированными ядрами, дистрофически измененный плоский эпителий. При хроническом цервиците есть клетки цилиндрического эпителия, часть клеток разрушена.
Бактериологическое исследование выявляет вид микроорганизмов и их чувствительность к антибиотикам. Цитоморфология мазка — обязательное обследование при цервиците — показывает структурные нарушения в клетках и результативность лечения.
Как лечат цервицит
Лечение цервицита определяется характером возбудителя и степенью поражения тканей шейки матки. В зависимости от возбудителя применяются антибиотики, противовирусные, противогрибковые и противопротозойные препараты. Если причиной стало одно из ЗППП, лечить нужно и полового партнера.
В комплексе применяется фитотерапия – спринцевание настоями ромашки, календулы и др. Но важно знать, что не все формы цервицита допускают спринцевания, поэтому это делается только по назначению гинеколога.
Почему не помогают антибиотики при самолечении?
Выбор препарата возможен только после сдачи и расшифровки результатов анализов. Антибиотики широкого спектра действия могут быть бесполезны, если цервицит вызван вирусом или грибком. Нет ни одного лекарства, одновременно уничтожающего все виды инфекции.
Важна и индивидуальная чувствительность возбудителя к антибиотикам. Если женщина уже принимала лекарства, лечась, например, от простуды, и не долечила цервицит (о котором не знала), возбудитель приобретает устойчивость к препаратам этой группы — они уже не помогут. В лаборатории делают пробы, подбирая лекарство, которое уничтожит бактерию или вирус.
Лечение вирусного цервицита
Наиболее сложным с точки зрения терапии считается цервицит, вызванный вирусом папилломы человека (ВПЧ). Проблема лечения заключается в том, что сам генитальный вирус устранить не удастся — медицина этого еще не умеет. Но можно снять симптомы болезни и вызвать ремиссию. Лечиться придется комплексом препаратов, включающим противогерпетические вещества, иммуностимуляторы, цитостатики и витамины.
Как лечится атрофический цервицит?
Если гинеколог диагностировал атрофический цервицит, сопровождающийся отмиранием тканей, назначаются препараты, содержащие эстрогены. Цель такого лечения — восстановление слизистой оболочки влагалища и шейки матки и нормализация микрофлоры женских половых органов.
Лечение хронического цервицита
Лечение хронической формы заболевания отличается от лечения острой формы, так как х ронические цервициты сложно поддаются лечению. Избавиться от них можно только с помощью комплексной терапии, лечения сопутствующих болезней и инфекций.
Помимо основной причины, нужно уделить внимание и сопутствующим факторам, которые способствуют прогрессированию заболевания. Так, нарушения иммунитета корректируются приемом иммуностимуляторов. Могут также назначаться гормональные препараты и активаторы обменных процессов, ускоряющие восстановление тканей шейки матки.
Антибиотики назначаются в форме таблеток для перорального применения, а также в виде местных кремов, гелей и свечей. После того как стихнет острая фаза патологии, можно назначить дезинфицирующие растворы для спринцевания влагалища и шейки матки. Их подберет врач.
Восстановительный период
Чтобы лечение прошло успешно, и болезнь не повториласьь, рекомендуется соблюдать следующие правила:
В период восстановления могут наблюдаться выделения, содержащие кровь, этого не стоит пугаться.
Профилактика цервицита
Где лечат цервицит в Санкт-Петербурге
Обнаружить цервицит, определить его форму и причину, а также разработать оптимальный для пациентки комплекс лечения в любой момент готовы специалисты высочайшего уровня квалификации, ведущие прием в гинекологическом отделении клиники Диана.
Современная аппаратная и лабораторная база, высокая квалификация и опыт врачей, индивидуальный подход к каждому пациенту позволяет медицинскому центру Диана лечить пациенток от воспалений половых органов, полностью восстанавливая женское здоровье.
Эндоцервицит
МКБ-10: N72 — Воспалительная болезнь шейки матки.
Эндоцервицит — это заболевание воспалительной природы, поражающее слизистую оболочку канала шейки матки.
Стаж работы 17 лет.
Причины эндоцервицита
Главная причина эндоцервицита — условно-патогенная микрофлора.
К основным ее представителям относятся:
Эти бактерии присутствуют в организме каждой женщины, но при нормальном функционировании иммунной системы не причиняют вреда. При снижении общих или местных защитных сил условно-патогенные бактерии начинают активно расти и размножаться, повреждают слизистую оболочку и приводят к развитию воспалительного процесса. Вторая по частоте причина эндоцервицита — микроорганизмы, передающиеся половым путем. В эту группу входят гонококки, хламидии, микоплазмы, трихомонады, грибки. Кроме непосредственных причин, ученые выделяют ряд предрасполагающих факторов.
При их воздействии вероятность развития заболевания значительно повышается. К основным из них относятся:
В зависимости от характера течения эндоцервицит может быть острый и хронический.
Признаки и симптомы эндоцервицита
Симптомы хронического эндоцервицита зависят от таких моментов:
Основные симптомы эндоцервицита острого характера:
Интоксикационный синдром проявляется общей слабостью, повышением температуры тела, потливостью, снижением аппетита, повышенной утомляемостью. В большинстве случаев синдром имеет место при патологии гонококкового и трихомонадного характера. Если эндоцервицит вызван неспецифической флорой, данные признаки выражены слабо или отсутствуют вовсе.
Большое количество выделений из влагалища — самый частый, практически постоянный симптом эндоцервицита.
По характеру выделения могут быть слизистыми, слизисто-гнойными, гнойными, кровянистыми, сукровичными. По цвету — белыми, желтыми, красными, коричневыми, грязными. Нередко присутствует неприятный запах. Боль локализуется внизу живота, может иррадиировать во влагалище. Иногда признак появляется только во время или после полового акта. Постоянные болевые ощущения усиливаются после интимных контактов и чрезмерных физических нагрузок.
Диагностика эндоцервицита
Диагностика эндоцервицита проводится в три этапа:
Первый этап, это, по сути, беседа, в ходе которой врач выясняет жалобы пациентки, устанавливает время и очередность их появления, изменчивость, выраженность, возможный провоцирующий фактор. Важно узнать, лечилась ли больная раньше, какими препаратами и каков был результат. Также доктор уточнит наличие других заболеваний, соберет данные о возможных аллергических реакциях, перенесенных травмах и операциях.
Следующий этап — осмотр в гинекологическом кресле. Проводится без специальной подготовки. Непосредственно перед осмотром женщине следует опорожнить мочевой пузырь, а гинеколог расскажет о последовательности проведения процедуры и возможных ощущениях. Вначале врач осмотрит шейку матки в зеркалах и возьмет мазки из влагалища, уретры и цервикального канала. Их отправят в лабораторию для дальнейшего исследования. Затем последует двуручное исследование, в ходе которого оценивается состояние матки и придатков. Полученные данные зависят от характера болезни и сопутствующей патологии, но обычно их достаточно, чтобы поставить предварительный диагноз «эндоцервицит». Для его подтверждения необходима инструментальная диагностика эндоцервицита.
Чаще всего пациенткам проводятся такие инструментальные тесты:
Общий анализ крови показывает общее состояние организма и позволяет оценить работу иммунной системы. Так как эндоцервицит — заболевание бактериального генеза, в крови наблюдается повышение уровня лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов. В общем анализе мочи возможно появление бактерий и увеличение лейкоцитов.
Определение концентрации гормонов позволяет подтвердить недостаток эстрогенов, что может быть причиной патологии.
Кольпоскопия — инструментальный метод обследования, с помощью которого диагностируют не только эндоцервицит, но и другие заболевания шейки матки. Во время кольпоскопии гинеколог осматривает слизистую оболочку шейки матки при помощи увеличительной техники. Процедуру проводят в обычном гинекологическом кабинете, без предварительной подготовки. Противопоказания к тесту отсутствуют. Кольпоскопия может быть простая и расширенная. Простое исследование проводится как ориентировочное.
С его помощью оценивают такие параметры:
Расширенная кольпоскопия заключается в осмотре шейки матки после ее обработки уксусной или салициловой кислотой. Вещество способствует сокращению сосудов и улучшению визуализации патологических изменений. Для подтверждения данных шейку матки обрабатывают раствором Люголя. Участки с патологическим эпителием окрашиваются менее интенсивно по сравнению с нормальной слизистой.
При хромокольпоскопии шейку окрашивают гематоксилином или толуидиновым синим красителем. В этом случае хуже окрашиваются нормальные клетки.
Для оценки состояния кровеносных сосудов применяют осмотр через зеленые и желтые фильтры, а также в ультрафиолетовых лучах.
Отдельная разновидность процедуры — микрокольпоскопия. Это прижизненное гистологическое исследование влагалищной части шейки матки. Проводится с окрашиванием или без такового, обычно после выявления патологически измененных участков в ходе расширенного обследования.
Бактериологическое исследование влагалищных выделений проводится с целью идентифицировать возбудителя и определить его чувствительность к антибактериальным средствам. Это обязательный тест перед назначением антибиотиков, так как позволяет выбрать наиболее эффективное средство.
УЗИ — наиболее простой, дешевый, но, в то же время высокоинформативный метод инструментальной диагностики. С его помощью можно выявить признаки воспаления в органах репродуктивной системы, объемные новообразования, врожденные пороки. На сегодняшний день применяются две ультразвуковых методики — трансабдоминальная и трансвагинальная. В первом случае осмотр проводится через нижнюю часть брюшной стенки. Перед осмотром женщине нужно наполнить мочевой пузырь, так как в воздушной среде ультразвуковые волны рассеиваются. При трансвагинальном осмотре датчик вводят во влагалище. Обследование проводится без предварительной подготовки.
Биопсия с последующим гистологическим исследованием образца — самый точный метод обследования. В ходе осмотра доктор отщипывает небольшой кусочек ткани шейки матки на границе здорового и патологически измененного участков. Образец исследует патоморфолог и составляет заключение.
В спорных случаях показана компьютерная или магнитно-резонансная томография, гистероскопия. Их цель — провести дифференциальную диагностику и поставить окончательный диагноз. Как правило, данные процедуры показаны при неинформативности более простых диагностических методик, или когда данные предыдущих методов исследования противоречат друг другу, клинической картине заболевания.
Лечение эндоцервицита
Лечение эндоцервицита проводится в амбулаторном режиме. В тяжелых случаях или при наличии осложнений пациентку госпитализируют в специализированное отделение. Пациенткам, которым поставлен диагноз «эндоцервицит», рекомендуют такие группы препаратов:
Антибактериальные средства назначаются согласно результатам теста на чувствительность. Их цель — устранить причину заболевания. Это основная группа применяемых лекарств. По показаниям применяют комбинацию из антибиотиков и антипротозойных, а также добавляют противогрибковые препараты.
Лекарства из противовоспалительной группы снижают активность воспалительного процесса, уменьшают болевые ощущения. Эубиотики восстанавливают кишечную и влагалищную микрофлору. При необходимости назначают терапию сопровождения — противоаллергические средства, препараты, улучшающие работу печени, гормональную заместительную терапию. В каждом случае схема лечения составляется индивидуально. Дозы лекарств, длительность курса рекомендует врач. В периоды ремиссии показано санаторно-курортное и физиотерапевтическое лечение эндоцервицита. Чаще всего применяют ультразвук и электрофорез с рассасывающими препаратами. Процедуры помогают предотвратить появление спаек, уменьшают воспаление, повышают активность регенераторных процессов, способствуют быстрейшему выздоровлению пациентки.
В целом прогноз заболевания благоприятен, но при неправильном или несвоевременном лечении развиваются осложнения эндоцервицита. К основным из них относятся:
Одно из самых неприятных последствий заболевания — бесплодие. В таких случаях пары вынуждены прибегать к вспомогательным репродуктивным технологиям.
Профилактика эндоцервицита
Профилактика эндоцервицита неспецифическая. Так как эндоцервицит — это заболевание воспалительной природы, на первый план выходят соблюдение правил личной гигиены и регулярные профилактические осмотры у гинеколога. Диагностированные воспалительные заболевания нужно лечить как можно раньше, строго соблюдая все рекомендации врача. Только таким способом можно предотвратить хронизацию процесса и осложнения эндоцервицита
После перенесенного острого эпизода женщинам показана вторичная профилактика эндоцервицита. Такие пациентки пребывают на диспансерном учете. Кроме обычного профилактического осмотра, им показано регулярное гистологическое, бактериологическое исследование, а также кольпоскопия. В клинике «АльтраВита» работают гинекологи с большим опытом работы. Учреждение оснащено всем необходимым для вашего полноценного обследования и лечения. Все процедуры проводятся в одной клинике, по предварительной записи. Вам не нужно делать переезды в другие лаборатории для сдачи анализов и стоять в длинных очередях. Весь персонал предельно вежлив. Если вы хотите обследование и лечение может быть проведено с соблюдением полной анонимности. Чтобы записаться на прием, вам достаточно позвонить по указанному номеру телефона или заполнить электронную анкету.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.