Первичный гиперальдостеронизм история болезни

Поиск
Первичный гиперальдостеронизм. Альдостерома. Клинический случай
Приводится клиническое наблюдение больной с нейромышечной формой первичного гиперальдостеронизма.
Primary hyperaldosteronism. Aldosteroma. Clinical event
The clinical observation of patient with neuromuscular form of primary hyperaldosteronism is presented.
Повышение АД — один из наиболее частых поводов обращения к врачу. Несмотря на широкую распространенность заболевания, причины артериальной гипертензии (АГ) нередко своевременно не распознаются и состояние пациентов ошибочно расценивается как эссенциальная АГ (гипертоническая болезнь). Основными причинами поздней диагностики симптоматических АГ являются недостаточное знание клинической картины, в том числе при атипичных формах заболеваний, а также неудовлетворительное материально-техническое обеспечение лечебных учреждений. Попытки применять стандартные подходы антигипертензивной терапии к лечению пациентов с эндокринными АГ зачастую не приводят к желаемому результату. Вместе с тем адекватная своевременная патогенетическая терапия позволяет в кратчайшие сроки нормализовать состояние пациентов и предотвратить развитие угрожающих жизни осложнений.
В1955 г. Джером Конн (J. Conn) впервые описал АГ, вызванную гиперпродукцией альдостерона опухолью коры надпочечников [1]. С 1955 по 1984 гг., по данным И.К. Шхвацабая, в мире было описано около 400-500 случаев этого заболевания [2]. В дальнейшем частота диагностики первичного гиперальдостеронизма (ПГА) неуклонно возрастала. По современным представлениям, частота ПГА составляет от 0,4 до 15% от всех АГ и от 4 до 30% от вторичных (симптоматических) АГ.
ПГА — клинический синдром, развивающийся в результате избыточной продукции альдостерона в корковом слое надпочечников, при котором секреция альдостерона полностью или частично автономна по отношению к ренин-ангиотензиновой системе (РАС), что обусловливает возникновение низкорениновой гипокалиемической АГ.
С учетом морфологических особенностей выделяют несколько вариантов ПГА, из них наиболее значимыми признаются следующие:
Клиническая картина ПГА складывается из трех основных синдромов:
Метаболический расстройства – гипокалиемия и алколоз – также являются основными проявлениями, обусловливающими клиническую симптоматику ПГА. Диагностика ПГА складывается из лабораторного подтверждения низкоренинового гиперальдостеронизма и определения его нозологической формы.
Приведем собственное клиническое наблюдение больной с преимущественно нейромышечной симптоматикой ПГА.
Больная Ф., 38 лет, поступила в эндокринологическое отделение РКБ МЗ РТ 10.08.2011 г. с жалобами на общую слабость, быструю утомляемость, повышение АД до 200/120 мм рт. ст., сопровождающееся головной болью диффузного характера, часто провоцируемой физическими нагрузками, слабость в руках, ногах, сильную слабость в шее («падает голова»), судороги во всем теле, в конечностях, частые мочеиспускания по ночам, бессонницу.
Анамнез заболевания. Считает себя больной с2005 г., когда появились жалобы на мышечную слабость, тяжесть в ногах, при эмоциональном переживании — судороги по всему телу. В августе2005 г. при первом визите к врачу с жалобами на боли во всех мышцах рук и ног, затруднения при ходьбе установлен диагноз: Люмбоишиалгия слева, обусловленная поясничным остеохондрозом? Вялый парез левой ноги неясного генеза. При рентгенографии позвоночника установлена нестабильность в сегменте L4-L5, задняя грыжа тела L5 и назначено лечение НПВС. В сентябре 2005 года повторный визит к врачу с жалобами на судороги рук, лица, плаксивость, общую слабость. Диагноз и лечение остались прежними.
В августе 2006 года в связи с усилением мышечной слабости, судорог по всему телу, общей слабости направлена на консультацию и обследование в поликлинику РКБ, при обследовании обнаружено снижение уровня калия (до 1,2 ммоль/л) — диагноз: Полимиозит. Рекомендовано стационарное лечение в кардиоревматологическом отделении РКБ.
С 19.09.06 по 03.10.06 находилась на стационарном лечении в кардиоревматологическом отделении РКБ с диагнозом: Вторичный (гипокалиемический) нейромиопатический синдром с легкими миастеноподобными проявлениями по данным ЭМГ и пароксизмальными миоплегиями по анамнестическим данным. Альдостерома? При обследовании: калий — 1,8 ммоль/л. Проведенное лечение: калия хлорид внутрь и внутривенно, верошпирон, калиминт. При дальнейшем обследовании: альдостерон от 17.10.06 — 257,9 пг/мл (норма 68-299 пг/мл). При УЗИ надпочечников признаков объемного образования не обнаружено.
Со слов больной, артериальной гипертензий страдает более 10 лет, АД повышается до 200/100 мм рт. ст. Принимает амлодипин, на фоне которого АД держится на уровне 140/90 мм рт. ст. Весной2011 г. в связи с плохо коррегируемым АД больной проведено обследование у нефролога: белок в суточной моче 0.099 г/л, биохимическое исследование крови калий 2.9 ммоль/л (норма 3.5-5.1), креатинин 267 ммоль/л (норма 53-115 ммоль/л), мочевина 13.7 ммоль/л (норма 2,5-8,3 ммоль/л). При обследовании: на УЗИ почек обнаружена кистозная трансформация почек, СКФ 33 мл/мин.
РКТ органов брюшной полости от 12.05.2011: правая почка (117,3х60 мм) – очаги пониженной плотности с нечеткими контурами; левая почка (109,4-52,0 мм): без изменений. Для исключения объемного процесса рекомендовано РКТ почек с в/вконтрастным усилением.
04.08.2011 больная была госпитализирована в нефрологическое отделение РКБ с диагнозом: Поликистоз почек. ХПН3. ХБП4. При обследовании — альдостерон 4765 пг/мл (норма 35-350). 10.08.2011 для дальнейшего дообследования и уточнения диагноза переведена в э/о РКБ.
Анамнез жизни. Перенесенные заболевания: ОРЗ 2-3 раза в год, АГ более 10 лет, узловой зоб; находится на «Д» наблюдении у психиатра, операция кесарево сечение в2004 г. Отец и дед со стороны отца страдали АГ, мать умерла от рака молочной железы. Инвалидность: II группа бессрочно.
Объективно. Состояние удовлетворительное. Телосложение нормостеническое, ИМТ= 21.6 кг/м 2 Кожные покровы бледные, умеренной влажности. Гипертрихоза нет. Видимые слизистые чистые, бледно-розовые, влажные. Высыпаний, стрий нет. Подкожно-жировая клетчатки развита равномерно. Периферические лимфатические узлы не увеличены, не спаяны с окружающей тканью, безболезненны. Щитовидная железа не увеличена, неоднородная, безболезненная, подвижная, в правой доле пальпируется узел d =1 см. Легкие: границы в норме. Перкуторный звук легочной, при аускультации дыхание везикулярное, хрипов нет, ЧДД=18 в мин. Сердце: границы относительной тупости расширены влево на1,5 см, тоны сердца ритмичные, приглушены. ЧСС-82 уд. в мин., ЧСС-82 уд./мин., удовлетворительного напряжения и наполнения. АД 140/90 мм рт. ст. Язык влажный, обложен у корня белым налетом. Живот не увеличен, мягкий, безболезненный, участвует в акте дыхания. Печень не увеличена, размеры по Курлову: 9х8х7 см. Селезенка не пальпируется. Мочеиспускание безболезненное, почки не пальпируются, с-м Пастернацкого отрицательный с обеих сторон. Периферических отеков нет.
Результаты обследования. отклонения в анализе крови — Hb 106 г/л, СОЭ 31 мм/ч. Анализ мочи общий — уд. вес 1001, белок 0.165 г/л, по Зимницкому — никтурия, уд. вес 1000-1002.
Рентгеновская компьютерная томография: РКТ признаки образования левого надпочечника (в медиальной ножке левого надпочечника объемное образование 28х28х25 мм с относительными ровными четкими контурами, накапливающее контраст с 18 до 40 ед н.; правый надпочечник обычной формы и размеров, однородной структуры), кисты правого придатка матки, добавочной дольки селезенки, дифференцировать изменения почек между поликистозом и губчатыми почками.
На основании жалоб, анамнеза заболевания, объективного осмотра и данных лабораторно-инструментального обследования, положительной динамики на фоне лечения блокаторами альдостерона и препаратами калия выставлен диагноз: Первичный гиперальдостеронизм. Альдостерома левого надпочечника. Поликистоз почек. ХПН 2 стадия. ХБП 4. Анемия легкой степени. Симптоматическая артериальная гипертензия 3 ст. Риск3.ХСН1.ФК2.Узловой эутиреоидный зоб без увеличения объема щитовидной железы. Киста правого яичника. Назначено лечение: верошпирон, амлодипин, калия хлорид, препараты железа. В процессе лечения уровень калия с 2,0 поднялся до 3.1 ммоль/л, креатинин крови уменьшился с 448 до 287 мкммоль/л. Рекомендовано оперативное лечение в плановом порядке.
07.09.2011 г. Операция: Лапароскопическая адреналэктомия слева. Патологоанатомическое исследование гистологического материала от 8.09.11. Заключение: адренокортикальная аденома смешанного строения.
В данном клиническом случае мы наблюдали несвоевременную диагностику заболевания, что в конечном итоге, возможно, привело к развитию почечных осложнений и инвалидизации больной.
Ф.В. Валеева, Л.Т. Бареева, А.Г. Васильева
Республиканская клиническая больница МЗ РТ, г. Казань
Казанский государственный медицинский университет
Васильева Анастасия Геннадьевна — ординатор кафедры госпитальной терапии с курсом эндокринологии
1. Доказательная эндокринология. Перевод с англ. Руководство для врачей. — М.: ГЭОТАР-Медиа, 2008.
2. Подзолков В.И., Родионов А.В. Первичный гиперальдостеронизм: диагностика и лечение. — 2004.
3. Балаболкин М.И., Клебанова Е.М., Креминская В.М. Дифференциальная диагностика и лечение эндокринных заболеваний. Руководство. — М.: Медицина, 2002.
4. Калинин А.П., Тишенина Р.С., Богатырев О.П., Молчанова Г.С., Лукьянчиков В.С., Гарагезова А.Р. Клинико-биохимические тесты в изучении отдаленных результатов хирургического лечения первичного гиперальдостеронизма и феохромоцитомы. — М., 2000.
Первичный гиперальдостеронизм
Общая информация
Краткое описание
Первичный гиперальдостеронизм (ПГА) – группа гетерогенных по этиологии, патогенезу и морфологии заболеваний, характеризующихся избыточной и независимой от ренин-ангиотензиновой системы продукцией альдостерона и сопровождающихся артериальной гипертензией, гипокалиемией и метаболическим алкалозом [1].
Название протокола: Первичный гиперальдостеронизм
Код протокола:
Код(ы) МКБ-10: Е26.0
Сокращения, используемые в протоколе:
АГ – артериальная гипертензия
АД – артериальное давление
АПА – альдостеронпродуцирующая аденома
АПРА – альдостеронпродуцирующая ренинчувствительная аденома
АПФ – ангиотензинпревращающий фермент
ГПГА – глюкокортикоидподавляемый гиперальдостеронизм
ИГА – идиопатический гиперальдостеронизм
ПГА – первичный гиперальдостеронизм
ПГН – первичная гиперплазия надпочечника
УЗИ – ультразвуковое исследование
Дата разработки протокола: апрель 2013.
Категория пациентов: пациенты с АГ, резистентной к стандартной гипотензивной терапии.
Пользователи протокола: врачи общей практики, эндокринологи, терапевты, кардиологи, хирурги и сосудистые хирурги.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
ПГА протекает в следующих формах:
Альдостеронпродуцирующая аденома (АПА) или синдром Конна (доброкачественная аденома коры надпочечника), который составляет 60-80% случаев ПГА.
Идиопатический гиперальдостеронизм (ИГА) – обусловленный двусторонней гиперплазией надпочечников форма ПГА (30-40% случаев).
Глюкокортикоидподавляемый гиперальдостеронизм (ГПГА) – редкое семейное заболевание, составляющее около 3% ПГА [1].
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Основные
В амбулаторных условиях:
— определение калия в сыворотке крови,
— определение уровня альдостерона плазмы крови,
— УЗИ надпочечников,
— сцинтиграфия надпочечников,
— компьютерная томография надпочечников.
В стационаре:
— Определение альдостерона плазмы крови и активности ренина плазмы, взятой в положениях стоя и лежа.
— Проведение пробы с пероральной нагрузкой натрием.
— Проведение пробы с внутривенной нагрузкой изотоническим раствором хлорида натрия.
— Проведение пробы с флюдрокортизоном.
— Проведение ортостатической пробы с высокосолевой диетой с последующим определением альдостерона в суточной моче до и после пробы.
Дополнительные
— Общеклинические и биохимические анализы, необходимые в период предоперационной подготовки.
— Магнитно-резонансная томография надпочечников, при необходимости с контрастированием.
Диагностические критерии
Жалобы и анамнез
Головные боли, повышение АД, мышечная слабость, особенно в икроножных мышцах, судороги, парастезии в ногах, полиурия, никтурия, полидипсия. Начало заболевания постепенное, симптомы проявляются после 40 лет, чаще диагностируется в 3-4 декаде жизни.
Физикальное обследование
Гипертонический, неврологический и мочевой синдромы [2].
Лабораторные исследования
— Определение калия в сыворотке крови (в норме 3,3-5,3 ммоль/л). При ПГА имеет место гипокалиемия.
— Ортостатическая проба – определение альдостерона плазмы крови (в норме в положении лежа 7,5-150 пг/мл или 21-417 пмоль/л, в положении стоя – 35-300 пг/мл или 97-834 пмоль/л). При ПГА уровень альдостерона превышает норму в 1,5-2 раза.
— Определение активности ренина плазмы (в норме в положении лежа 0,5-1,9 нг/мл/ч, в положении стоя – 1,9-3,8 нг/мл/ч). При ПГА активность ренина плазмы снижается.
— Проведение пробы с пероральной нагрузкой натрием. Больному назначают диету с содержанием 9-10 г/ сут натрия хлорида в течение 3-4 дней с определением уровня калия в плазме крови утром в 8 часов: до, в 1-й и 5-й день проведения пробы (в норме уровень калия в крови не изменится, при гиперальдостеронизме имеет место гипокалиемия).
— Проба с внутривенной нагрузкой изотоническим раствором хлорида натрия. Больному в течение 3 дней назначаются 5-10 г поваренной соли в сутки, постельный режим. Внутривенно капельно вводится 2 л 0,9% раствора хлорида натрия со скоростью 500 мл в час с определением уровня альдостерона в крови до и после инфузии изотонического раствора (в норме уровень альдостерона снижается в 3 и более раз и не превышает 50 пг/мл, а у больных с ПГА уровень альдостерона либо не меняется, либо остается выше 60 пг/мл).
— Проба с флюдрокортизоном с назначением их больному в дозе 100 мкг 4 раза в день в течение 3 дней. На 4-й день берется кровь на альдостерон в положении стоя (в норме уровень альдостерона после пробы не превышает 50 пг/мл). Если уровень альдостерона после пробы превышает 50 пг/мл, то диагностируется ПГА.
— Ортостатическая проба с определением альдостерона в суточной моче до и после пробы с высокосолевой диетой (в норме 2-26 мкг/сут или 6-72 нмоль/сут). У больных с ПГА экскреция альдостерона суточной мочой после пробы не снижается или остается выше 11 мкг/сут.
Инструментальные исследования
УЗИ, сцинтиграфия, компьютерная томография, магнитно-резонансная компьютерная томография надпочечников. При ПГА определяется плотное образование округлой или овальной формы с четкими границами различного размера [3].
Консультации специалистов
Консультации кардиолога, эндокринолога, сосудистого хирурга для подтверждения диагноза первичного гиперальдостеронизма и выбора тактики лечения.
Дифференциальный диагноз
Дифференциальная диагностика форм ПГА [1,4]
| Диагностический тест | Аденома | Гиперплазия | ||
| АПА | АПРА | ИГА | ПГН | |
| Ортостатическая проба (определение в плазме альдостерона после пребывания в вертикальном положении в течение 2 часов | ||||
Снижение или без изменений
Снижение или без изменений
гиперплазия,
± узлы
Лечение
Цель лечения
Коррекция АД, восстановление калиевого гомеостаза в дооперационном этапе, оперативное удаление опухоли надпочечника для устранения гиперальдостеронизма.
Тактика лечения
Немедикаментозное лечение
Щадящий режим, ограничение поваренной соли до
Госпитализация
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола
1. Базарбекова Р.Б. – д.м.н., профессор, зав. кафедрой эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»
2. Жуманова Б.М. – к.м.н., доцент кафедры эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»
3. Досанова А.К. – к.м.н., ассистент кафедры эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей».
Рецензент: д.м.н., профессор кафедры эндокринологии Казахского Национального медицинского университета имени С.Д. Асфендиярова Нурбекова А.А.
Указание на отсутствие конфликта интересов: отсутствует.
Указание условий пересмотра протокола: Данный протокол подлежит пересмотру каждые три года, а также при появлении новых доказанных данных по проведению процедуры реабилитации.
Первичный гиперальдостеронизм под маской резистентной эссенциальной гипертензии: редкое заболевание или редкий диагноз?
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Введение
Симптоматическая артериальная гипертензия (АГ) составляет значительную долю вструктуре причин резистентной гипертензии [1]. Одной изчастых, норедко выявляемых причин симптоматической АГявляется первичный гиперальдостеронизм (ПГА). Вклинической практике кардиолога такой диагноз встречается нечасто, несмотря нато, что АГ— наиболее постоянный симптом ПГА, итакие пациенты, как правило, обращаются замедицинской помощью именно попричине повышения давления.
ПГА — клинический синдром, обусловленный избыточной продукцией альдостерона клубочковой зоной коркового вещества надпочечников [2]. В настоящее время выделяют несколько форм ПГА (табл. 1), среди которых чаще всего встречается изолированная односторонняя аденома надпочечника [3].
Ранее считалось, что ПГА встречается лишь у 0,05–2% лиц с АГ. Появление и внедрение в клиническую практику скрининга привели к повышению выявляемости этого состояния, и в настоящее время около 10% случаев резистентной АГ связывают с гиперальдостеронизмом. Однако систематический учет случаев ПГА в клинической практике, как правило, не ведется. Поэтому отсутствуют и актуальные отечественные данные о распространенности ПГА.
У ПГА нет специфичных симптомов, что чрезвычайно затрудняет диагностику данного состояния. Наиболее частым клиническим проявлением является АГ, которая встречается в 75–98% случаев. Группу, где наиболее вероятно выявить гиперальдостеронизм, составляют больные с дебютом АГ в молодом возрасте, пациенты с тяжелой или резистентной АГ, контингент сугубо кардиологического профиля. Вместе с тем в рекомендациях по АГ уделено мало внимания проблеме диагностики и лечения ПГА. Наиболее подробные клинические рекомендации по ПГА подготовлены Международным эндокринологическим обществом. Но даже в этом детальном клиническом руководстве отсутствуют алгоритмы динамического наблюдения за больными, после оперативного лечения.
В клинической картине ПГА кроме гипертензивного также встречаются нейромышечный и дизурический синдромы. Мышечная слабость, судороги, парестезии наблюдаются у 38–75% больных. Около 50–70% пациентов отмечают полиурию, полидипсию, никтурию. По данным ряда исследований, только у 20–70% больных встречается гипокалиемия, уровень калия в крови, определение которого входит в стандарт обследования больных АГ, является недостаточно чувствительным методом и поэтому не подходит для скрининга [4]. Основной метод скрининга — определение соотношения (АРС). Правила подготовки к определению АРС представлены в таблице 2. Пациентам, у которых по результатам определения АРС подозревается ПГА, рекомендовано выполнить один из четырех подтверждающих тестов (табл. 3):
Если наличие ПГА подтверждено по данным тестирования, необходимо определить источник гиперпродукции альдостерона. Для этого может быть использовано несколько методик [5]:
Другие ранее применявшиеся методики — тест с постуральной нагрузкой, сцинтиграфия с йодхолестеролом, исследование — малоэффективны в дифференциальной диагностике ПГА.
Тактика лечения зависит от морфофункционального типа заболевания. При одностороннем ПГА — односторонней надпочечниковой гиперплазии или аденоме надпочечников — оптимальным вариантом лечения является эндоскопическая адреналэктомия. После операции у 30–60% больных наблюдается стабилизация АД без дальнейшей гипотензивной терапии, у трети пациентов удается снизить количество гипотензивных препаратов.
При отказе от операции и в неоперабельных случаях следует использовать антагонисты минералокортикоидных рецепторов. Антагонисты минералокортикоидных рецепторов применяются при двусторонней гиперплазии надпочечников. Препаратом первой линии является спиронолактон, а при плохой индивидуальной переносимости или развитии побочных эффектов — эплеренон. В случаях ПГА следует использовать минимальные титровальные дозы глюкокортикостероидов и лишь при неэффективности стероидной терапии добавить к лечению антагонисты минералокортикоидных рецепторов.
Несмотря на развитие диагностических методик и наличие клинических рекомендаций, выявление ПГА в повседневной практике кардиолога остается достаточно проблематичным. Иллюстрацией проблем диагностики является случай впервые выявленного ПГА у больной с стажем рефрактерной АГ.
Клинический случай
Больная Л., 61 года, обратилась в специализированную кардиологическую клинику в связи с дестабилизацией АД в течение последнего месяца, выраженной слабостью, утомляемостью, снижением работоспособности.
О повышении АД пациентке известно в течение 20 лет. Она отмечает частые кризы с максимальным повышением АД до 200 и 110 мм рт. ст., которые сопровождаются ощущением общей слабости, головокружением, тяжестью в голове. Около 10 лет назад перенесла гипертонический криз, осложнившийся развитием острой гипертонической энцефалопатии с мнестическими нарушениями. В течение последних 5 лет отмечает появление одышки при физической нагрузке (подъем до этажа, ходьба в гору) и периодические отеки ног. В течение года беспокоят эпизоды неритмичного сердцебиения и перебои в работе сердца. Однократно госпитализировалась с пароксизмом фибрилляции предсердий, который зарегистрирован на электрокардиограмме (ЭКГ). В настоящее время регулярно принимает комбинацию амлодипина и валсартана 160/10 мг/сут, индапамид 1,5 мг/сут, бисопролол 2,5 мг/сут, этацизин 50 мг 3 р./сут, ацетилсалициловую кислоту (АСК) 100 мг/сут. На фоне терапии АД поддерживается на уровне 150 и 100 мм рт. ст., периодически беспокоят перебои в работе сердца.
Из анамнеза также известно, что пациентка страдает мочекаменной болезнью с двумя эпизодами отхождения конкремента.
Пациентка среднего телосложения. При объективном осмотре выявлено смещение левой границы сердца до линии, над аортой акцент II тона. ЧСС 72 уд./мин. Дефицита пульса нет. АД 150 и 100 мм рт. ст. Пациентка отмечает учащенное обильное мочеиспускание в ночные часы, не связанное с избыточным употреблением жидкости. Поколачивание по поясничной области безболезненное. Другие органы и системы — без особенностей.
В общем анализе крови отклонения не выявлены. В общем анализе мочи определено снижение удельного веса до 1009, при микроскопии осадка — аморфные фосфаты в значительном количестве. Остальные параметры в норме. В биохимическом анализе крови определяется дислипидемия (общий холестерин — 6,5 ммоль/л, триглицериды — 1,1 ммоль/л, ЛПНП — 4 ммоль/л, ЛПВП — 1,8 ммоль/л). При исследовании электролитов крови Na+ — 143 ммоль/л, К+ — 2,8 ммоль/л, Cl- — 98,3 ммоль/л.
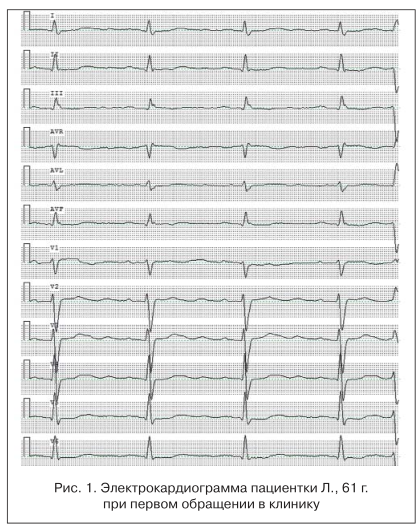
На ЭКГ определяется синусовый ритм с ЧСС 60 уд./мин, электрическая ось сердца расположена нормально, частые, монотопные, мономорфные, желудочковые экстрасистолы, зубец Т сглажен, волны U в отведениях (рис. 1).
При холтеровском мониторировании ЭКГ: основной ритм — фибрилляция предсердий. В вечерние и дневные часы регистрировалась частая политопная желудочковая эктопическая активность.
При эхокардиографии размеры полости левого желудочка — в пределах нормы. Небольшая гипертрофия левого желудочка. Толщина миокарда в диастолу до 1,2 см. Индекс массы миокарда — 98 г/м2. Достоверных нарушений локальной сократимости левого желудочка не выявлено. Глобальная сократимость левого желудочка не снижена. Фракция выброса левого желудочка — 60%. Диастолическая функция левого желудочка нарушена по релаксационному типу. Признаков декомпенсации кровообращения по большому и малому кругу кровообращения не выявлено.
При ультразвуковом исследовании почек выявлена избыточная подвижность правой почки, область надпочечников не изменена.
С учетом рефрактерности АГ, жалоб больной на выраженную слабость и учащенное обильное мочеиспускание в ночные часы, не связанное с избыточным употреблением жидкости, лабораторных данных (гипокалиемия: К+ 2,8 ммоль/л) было высказано предположение о наличии у пациентки гиперальдостеронизма.
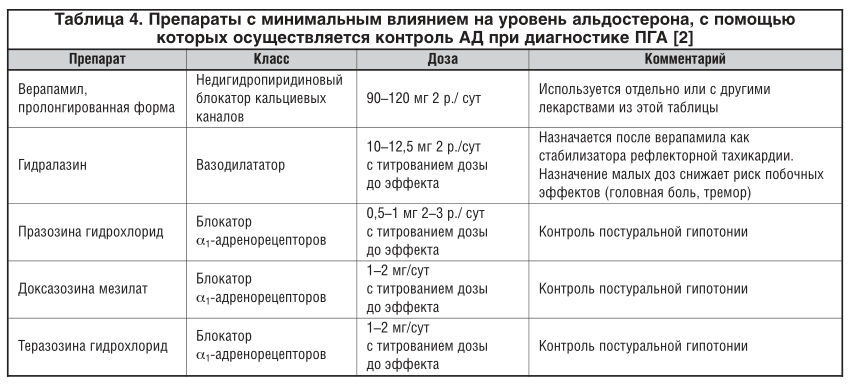
С учетом рекомендаций по подготовке к определению АРС в лечении были отменены все гипотензивные препараты, способные оказать влияние на результат исследования. Для контроля АД были назначены верапамил 240 мг/сут, доксазозин 4 мг/сут. Через 4 нед. у пациентки исследован уровень альдостерона и ренина крови. Получен результат: альдостерон — 370 пг/мл (норма: 13,0–145,0 пг/мл), ренин Литература
Только для зарегистрированных пользователей