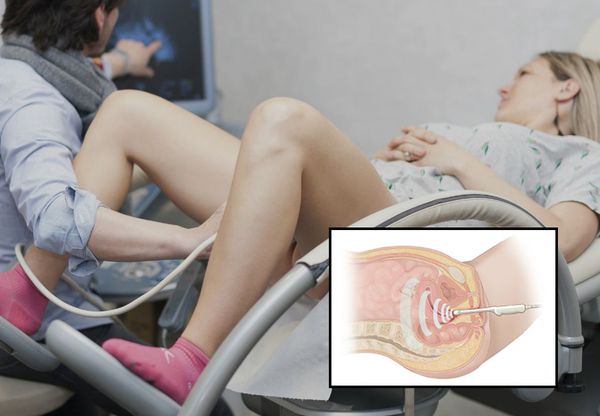
Эксцизия полипа что это такое
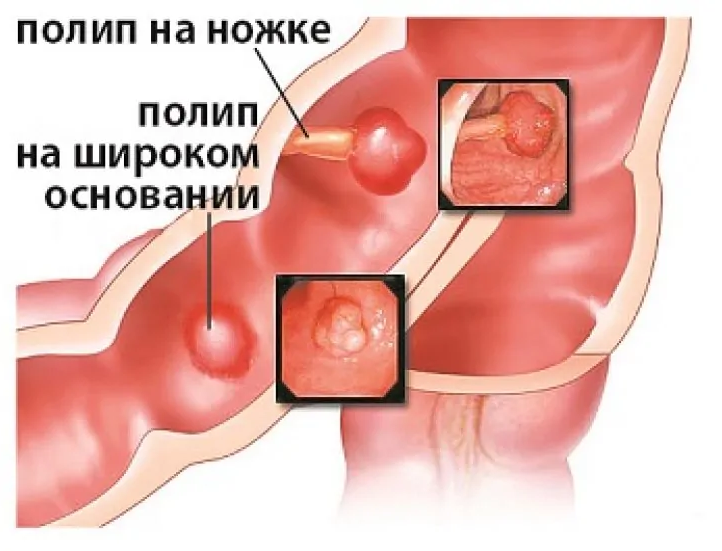
Полипы прямой и ободочной кишки
Что же такое полип толстой кишки?
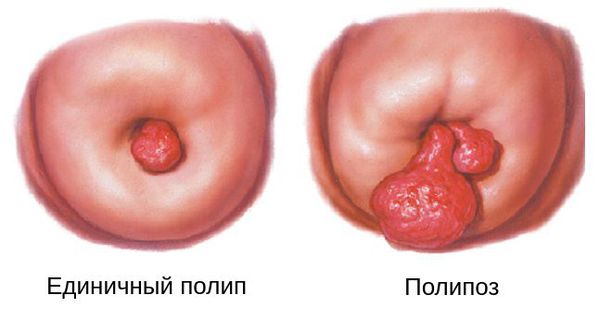
Полипами прямой и ободочной кишки принято называть, как правило, доброкачественные новообразования слизистой оболочки толстой кишки. Полипы (аденомы) представляют собой выросты на стенке кишки размером от нескольких миллиметров до десятка сантиметров, могут быть одиночными или множественными (полипоз). В зависимости от гистологической структуры эти образования могут различаться по внешнему виду и характеру роста.
Согласно гистологической классификации ВОЗ полипы (аденомы) толстой кишки разделяются на:
Тубулярная аденома представляет собой небольшое образование на ножке, как правило, до 1 см размером, с гладкой, ровной поверхностью и правильным строением желез.
Тубулярно-ворсинчатая аденома занимает промежуточное положение между тубулярной и ворсинчатой. И отличается от тубулярной тем, что в ней структура желез слизистой все больше нарушается.
Чем опасны полипы толстой кишки?
Основная опасность полипов толстой кишки заключается в их способности перерождаться в рак толстой кишки. Считается, что в 80% случаев раку толстой кишки предшествует стадия доброкачественного полипа.
Различают три степени дисплазии (грубо, степень «поломок» в ДНК-аппарате) полипов толстой кишки:
Тяжелая степень дисплазии полипа – это предрак. Это говорит о том, что полип перерождается в злокачественную опухоль. И если легкая и средняя степень чаще встречается в тубулярных и тубулярно-ворсинчатых аденомах, то тяжелая – характерна для ворсинчатых полипов, и особенно ворсинчатых полипов с латеральным типом роста (вдоль стенки кишки).
Именно поэтому своевременное удаление полипов толстой кишки является профилактикой рака толстой кишки!
Как лечить полипы прямой и ободочной кишки?
В зависимости от локализации, размера и гистологической структуры существует несколько способов лечения полипов толстой кишки.
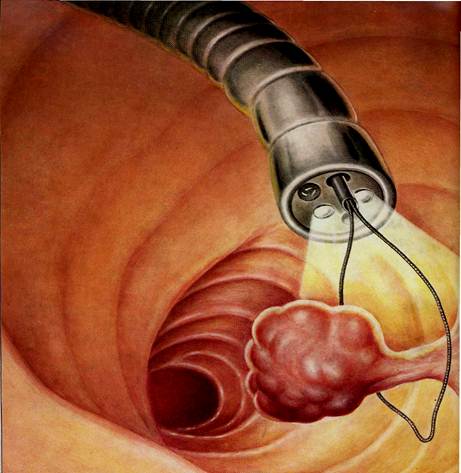
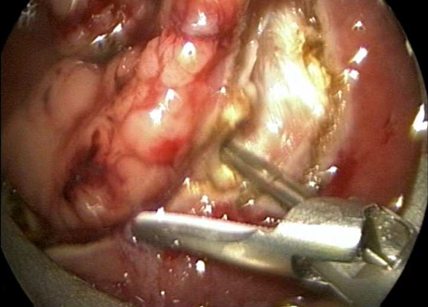
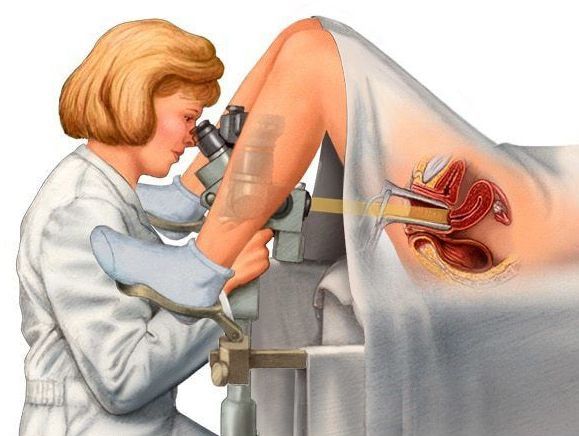
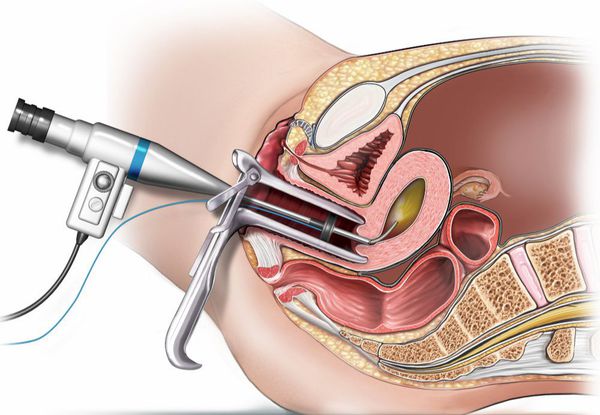
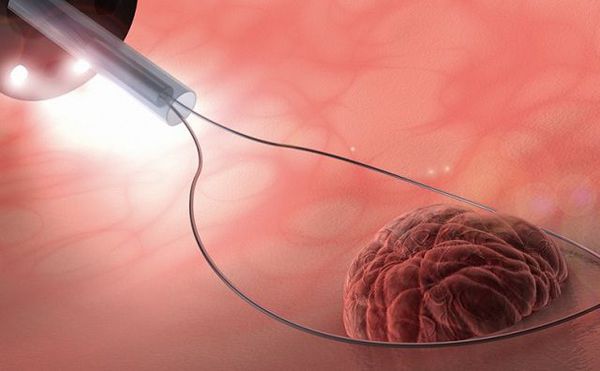
1) Электроэксцизия полипа толстой кишки. Выполняется во время колоноскопии или ректороманоскопии с помощью электрокоагуляционной петли. Полип «отжигается», и одновременно выполняется гемостаз (остановка кровотечения). Полипы, имеющие ножку удаляются легко в один прием. Полипы крупные, стелющиеся и на широком основании, могут удаляться методом кускования или в несколько этапов. Электроэксцизия полипа процедура безболезненная. Неприятные ощущения могут быть связаны с самой колоноскопией или ректороманоскопией.
2) Трансанальное иссечение полипов прямой кишки. Доступ к полипу осуществляется непосредственно через задний проход с помощью аноретрактора или через операционный проктоскоп. Выполняется при локализации крупных ворсинчатых полипов (стелющихся или на широком основании) в прямой кишке.
— трансанальное иссечение полипа с помощью аноретрактора выполняется, когда полип располагается не выше 7 см от анального края. Операция выполняется в операционной, под наркозом. Края анального канала разводятся аноретрактором, и полип удаляется хирургическим методом.
— трансанальное иссечение полипа прямой кишки через операционный проктоскоп выполняется, когда полип располагается в прямой кишке на высоте выше 7 см от анального края. Операция выполняется в операционной, под наркозом. Полип иссекается с помощью ультразвукового скальпеля и электроножа.
Маркировка границ опухоли.
Удаление опухоли ультразвуковым скальпелем.
Отделение колопроктологии (812) 912-35-16
+7-921- 912-35-16
Отдел платных услуг (812) 437-11-00
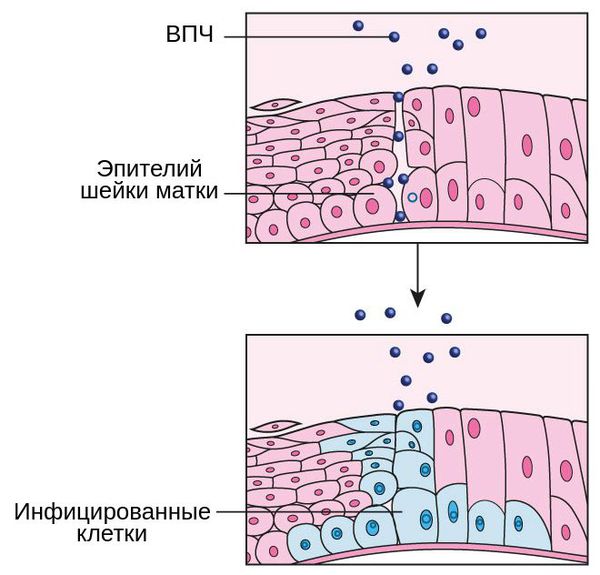
Что такое полип цервикального канала (полип шейки матки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сазоновой Юлии Михайловны, гинеколога со стажем в 18 лет.
Определение болезни. Причины заболевания
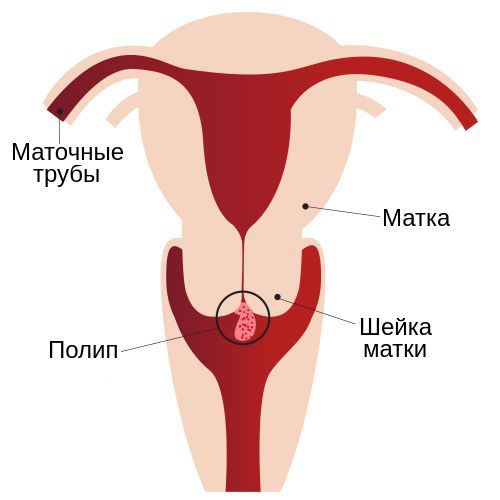
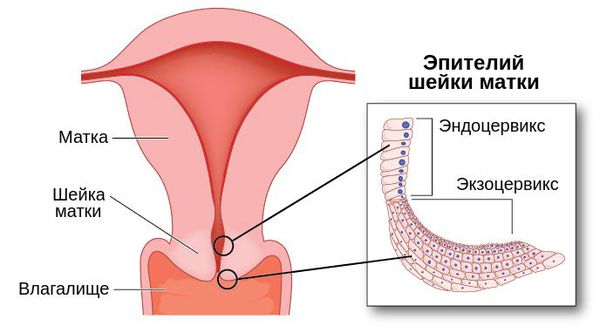
Полип шейки матки представляет собой новообразование с широким основанием или ножкой, которое растёт из стенки цервикального канала. Это заболевание отличается разнообразием клинических проявлений и непредсказуемостью исхода.
Точная причина образования полипов пока не ясна. При этом существует множество факторов, влияющих на их развитие. Среди этих факторов стоит отметить:
Симптомы полипа цервикального канала
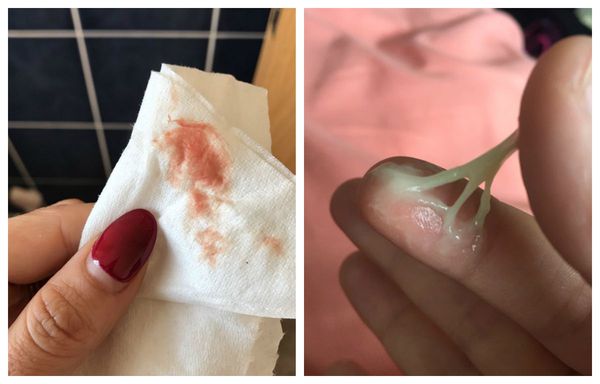
В большинстве случаев патологический процесс протекает бессимптомно: полип, который растёт в цервикальном канале, никак себя не проявляет. Данная патология обычно обнаруживается при осмотре у гинеколога или кольпоскопии во врем я планового обследования или при обращении в связи с другой проблемой. Иногда заподозрить наличие полиповидного образования можно при проведении УЗИ органов малого таза.
Признаки полипа шейки матки :
Все вышеописанные симптомы неспецифические: они могут наблюдаться и при других заболеваниях (об этом подробнее в разделе «Диагностика»). Поэтому при наличии любого из этих признаков необходимо обратиться к врачу акушеру-гинекологу, который проведёт комплексное обследование и выявит причину жалоб.
Патогенез полипа цервикального канала
Несмотря на большое количество проведённых исследований, точные причины возникновения полипов цервикального канала пока не установлены. Чаще его развитие связывают с нарушениями гормонального фона, особенно в период перименопаузы. В это время происходит гормональная перестройка женского организма, которая сопровождается избытком одних гормонов и недостатком других.
Наиболее значимым в развитии гиперпластических процессов является повышенный выброс эстрогенов (гиперэстрогения). Избыточное количество этого гормона стимулирует деление эпителиальных клеток слизистой оболочки шейки матки, что может приводить к росту полипов.
Классификация и стадии развития полипа цервикального канала
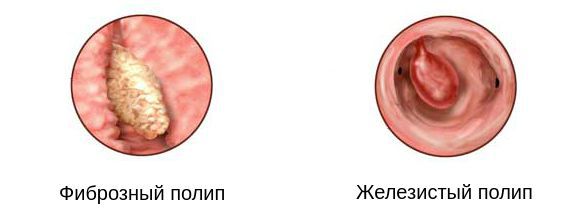
Полипы цервикального канала классифицируются по строению.Так, различают шесть групп полипов:
Также полипы различаются по форме и размерам. Они могут быть овальными или круглыми, на тонком или широком основании. В диаметре такие образования могут достигать от 0,2 мм до 3-4 см.
Осложнения полипа цервикального канала
Децидуальные полипы изменяют консистенцию и ферментный состав шеечной слизи. Это сказывается на состоянии местного иммунитета, способствует развитию цервицита, восходящей инфекции и хориоамнионита (инфицирование оболочек плода и околоплодных вод).
Тактика ведения беременных с такой патологией зависит от размеров полипа, его локализации и осложнений, которые могут повлиять на течение беременности. Наибольшую опасность, связанную с угрозой прерывания беременности, представляет рефлекторное раздражение шейки матки децидуальным полипом. Оно способствует развитию истмико-цервикальной недостаточности — состоянию, когда перешеек и шейка матки не справляются с внутриматочным давлением и не могут удержать растущий плод внутри утробы до начала родов, в итоге роды начинаются преждевременно. Также полип шейки матки может затруднять диагностику причин кровотечения во время беременности.
Диагностика полипа цервикального канала
Инструментальные методы обследования
Показания для гистероскопии и осмотра полости матки:
Цервикоскопия и гистероскопия обычно служат последней инстанцией в постановке диагноза, и в большинстве случаев применяются перед оперативными методами лечения.
В редких случаях, при недостаточных данных других методов диагностики, применяется МРТ органов малого таза.
Лечение полипа цервикального канала
Выявленный полип цервикального канала требует однозначного удаления (полипэктомии) независимо от размера, даже если он никак себя не проявляет и не доставляет беспокойства пациентке. И хотя в большинстве случаев полипы являются доброкачественными, всегда есть риск перерождения образования в злокачественное, хоть и минимальный.
В редких случаях, при полной визуализации зоны роста, можно выполнить прицельную биопсию радиоволновой петлёй под контролем кольпоскопа.
Прогноз. Профилактика
Учитывая доброкачественный характер патологии, прогноз благоприятный. Как правило, полипы легко диагностируются врачом-гинекологом на плановом приёме. Рецидив после удаления чаще связывают с неполным удалением ножки, но не исключено образование новых полипов.
Профилактика развития полипа шейки матки в первую очередь заключается в соблюдении правил интимной гигиены и регулярном посещении гинеколога.
Риск образования полипов выше у пациенток, инфицированных вирусом папилломы человека, особенно высокоонкогенными типами. Поэтому важно уделять внимание барьерным методам контрацепции. Это позволит предотвратить возможные пути заражения ВПЧ, снизит риск возникновения полипов и других, более грозных патологий (например, рака шейки матки).
Против ВПЧ с большим успехом применяются вакцины. Доказана их эффективность против некоторых высокоонкогенных типов — 16-го и 18-го. Они могут провоцировать развитие онкозаболеваний.
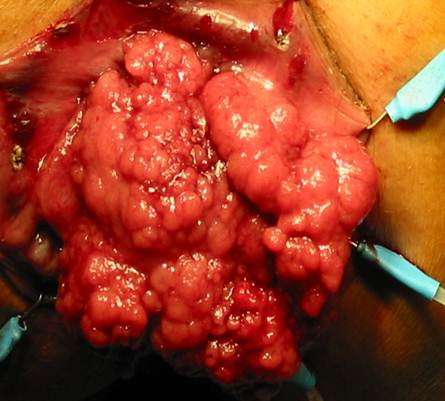
Операция по удалению полипа в толстой кишке
Полипы в толстой кишке — новообразования доброкачественного характера, берущие начало из железистого эпителия слизистой толстого кишечника. Они могут быть единичными и множественными — в этом случае количество полипов может достигать десятков и даже сотен, иметь вид губки, плотных узлов, иметь тонкую ножку или широкое основание.
Полипы, локализованные в толстой кишке, относятся к предраковым состояниям, вероятность озлокачествления может быть весьма высока. Риск увеличивается, если полип достигает внушительных размеров, например, образование величиной более 3 см у 40-90% пациентов переходит в рак. Также вероятность перерождения зависит от гистологического строения полипа. В зависимости от морфологии различают:
| аденоматозные (тубулярные или железистые) | встречаются чаще всего, размер одного полипа около 2-3 см, склоны к озлокачествлению, показатель малигнизации составляет 5%; |
| ворсинчатые (или папиллярные) | размер достигает 3-5 см, из-за множества сосудов часто кровоточат, склонны к изъязвлениям, риск малигнизации весьма высок и достигает 40-90%; |
| железисто-ворсинчатые | переходная форма между тубулярными и ворсинчатыми образованиями, выявляются у 20% пациентов, могут перерождаться в рак; |
| гиперпластические | обнаруживаются у ¾ пациентов с полипами; слегкавозвышаются над слизистой, размер узлов не более 5 мм, риск озлокачествления невысок; |
| ювенильные | появляются в результате аномалии развития, диагностируются в детском или юношеском возрасте, и, хотя могут достигать внушительных размеров, к злокачественному перерождению не склонны. |
Полипы кишечника чаще диагностируются у пациентов после 50 лет, исключение составляют ювенильные образования. Из-за бессимптомного течения на начальных этапах полипы нередко обнаруживаются случайно или диагностируются при развитии осложнений.
Как распознать полип
В большинстве случаев заболевание протекает бессимптомно, однако у некоторых пациентов могут возникать определенные симптомы, например,
Полипы большого размера способны перекрыть просвет кишки, что становится причиной кишечной непроходимости. У пациента возникают интенсивные боли, тошнота, рвота, отсутствие стула и отхождения газов. При таком развитии событий пациент нуждается в неотложной помощи хирурга.
Для определения вида полипа, его локализации и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать полное описание колоноскопии, данные гистологии, по возможности данные МСКТ бр полости с контрастом, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Лечение — виды операций
При имеющихся полипах в толстой кишке удаление является единственно эффективным методом лечения. Сегодня существуют различные методики, для каждого пациента я подбираю метод лечения исключительно на индивидуальной основе.
Для удаления небольших образований или крупных полипов на ножке проводится электроэксцизия петлей или электрокоагуляция — эти манипуляции возможны при выполнении фиброколоноскопии или ректороманоскопии.
При множественных образованиях, при полипах с высоким риском малигнизации или при развитии осложнений (кишечная непроходимость, некроз кишки) может быть проведена резекция части кишечника; объем операции зависит от локализации очага патологии. При наследственном семейном полипозе показана субтотальная колэктомия с формированием колостомы.
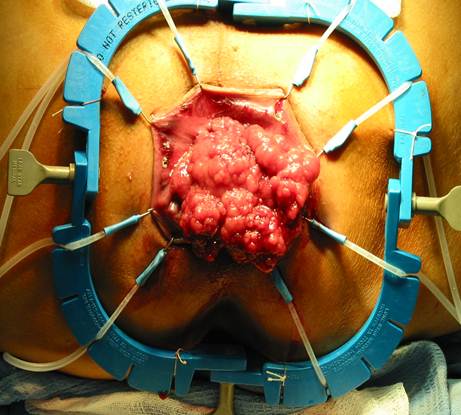
У опухолей более 2 см на широком основании или стелющихся полипов в толстой кишке операция методом трансанальной эндоскопии сопряжена с определенными сложностями: недостаточной визуализацией операционной зоны, риском интраоперационного кровотечения или перфорации. Да и в техническом плане вмешательство относится к сложным: это и необходимость постоянной подачи газа в кишку, и высокая вероятность неадекватной экспозиции, что может стать причиной дефекта стенки кишки. В дальнейшем не исключено развитие воспалительного процесса параректальной клетчатки, несостоятельность шва и другие подобные осложнения после удаления полипа толстой кишки. Нередко в таких ситуациях многие специалисты прибегают к лапаротомии — толстая кишка в зоне локализации опухоли вскрывается, образование иссекается, после чего кишечник ушивается.
Авторская методика трансанального эндоскопического удаления полипов в толстой кишке
В течение многих лет я успешно применяю оригинальнуюметодику — трансанальное эндоскопическое удалениеполипов в кишечнике, используя специально разработанное устройство — пластиковый эспандер, на которое оформлен патент, и эндоскопические сшивающие аппараты (производства США). В зависимости от степени инвазии я провожу операцию тем или иным способом:
Благодаря этим способам удаление полипов в толстой кишке, расположенных на расстоянии не более 8 см от анального выхода, выполняется быстро и надежно.
Преимущества авторской методики
Что касается цены за удаление полипов в толстой кишке, то стоимость операции складывается из ряда факторов, в первую очередь речь идет об объеме вмешательств и наличии осложнений — тогда потребуется более длительное и масштабное лечение. Поэтому своевременное обращение за врачебной помощью, не дожидаясь развития осложнений — лучший вариант.
Мною лично проведено более 100 трансанальных операций по удалению полипов в толстом кишечнике разной локализации, а также свыше 300 лапароскопических вмешательств на кишечнике;накопленный опыт изложен в монографии «Малоинвазивная хирургия толстой кишки». Я также регулярно провожу семинары, темой которых является лечение опухолей кишечника: как доброкачественного характера, так и злокачественной природы. Я всегда стремлюсь, если это возможно, провести органосохраняющее вмешательство, ведь от этого зависит не только здоровье, но и психологическое состояние человека, доверившегося моим знаниям и опыту.
Отзывы пациентов
29.04.2021 13:03:00 Ниелова Алла
Здравствуйте Константин Викторович! Оперировалась в Вашей клинике 29.01.2020 г
Эксцизия полипа что это такое
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
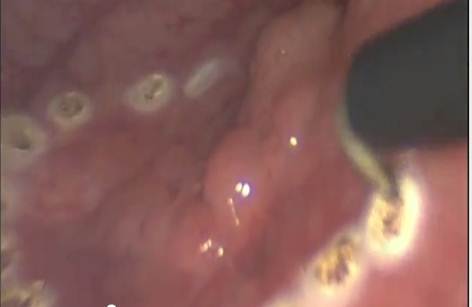
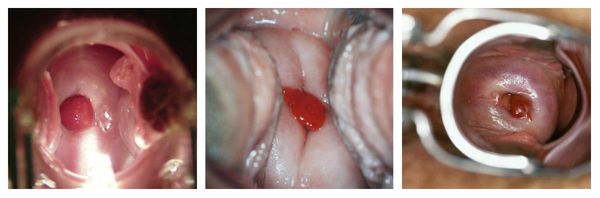
Эндоскопическая электроэксцизия полипов прямой кишки в условиях амбулаторного колопроктологического отделения
Журнал: Эндоскопическая хирургия. 2014;20(4): 15-18
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
В статье приведен анализ опыта хирургического лечения пациентов с полипами прямой кишки (ППК) в условиях амбулаторного колопроктологического отделения. Основным критерием для выполнения эндоскопической электороэксцизии в амбулаторных условиях являлась локализация полипов ниже условной линии проекции интраперитонеальной части прямой кишки. Наличие сформированной ножки или широкое основание полипа не влияло на решение о проведении вмешательства. Описаны методика трансректального удаления доброкачественных образований прямой кишки, способы подготовки пациентов к данным вмешательствам и программа последующего послеоперационного динамического наблюдения. При выполнении 65 электроэксцизий у 62 пациентов осложнений не отмечено. Все пациенты, перенесшие эндоскопическую электроэксцизию ППК, находились под амбулаторным наблюдением. Дальнейшую тактику наблюдения определяли по результатам планового гистологического исследования. Учитывая различные морфологические формы удаленных полипов и явную тенденцию к росту колоректального рака, особенно локализованного в прямой кишке, авторы предлагают четкую программу по наблюдению и обследованию пациентов, ранее перенесших эндоскопическую электроэксцизию ППК, которая позволяет своевременно выявлять местные рецидивы заболевания. На основании анализа результатов данного исследования авторы делают вывод, что эндоскопическая электроэксцизия является эффективным, безопасным и экономически выгодным методом малоинвазивного хирургического лечения ППК размерами менее 1,5 см и может быть рекомендована для применения в условиях амбулаторного колопроктологического отделения.
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
В последние годы отмечается значительный рост заболеваемости колоректальным раком [1—3]. Общеизвестно, что основой для развития злокачественных новообразований ободочной и прямой кишки являются доброкачественные опухоли и полипы с явлениями дисплазии, закономерно приводящей к дальнейшей малигнизации [1, 3, 4].
Эндоскопический метод лечения доброкачественных новообразований ободочной кишки в объеме фиброколоноскопии с электроэксцизией полипов распространен повсеместно и давно признан «золотым стандартом» лечения пациентов данной категории [1, 4, 6, 7]. Сохраняя все преимущества малоинвазивных вмешательств, выполняемых через естественные отверстия, данная методика позволяет эффективно и безопасно удалять как единичные, так и множественные полипы толстой кишки на всем ее протяжении в различных комбинациях, а также небольшие ворсинчатые опухоли при наличии сформированной ножки [4, 7—9].
При этом, если для вмешательств выше ректосигмоидного изгиба требуются выполнение гибкой оперативной колоноскопии и госпитализация пациента в стационар для послеоперационного наблюдения, то полипы прямой кишки (ППК) могут быть удалены посредством ригидной ректоскопии [10—12]. Пациенты, перенесшие удаление мелких полипов, локализованных ниже условной линии проекции интраперитонеального отдела прямой кишки, по нашему мнению, не нуждаются в стационарном наблюдении при условии полноценного и надежного осуществления эндоскопического гемостаза.
Цель данной работы — анализ нашего опыта хирургического лечения пациентов с ППК в условиях амбулаторного колопроктологического отделения.
В качестве материально-технического оснащения мы использовали ректоскоп фирмы «Carl Storz» (длина 200 мм, диаметр 24 мм) или «Красмедтех» (длина 300 мм, диаметр 20 мм). При выполнении всех вмешательств мы использовали высокочастотный электрохирургический генератор Martin МЕ 200 в режиме контактной коагуляции мощностью 60 Вт на 300 Ом с подачей напряжения на электрод посредством педали.
Выбор методики электроэксцизии определялся индивидуально в ходе ректороманоскопии при первичном осмотре и зависел от размеров, локализации полипов и наличия сформированной ножки. Для удаления мелких полипов размерами 0,5—0,8 см мы применяли щипцы Manhes фирмы «Carl Storz», используя технику «горячей биопсии»: участок прямой кишки изолировали прижатием тубуса ректоскопа, после чего полип удаляли щипцами с одновременной коагуляцией продолжительностью не более 1 с. При удалении крупных полипов инструментом выбора являлся электрод-эндопетля на ригидной рукоятке, который обеспечивает надежный гемостаз и особенно эффективен при удалении крупных полипов размерами более 1 см. Под визуальным контролем электрод надевали на ножку или основание полипа с созданием перетяжки в зоне неизмененной слизистой оболочки прямой кишки. У 6 пациентов мы применили телескопическую лупу фирмы «Carl Storz», которая позволяла под оптическим увеличением проводить вмешательства на пневматизированной прямой кишке посредством герметичного манипуляционного канала в ректоскопе. При малейшем сомнении в осуществлении полного интраоперационного гемостаза к локусу электроэксцизии устанавливали марлевый тампон с 2 мл 1% раствора адреналина с последующей контрольной ректоскопией через 30—60 мин, по результатам которой у всех пациентов был подтвержден надежный гемостаз.
За период с октября 2011 г. по июль 2013 г. нами выполнены 65 эндоскопических электроэксцизий ППК у 62 пациентов. Обязательным условием было предварительное полное обследование ободочной кишки у всех пациентов. Средний возраст составил 60,11±11,39 года (26—85 лет). У 2 (3,22%) пациентов в анамнезе отмечены полипы ободочной и прямой кишки, у 2 (3,22%) — оперативное лечение по поводу онкологических заболеваний, а у 3 (4,84%) — наследственность была отягощена по колоректальному раку. Мужчин было 17 (27,42%), средний возраст — 54,76±13,36 (26—72) года, женщин — 45 (72,58%), средний возраст — 63,12±9,9 года (28—85 лет). У 2 (3,22%) пациентов ввиду невозможности проведения тотальной колоноскопии предоперационное обследование было дополнено выполнением ирригографии.
Как указано ранее, критерием для выполнения эндоскопической электроэксцизии в амбулаторных условиях являлась локализация полипов ниже условной линии проекции интраперитонеальной части прямой кишки, которая в большинстве случаев соответствовала высоте 15 см по задней и 12 см по передней стенке.
Размеры удаляемых полипов находились в диапазоне от 0,4 до 1,5 см, в среднем 0,68±0,2 см. Локализация 65 полипов у 62 пациентов выглядела следующим образом: у 25 (38,46%) пациентов полипы локализовались по передней, у 28 (47,08%) — по задней, а у 12 (18,46%) — по боковым стенкам. У 31 (47,69%) пациента полипы имели сформированную тонкую ножку, у 22 (33,85%) — широкую ножку, а у 12 (18,46%) — располагались на широком основании. Наличие сформированной ножки или широкое основание полипа не влияло на решение об его удалении.
Важным моментом для выполнения эндоскопической электроэксцизии полипов была полноценная подготовка прямой кишки, которая достигалась как при помощи очистительных клизм (2 накануне вечером и 2 утром в день вмешательства), так и применением препаратов Фортранс или Микролакс.
При выполнении 65 электроэксцизий у 62 пациентов осложнений не отмечено. Все пациенты, перенесшие эндоскопическую электроэксцизию ППК, находились под амбулаторным наблюдением. Проводилось контрольное обследование через 7 дней после удаления полипа, задачами которого являлись оценка непосредственных результатов хирургического вмешательства, динамики заживления коагуляционного струпа, отсутствия кровотечений и вегетаций, а также ознакомление пациентов с результатами планового гистологического исследования удаленного полипа и последующим определением дальнейшей тактики лечения.
По результатам планового послеоперационного гистологического исследования, морфологическая структура удаленных полипов выглядела следующим образом: 5 (7,69%) полипов — фиброзные полипы, 11 (16,92%) — гиперпластические полипы, 27 (41,53%) — тубулярные аденомы, 20 (30,77%) — тубулярно-ворсинчатые аденомы, 1 (1,54%) — ворсинчатые аденомы, 2 (1,54%) — ворсинчатая аденома с переходом в аденокарциному.
Стоит отметить, что у 13 пациентов при выявлении полипов в других лечебных учреждениях перед направлением на полипэктомию выполнялась предварительная биопсия полипов. При этом у 6 (46,2%) пациентов отмечалось несовпадение результатов предварительной биопсии и планового морфологического исследования удаленного полипа.
Мы считаем, что наиболее адекватным материалом для планового гистологического исследования является полностью удаленный полип, а фрагментарно взятые материалы могут быть непоказательными. В этой связи мы не выполняем предварительную биопсию полипа перед электроэксцизией и руководствуемся только результатами планового послеоперационного исследования.
Дальнейшее наблюдение пациентов осуществлялось в сроки 3, 6 и 12 мес после вмешательства, а при установлении по результатам планового гистологического исследования тубулярно-ворсинчатой или ворсинчатой аденомы — в сроки 1, 3, 6, 9 и 12 мес.
Отмечено, что уже через 3 мес у 72,7% пациентов в области операции изменения слизистой оболочки прямой кишки отсутсвовали. У 27,3% пациентов в локусе электроэксцизии определялся звездчатый рубец без вегетаций.
Поскольку у всех пациентов с наличием в анамнезе ППК риск повторного возникновения полипов других локализаций закономерно выше среднестатистического показателя, в качестве меры профилактики всем пациентам было рекомендовано выполнение фиброколоноскопии через 12 мес после вмешательства с последующим ежегодным наблюдением.
По результатам наблюдения у 1 (1,61%) пациентки через 3 мес отмечен местный рецидив полипа, который был успешно удален посредством повторной эндоскопической электроэксцизии.
У 1 (1,61%) пациента при плановом гистологическом исследовании удаленного полипа выявлено, что на фоне ворсинчатой аденомы с тяжелой дисплазией расположены комплексы высокодифференцированной аденокарциномы. В ходе ежемесячного динамического наблюдения и регулярного контроля уровня онкомаркеров данных, подтверждающих рецидив, не получено, в локусе электроэксцизии за 6 мес сформировался гладкий рубец без вегетаций.
Учитывая различные морфологические формы удаленных полипов и явную тенденцию к росту колоректального рака, особенного локализованного в прямой кишке, мы выработали четкую программу наблюдения и обследования пациентов, ранее перенесших эндоскопическую электроэксцизию ППК, которая позволяет своевременно выявлять местные рецидивы заболевания. В течение первого года после полипэктомии пациентам выполняются обследования в следующем объеме: ректороманоскопия — 2 раза в год, колоноскопия — через год после электроэксцизии, эзофагогастродуоденоскопия — 1 раз в год, определение уровня онкомаркеров (раковый эмбриональный антиген, СА 19—9) в течение первого года — каждые 3 мес, 2 и 3 годы — 2 раза в год. Анализы на кальпротектин и опухолевую пируваткиназу — 2 раза в год в течение 2 лет. Анализы кала на скрытую кровь (гемкультест), который не является наиболее эффективным методом выявления новообразований в кишечнике — 2 раза в год, при этом для повышения чувствительности и специфичности анализа пробы берутся трехкратно в течение 3 нед на фоне соблюдения строгой диеты.
Еще одним преимуществом эндоскопической электроэксцизии ППК в амбулаторных условиях являются экономические показатели, а именно быстрое возвращение пациента к трудовой деятельности без длительного периода послеоперационной реабилитации и потери трудоспособности, отсутствие снижения качества жизни в послеоперационном периоде, что приводит к очевидной экономической выгоде. Нами был проведен анализ, который показал, что комплексная стоимость выполнения данного вмешательства в условиях амбулаторного колопроктологического отделения составила 555 руб. Для расчета экономической эффективности мы сравнили стоимость амбулаторного лечения с Московскими городскими стандартами стационарной медицинской помощи, предоставляемой взрослому населению по программе ОМС. Стоимость одного койко-дня стационарного лечения составила 1556 руб., при продолжительности лечения 7 дней — стоимость соответствует 10 896 руб., что в 19,6 раза дороже амбулаторного лечения, а максимальная стоимость данного медико-экономического стандарта составляет 31 135 руб. Таким образом, проведенные расчеты наглядно демонстрируют, что лечение экономически выгоднее в условиях амбулаторного колопроктологического отделения.
Следовательно, эндоскопическая электроэксцизия является эффективным, безопасным и экономически выгодным методом малоинвазивного хирургического лечения ППК размерами менее 1,5 см и может быть рекомендована для применения в условиях амбулаторного колопроктологического отделения.