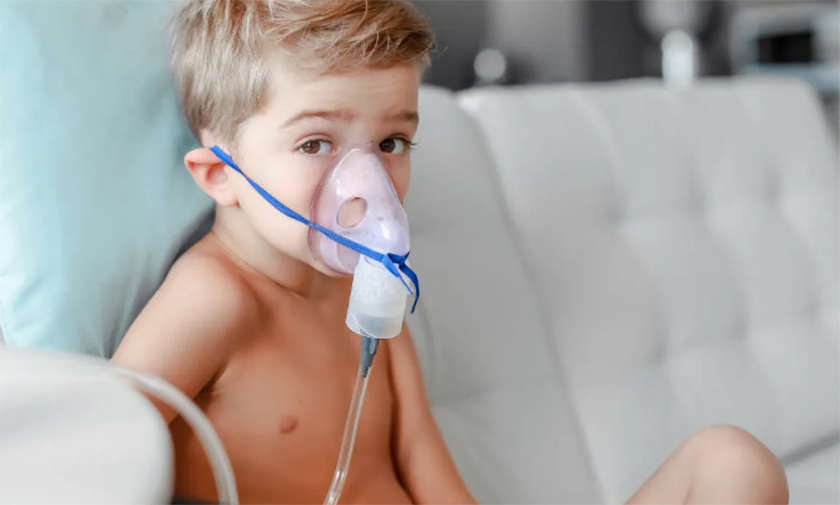
у ребенка утром сухой кашель а днем нет
5 причин детского кашля и когда бежать на рентген? Педиатр Сергей Бутрий
Какими бывают основные причины кашля у ребенка?
По моим субъективным оценкам, самая частая причина — это, безусловно, вирусные инфекции: задний носовой затек, простой бронхит, трахеит, ларингит с крупом и без, ковид и так далее.
На втором месте по частоте у детей с полутора до семи лет — обструктивный бронхит, или вирус-индуцированная бронхообструкция.
На третьем месте — психогенный кашель, он же кашлевой невроз (разновидность невроза навязчивых движений).
На четвертом — пневмония (воспаление легких).
На пятом — бронхиальная астма.
В практике педиатра встречаются и редкие причины кашля вроде коклюша, туберкулеза, инородного тела бронхов, гастроэзофагеальной рефлюксной болезни (ГЭРБ) и других.
Как отличить аллергический кашель от «нервного» или вирусного?
Обычному человеку относительно просто отличить от остальных только психогенный кашель. Он появляется исключительно во время бодрствования и полностью пропадает ночью, может не беспокоить почти весь день, а потом резко усиливаться (обычно во время негативных эмоций). Этот кашель имеет характерный «почерк»: 1–3 кашлевых толчка подряд, не более.
Отличить вирусный кашель от аллергического тоже можно, в основном по анамнезу и «почерку». Вирусный кашель имеет очевидное начало либо усиление, возникающее параллельно с другими катаральными симптомами: насморком, болью в горле, недомоганием и повышением температуры. Начало вирусного кашля относится к периоду, когда ребенок был полностью здоров до этого, а усиление — к тому времени, когда он еще не успел поправиться от прошлой ОРВИ или параллельно имел другой вид кашля.
У вирусного кашля обычно быстрая положительная динамика: он появляется в начале болезни, может сразу быть тяжелым, а может усиливаться к середине или концу болезни, но на пике тяжести держится совсем недолго, 2–7 дней.
Напомню, что и вирусный, и аллергический кашель обязательно присутствуют ночью, а нередко и усиливаются в ночные часы.
Затем вирусный кашель начинает быстро уменьшаться день ото дня, и крайне редко держится более 2–3 недель.
Аллергический кашель начинается без катаральных симптомов, его начало либо не связано ни с чем очевидным, либо связано с аллергенами (ходили в гости к людям, у которых дома кошка, или ребенок потерся носом о кошку, которая живет дома, либо начался период пыления деревьев, произошел контакт с другим ингаляционным аллергеном). Параллельно аллергическому кашлю часто усиливаются и другие проявления аллергии: ринит с выраженным зудом в носу и частыми чиханиями «сериями», возникают конъюнктивит, крапивница и так далее.
Когда «сухой» кашель переходит в «мокрый», ребенок выздоравливает?
В целом да, это довольно стандартная динамика: несколько дней сухого кашля, затем усиление интенсивности, несколько дней влажного интенсивного, затем день ото дня кашель все влажнее и легче (мокрота отходит уже с небольшого количества кашлевых толчков подряд), и постепенно ребенок поправляется.
Но мне важнее видеть саму динамику. Главное, что ребенок не застыл на пике надсадного кашля слишком долго (более недели) и положительная динамика уже началась. В противном случае это будет одним из критериев назначения анализов крови (общего анализа крови и С-реактивного белка), а также рентгенограммы легких. При этом кашель с начала и до конца может быть как мокрым, так и сухим, это менее важный критерий.
Как понять, что кашель не «остаточный»?
Здесь я смотрю на два критерия: продолжительность кашля и снижение качества жизни ребенка.
Стандартные ОРВИ дают быструю положительную динамику кашля: в первые дни интенсивность кашля нарастает, достигает пика (особенно ночью), держится на пике 2–5 дней и постепенно начинает уменьшаться. После прохождения пика кашель исчезает полностью за 1–2 недели. Если кашель длится заметно дольше, нужно искать этому объяснение.
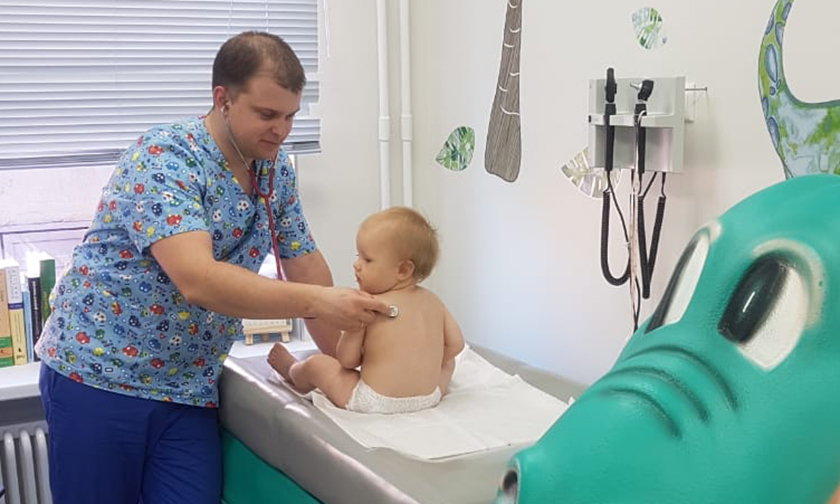
Если говорить о качестве жизни, то почти всегда от кашля страдает больше родитель, чем ребенок. Ребенок кашляет, но нормально спит, нормально ест, и в целом бодрый и веселый, зато родители сходят с ума от тревоги.
Но иногда качество жизни ребенка все же падает из-за кашля, и очень заметно. При коклюше он может кашлять так сильно, что ломаются ребра, возникают кровоизлияния под конъюнктиву глаза и десятки раз за день повторяется рвота. Кашель может ухудшать сон. Все это должно быть только на пике кашля, то есть в эти пресловутые 3–7 дней, если дольше, то речь точно не об остаточном кашле. Происходит что-то серьезное, такой кашель точно нельзя игнорировать.
В каких случаях кашля требуется рентгенодиагностика?
Таких критериев достаточно много. Рентгенограмма легких нужна при подозрении на пневмонию (выраженная одышка, локальное усиление хрипов), на выпот в плевральной полости (при локальном ослаблении звуков легкого), на инородное тело и/или ателектаз (по данным анамнеза или перкуссии легкого), на эмфизему, на деструкцию легкого и так далее.
Главный повод сделать рентген — это выраженные клинические находки. Второй критерий — чрезмерно длительный кашель, когда требуется исключение туберкулеза и других затяжных болезней легких. Остальные критерии косвенные или утилитарные, под конкретные цели врача.
В любом случае рентгенодиагностика является дополнительным методом диагностики (тогда как сбор анамнеза и физикальное обследование — основными).
Рентгенограмма назначается уже после формирования у врача конкретной диагностической гипотезы, для ее подтверждения или опровержения.
Какие анализы сдавать при кашле
Чаще всего — никакие. Анализы, так же как и рентгенограмма легких, назначаются при нетипичных симптомах, при подозрении на что-то кроме обычного вирусного кашля. И рентгенограммы, и анализы нужны для проверки изначальной диагностической гипотезы.
Но если рентгенограммы нужны, чтобы выявить структурные изменения, то анализы или подтверждают степень выраженности бактериального воспаления (общий анализ крови, с лейкоцитарной формулой и со скоростью оседания эритроцитов; С-реактивный белок), или уточняют возбудитель болезни (бактериологический посев мокроты, полимеразная цепная реакция мазка из носоглотки, иммуноферментный анализ крови на антитела к возбудителю).
Самый частый вывод, который делает врач, основываясь на результатах этих дополнительных методов исследования — необходимость назначения антибиотика и выбор конкретного препарата.
Когда стоит использовать небулайзер?
Небулайзер нужен тогда, когда необходимо доставить лекарство непосредственно в гортань или бронхи. Чаще всего это требуется при вирус-индуцированной бронхиальной обструкции (обструктивном бронхите), стенозирующем ларингите (ложном крупе) и бронхиальной астме. Реже — при пневмониях и других заболеваниях.
Стандартные вирусные кашли, не осложненные бронхообструкцией или стенозом гортани, обычно не требуют ингаляций.
Однако поскольку небулайзеры стали избыточно популярны и есть почти в каждой семье, где растет ребенок, многие педиатры начали рекомендовать ингаляции с пустым физраствором (без лекарств) 2–3 раза в день при любом кашле. Я не вижу вреда от такой процедуры и нередко соглашаюсь, когда родители спрашивают, нужно ли это делать. Доказательств эффективности (сокращения длительности, интенсивности кашля или снижения частоты осложнений) мне не попадалось, но и свидетельств о вреде тоже.
Говоря о небулайзере, нельзя не упомянуть спейсер. Это более удобная и эффективная альтернатива небулайзеру при астме и других видах бронхиальной обструкции. Через спейсер в бронхи доставляются бронхолитики и ингаляционные стероиды. Он не требует электричества, помещается в любую дамскую сумочку и незаменим в путешествиях. Однако он менее популярен, чем небулайзер, видимо, потому что простой физраствор в него не нальешь, и показания к спейсеру не такие широкие и размытые, как к небулайзеру.
В каких случаях при кашле требуется госпитализация
Кашель с выраженной одышкой и падением сатурации ниже 92% требует постоянной подачи кислорода и мониторинга ситуации, поэтому таких пациентов госпитализируют. Самый очевидный пример — ковид с выраженным поражением легких.
В эту пандемию самые далекие от медицины люди вынуждены были выучить, что такое пульсоксиметр, сатурация и кислородозависимость.
Другим примером может являться острый приступ бронхиальной обструкции (астматической или вирус-индуцированной), в этом случае кислородная поддержка является вторичной, в стационаре проводится, прежде всего, интенсивная терапия по расширению бронхов и восстановлению возможности дышать без кислородной поддержки.
Кашель при эпиглоттите, при туберкулезе, при вдыхании инородного тела — все это примеры кашля, который опасен не сам по себе, а из-за первопричины. Амбулаторно (дома) решить эту проблему невозможно.
Фото: из личного архива Сергея Бутрия
Причины и эффективные методы лечения кашля у ребенка утром после сна и когда ложится спать
Основные причины
Кашель по утрам может возникать из-за таких физиологических и патологических состояний:
Для того чтобы определить, что же является причиной, которая провоцирует данный симптом, нужно обратить внимание на то, как чувствует себя ребенок вне приступа кашля. Если на протяжении дня ребенок активный, веселый, легко идет на контакт, то это говорит в пользу физиологических причин утреннего откашливания.
Также необходимо постоянно контролировать температуру тела и обращать внимание, не доставляет ли ребенку дискомфорт акт глотания. Повышенная температура, покраснение и першение в горле являются признаками простудного заболевания и свидетельствуют о том, что, скорее всего, кашель вызван инфекционным агентом.
По возможности требуется заменить материалы, с которыми соприкасается ребенок во время сна на гипоаллергенные и контролировать уровень влажности воздуха в помещении.
Физиологические
Физиологический кашель – это естественная рефлекторная реакция организма на раздражение слизистых оболочек попадающими на неё инородными телами или жидкостью. Он может быть как сухим, так и влажным (с отхождением небольшого количества прозрачной мокроты). Такой кашель не бывает длительным и слишком сильным. У ребенка должно быть нормальное самочувствие на протяжении всего дня, а также хороший сон и отсутствие других признаков инфекционных заболеваний (боль в горле, сопли, повышенная температура тела, сыпь на коже).
Физиологические причины, которые могут привести к появлению утреннего кашля у детей:
Патологические
Заподозрить то, что кашель у ребенка вызван каким-либо заболеванием, позволит наличие таких сопутствующих симптомов:
Также тревогу у родителей должен вызвать кашель, который имеет затяжной, приступообразный характер и приводит к рвоте.
Не стоит забывать, что этот симптом может быть остаточным явлением после перенесенных ранее заболеваний бронхолегочной системы.
Утренний кашель у ребенка может появляться при наличии следующих болезней и патологических состояний:
Советы доктора Комаровского
Врач-педиатр Е.О. Комаровский рекомендует перед тем, как проводить фармакотерапию проанализировать, какой фактор мог спровоцировать кашель после сна, что изменилось в детской комнате с момента появления рефлекторных актов.
Это может быть новая кроватка, новая игрушка или стиральный порошок. Проблема решается соблюдением чистоты, увлажнением воздуха, правильным питанием и частыми прогулками на свежем воздухе.
Появление утреннего кашля педиатр сопоставляет с воспалением слизистой носоглотки – ринофарингитом. Благоприятные условия для развития патологии создает сухой воздух, переохлаждение организма, снижение иммунной активности, неблагоприятные бытовые условия, инфекционные лор-заболевания.
Контакт с аллергенами также предшествует развитию заднего ринита. Нестандартную реакцию провоцирует шерсть домашних животных, пыль, пыльца комнатных растений.
Лечение патологии начинается с определения и ликвидации раздражителя. Для достижения положительной динамики родители должны следовать следующим рекомендациям:
Совет! Если из-за аккумуляции муконазального секрета у ребенка ухудшилось качество дыхания, используйте аспиратор для носа или подручные средства (медицинский шприц, грушу, пипетку).
Когда утренний кашель сочетается с высокой температурой тела, заложенностью носа и насморком, не обойтись без консервативного лечения
Правильная диагностика
Кашель после сна у ребенка требует внимания при ухудшении состояния пациента и присоединении вторичных признаков. Если симптом не доставляет малышу дискомфорта можно воспользоваться выжидающей тактикой.
При необходимости врач опрашивает родителей о характере кашля, проводит осмотр больного с аускультацией легких с помощью фонендоскопа.
Вспомогательные процедуры:
При необходимости врач назначает другие методики, используемые для дифференциальной диагностики заболеваний респираторной системы.
Типы кашля
Современная медицина склоняется к мысли о появлении кашля в помещении, где присутствует потенциальный аллерген (пыль, пух, или шерсть животного), излишек тепла, холодный воздух или недостаточная влажность. Ребенок кашляет по утрам после сна и после изменения сонного состояния на бодрствование, когда происходит изменение частоты и ритма дыхания. Но симптом кашель после сна у ребенка, легко превращается из простого и естественного состояния сонного организма, в патологическое и опасное, если появляется тот самый пресловутый предлог и.
Кашель утром и вечером у ребенка – наверняка признак патологического состояния, при котором присутствуют секреторные выделения, обильная мокрота или аллергический компонент в патологическом проявлении.
Он приводит к раздражению нервных окончаний, расположенных в глоточном сегменте, и приводящих к появлению рефлекторной реакции.
Если ребенок кашляет, когда ложится спать, не может заснуть, оттого, что это происходит снова и снова, логично предположить патологические причины, которые негативно влияют на слизистую или дыхательные пути, при новой перемене положения тела. В таких случаях тоже не стоит сразу паниковать и бить тревогу, и уж тем более, не мчаться к домашней аптечке, выгребая все препараты подряд. При сухом кашле рекомендуют лекарства, переводящие его в продуктивный. При мокром – наоборот, угнетающие кашлевой центр. Неправильно примененное лекарственное средство может только усугубить состояние, и сделать кашель затяжным.
Основные причины утреннего кашля

Рассмотрим несколько самых распространенных причин возникновения детского кашля в утренние часы, которые потребуют вмешательства специалистов.
Реакция аллергии
Спящего малыша раздражают многие факторы, способные вызвать аллергический кашель. Если удается определить раздражитель: запах, перьевой наполнитель подушки ребенка, цветение дерева вблизи окна, достаточно его просто устранить. Иногда приходиться использовать антигистаминные препараты. Однако, даже устранив проблему, не стоит пренебрегать консультацией специалиста, чтобы не упустить развитие аллергии у своего чада.
Накопленная слизь в носоглотке
Иногда, во время ночного отдыха, у малыша в носоглотке копится слизь. Она может продуцироваться в носу или в желудке, поступая в зону глотки при длительном горизонтальном положении тела. Для выяснения происхождения слизистой массы следует обратиться к педиатру, который, проведя осмотр, направит либо к ЛОРу, либо к гастроэнтерологу.
В случае развития у ребенка бронхита или пневмонии, утрами его также будет беспокоить мокрый продуктивный кашель. В данном случае подозрения подтвердит высокая температура, наличие которой должно стать поводом обращения к врачу.
Утренний кашель может быть и остаточным, после перенесенного воспалительного заболевания легких. Такой симптом не представляет угрозы здоровью ребенка.
Влажность воздуха ниже нормы
В ситуации, когда помещение пребывания малыша отличается слишком сухим воздухом, его покашливание после ночного сна будут обычным реагированием на неблагоприятную среду. Необходимо обзавестись увлажнителем воздуха для поддержания оптимальной влажности в комнате. Если проблема существовала длительно, ребенка необходимо показать врачу для осмотра слизистой носа.
Сухой кашель у ребенка
Количество просмотров: 408 670 Дата последнего обновления: 29.10.2021 г.
Сам по себе кашель не является чем-то плохим. Наоборот, при влажном кашле организм избавляется от слизи, которая вырабатывается абсолютно у всех людей — и у больных, и у здоровых. Но сильный длительный кашель у ребенка без отделения мокроты — довольно тревожный симптом, который может говорить о развитии не только простуды, ОРВИ или бронхита. Иногда ребенок долго кашляет сухим кашлем на фоне коклюша или из-за того, что в дыхательные пути попал посторонний предмет — бусина, фрагмент пластика от игрушки или пуговица. В этом случае требуется безотлагательная врачебная помощь. Если лечение сухого кашля у детей будет начато несвоевременно, ухудшение состояния может приводить к опасным осложнениям.
Причины и механизм возникновения сухого кашля у ребенка
Кашель — это защитный механизм, в ходе которого происходит удаление из дыхательных путей инородных тел, слизи, продуктов жизнедеятельности вирусов и микробов. Он возникает при химическом или физическом раздражении специальных чувствительных рецепторов, которые отвечают за своевременное реагирование на попадание в дыхательные пути инородных тел. Нервные импульсы передаются в определенные структуры мозга, а затем — в кашлевой центр. В результате возникает кашель, который может быть сухим или влажным. Сухой кашель сильно изматывает ребенка, лишает его сил, мешает спать. Дети отказываются от еды, долго плачут, а при затяжном течении заболевания, которое продолжается недели и месяцы, могут даже формироваться диафрагмальные и паховые грыжи из-за увеличения внутригрудного давления и сильного напряжения брюшной стенки.
Основные причины сухого кашля у детей:
Только квалифицированный специалист может знать, чем лечить сухой кашель у ребенка и что предпринять для борьбы с основным заболеванием, а также для профилактики развития осложнений. Не затягивайте с лечением, особенно если сухой кашель у ребенка не проходит, имеет приступообразный или «лающий» характер, сопровождается хрипами, ухудшением самочувствия и выраженной слабостью. Длительно текущий кашель у детей снижает качество жизни как самого малыша, так и его родителей, которые не знают, что дать ребенку, чтобы ему стало легче. Экспериментировать с лекарственными средствами в детском возрасте крайне опасно — не занимайтесь самолечением, обратитесь за помощью к квалифицированному врачу.
Симптомы сухого кашля у детей при различных заболеваниях дыхательных путей
Сухой детский кашель сигнализирует о том, что дыхательные пути не освобождаются от мокроты, а значит, происходит ее застой, который может привести к бронхиту или пневмонии. Распознать его легко: першение в горле, невозможность откашляться, приступы сухого кашля у ребенка, которые повторяются снова и снова. Такой кашель усиливается в теплой комнате и непосредственно после того, как малыш ложится спать.
ОРЗ и ОРВИ
При ОРЗ, ОРВИ сухой непродуктивный кашель причиняет ребенку много страданий. Может повышаться температура до высоких значений, и тогда родителям приходится вызывать неотложную помощь, чтобы нормализовать состояние малыша. Сухой кашель раздражает слизистую глотки, от него повышается давление.
Респираторно-вирусные заболевания в детском возрасте сопровождаются не только кашлем, но и другими характерными признаками:
Чем младше ребенок, тем сложнее он переносит вирусные инфекции наподобие ОРВИ и ОРЗ, которые без лечения могут осложняться болезнями верхних дыхательных путей, протекающими, как правило, хронически, с частыми обострениями и упорным кашлем. Вылечить его бывает довольно сложно. Каждый родитель стремится помочь своему ребенку, приобретая средства от сухого кашля у детей, но с медикаментами лучше не шутить. Назначать их должен только врач.
Бронхиты и трахеиты
Трахеит и бронхит — распространенные осложнения ОРЗ, гриппа, ОРВИ и других вирусных инфекций. Иногда заболевания протекают самостоятельно, но это случается редко. При трахеите инфекционные возбудители вызывают воспаление трахеи — трубочки, соединяющей бронхи и гортань. Кашель при этом заболевании сухой, мучительный, усиливается ночью и утром. Температура остается в пределах нормы, могут возникать боли за грудиной. При бронхите кашель сухой обычно первые дни болезни, а потом он становится влажным, и мокрота начинает активно отходить. Дополнительно у ребенка наблюдаются насморк, першение в горле, головные боли, слабость, повышенная утомляемость.
Ларингит и фарингит
При ларингите (воспаление слизистой гортани) кашель у ребенка сухой, приступообразный и мучительный, мокрота плохо отделяется из-за ее повышенной вязкости. При этом может развиться саднение в горле, нередко появляется головная боль. При обострении ларингита температура тела часто повышается, миндалины могут быть отечными и красными, как и голосовые связки. Фарингит (воспаление глотки) протекает с сухим кашлем, покраснением задней стенки глотки, повышением температуры и чувством першения в горле. Мокрота в большинстве случаев не выделяется, если только заболевание не протекает на фоне других инфекций.
Чем лечить сухой кашель у ребенка
Чаще всего упорный детский кашель вызывают простуды. В них нет ничего страшного, и, если действовать правильно, заболевание проходит примерно в течение недели. Но простуженный ребенок плохо себя чувствует, и любой маме хочется сделать все возможное, чтобы облегчить его состояние и не допустить развитие осложнений. Вот несколько простых советов, как вылечить у ребенка сухой кашель.
1. Давать много жидкости Теплое обильное питье — простое, всем известное и весьма действенное средство. Жидкость разжижает слизь, позволяет организму выводить бактерии как из бронхов, так и из полости носа. Кроме того, теплые напитки смягчают боль в горле. Что лучше дать ребенку при сухом кашле? Идеальный вариант — простая чистая вода. Хороши и домашние морсы, разбавленные пополам с водой (чтобы не было слишком сладко), фруктовые соки.
2. Увлажнять воздух Сухой воздух в отопительный сезон сам по себе может стать причиной пересыхания слизистых и возникновения кашля. Поэтому желательно иметь дома увлажнитель воздуха. Другие возможные меры — постеленные на батареях мокрые полотенца и влажная уборка без применения химических средств. Можно посидеть вместе с ребенком полчаса в ванной комнате с горячим паром. Ежедневное продолжительное купание (конечно, не в период болезни) может служить хорошей профилактикой пересушивания слизистых и возможного кашля.
3. Попробовать мед Мед содержит антибактериальные вещества и компоненты, которые выступают в роли антиоксидантов. Важно помнить, что мед — продукт высокоаллергенный, поэтому детям от года до пяти лет следует давать не больше половины чайной ложки меда ежедневно.
4. Принимать сироп Доктор МОМ ® При сухом кашле у ребенка врачи часто рекомендуют сиропы и настойки, особенно на основе лекарственных трав. Они облегчают отхаркивание и ускоряют очищение бронхов. Сироп Доктор МОМ ® разжижает вязкую мокроту, улучшает ее отделение и снимает воспаление. В составе лекарства исключительно растительные компоненты, в том числе экстракты алоэ, базилика, лекарственного имбиря, куркумы и солодки. Это позволяет принимать его достаточно долго — до двух-трех недель — с минимальным риском побочных эффектов. Детский отхаркивающий сироп назначают при ларингите, бронхите, трахеите, фарингите и ларинготрахеите, поскольку он обладает бронхолитическим, муколитическим, отхаркивающим и противовоспалительным действием. Сироп показан детям с трех лет.
5. Не принимать самостоятельно/ без рекомендации врача средства, которые подавляют кашлевой рефлекс и не способствуют выведению мокроты Очень тяжело смотреть на то, как мучается и задыхается ребенок от сухого ночного кашля. Поэтому желание дать ему лекарство, останавливающее этот неприятный синдром, вполне объяснимо и естественно. Однако самостоятельно делать этого ни в коем случае нельзя! Средства, подавляющие кашлевой рефлекс, не способствуя выведению мокроты, может назначить только врач и в ряде особенных случаев: при кашле после коклюша, плеврита (воспаление плевры — внешней оболочки легких) или вызванном внешними факторами. Квалифицированный специалист, изучив данные анамнеза, осмотра и диагностики, может определить, чем лечить сухой лающий кашель у ребенка. Самолечение средствами, подавляющими кашлевой рефлекс и не способствующими выведению мокроты, опасно!
6. Массаж и лечебная физкультура Будут ли это физиопроцедуры от районной поликлиники или аккуратный массаж специалиста с медицинским образованием, результат должен быть один — активизация обменных процессов, в результате которых мокрота начинает легче отделяться и выводиться из организма. Также под наблюдением инструктора можно делать специальные дыхательные упражнения.
ВАЖНО! Кроме простуды причиной кашля могут быть астма, аллергия, заболевания центральной нервной системы, химические отравления, поэтому перед началом лечения ребенка нужно показать педиатру. Только врач может поставить диагноз и назначить лечение, в которое входит прием лекарственных препаратов.
Длительный сухой кашель, не приносящий облегчения, может осложняться:
Лечить сухой кашель у детей необходимо вовремя и проверенными средствами, желательно максимально натуральными и безопасными. Незамедлительно обращайтесь за помощью, если заметите в мокроте прожилки крови — это может говорить о развитии внутреннего кровотечения. Также насторожить должны такие признаки, как очень высокая температура, сохраняющаяся в течение нескольких дней и больше, наличие хрипов при дыхании, «лающий» характер кашля, выраженный диарейный синдром, появляющийся у ребенка сухой кашель до рвоты.