Эякулят что это такое
Анализ эякулята (спермограмма)
Основной целью исследования эякулята является определение способности спермы к оплодотворению и выявление заболеваний и/или патологических процессов, вызвавших соответствующие поражения. Исследование спермы – неотъемлемая часть диагностики бесплодия. Примерно в 47% случаев причиной бездетности семейных пар является мужчина. Причиной бесплодия мужчин могут быть заболевания яичек, простаты, нарушения проводимости семявыводящих путей, заболевания и пороки развития уретры. Исследование семенной жидкости также является одним из тестов при диагностике гормональных расстройств, заболеваний половых органов или пороков их развития.
В норме эякулят представляет собой взвесь сперматозоидов в секрете яичек и их придатков, которая к моменту эякуляции смешивается с секретом предстательной железы, семенных пузырьков и луковично-уретральных желез.
Сперматозоиды составляют около 5% объема спермы, они образуются в семенниках. Приблизительно 60% объема спермы образуется в семенных пузырьках. Это вязкая, нейтральная или слегка щелочная жидкость, часто желтая или даже сильно пигментированная из-за высокого содержания рибофлавина.
Простата производит примерно 20% объема семенной жидкости. Эта жидкость, похожая на молоко, имеет слабокислую реакцию (рН около 6,5), в основном из-за высокого содержания лимонной кислоты. Простатический секрет также богат кислой фосфатазой и протеолитическими ферментами, считается, что протеолитические ферменты отвечают за коагуляцию и разжижение семенной жидкости.
Менее 10–15% объема спермы образуется в придатках яичек, семявыводящих протоках, бульбоуретральных и уретральных железах.
Стандартная спермограмма оценивает физические (макроскопические) и микроскопические параметры эякулята (Табл., рис. 1-3).
| Показатель | Характеристика | Интерпретация |
|---|---|---|
| Цвет | Серовато-беловатый, слегка опалесцирующий | Норма |
| Почти прозрачный | Концентрация сперматозоидов очень низка | |
| Красновато-коричневатый | Присутствие эритроцитов | |
| Зеленоватый | Пиоспермия | |
| Желтоватый | Желтуха, прием некоторых витаминов, при длительном воздержании | |
| Реакция рН | 7,2–7,8, слабо-щелочная | Норма |
| Ниже 7,0 | В образце с азооспермией – наличие обструкции или врожденного двустороннего отсутствия семявыносящих протоков | |
| 9,0–10,0, щелочная | Патология предстательной железы | |
| Объем | 2–6 мл | Норма |
| Менее 1 мл | Андрогенная недостаточность, эндокринные заболевания, сужения и деформации пузырьков, семявыводящих путей |
Условия взятия и хранения образца
Эякулят должен быть получен после, как минимум, 48 ч, но не более 7 дней полового воздержания.
Макроскопическое исследование – определение консистенции, объема, запаха, цвета, вязкости и рН эякулята.
Сперма, полученная при эякуляции, густая и вязкая, что обусловлено свертыванием секрета семенных пузырьков. В норме при комнатной температуре образец эякулята должен разжижаться в течение 60 мин. Если эякулят длительное время остается вязким, полувязким или вообще не разжижается, то можно предполагать воспаление предстательной железы. В норме объем эякулята составляет 2–6 мл. Количество менее 1,0 мл характерно для андрогенной недостаточности, эндокринных заболеваний, сужения и деформации пузырьков, семявыводящих путей. Максимальный объем может достигать 15 мл. Объем эякулята не влияет на фертильность. Запах нормального эякулята специфический и обусловлен спермином (напоминает запах «свежих каштанов»). Специфический запах становится слабым или отсутствует при закупорке выводных протоков предстательной железы. При гнойно-воспалительных процессах запах спермы обусловлен продуктами жизнедеятельности бактерий, вызвавших воспалительный процесс.
Микроскопическое исследование – изучение в нативном препарате подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов в камере Горяева, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
Микроскопическое исследование эякулята проводят после полного его разжижения
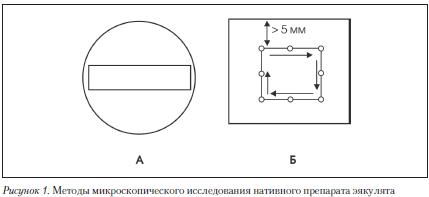
Для оценки подвижности сперматозоидов рекомендуется использовать простую систему классификации по категориям. Для классификации 200 сперматозоидов последовательно просматривают в 5 полях зрения микроскопа (Рис. 1).
Подвижность каждого сперматозоида классифицируют по категориям, используя следующие критерии:
Сначала подсчитывают все сперматозоиды категорий а и b в ограниченном участке поля зрения или, если концентрация сперматозоидов низкая, во всем поле зрения (%). Далее в той же области подсчитывают сперматозоиды с непоступательным движением (категория с) (%) и неподвижные сперматозоиды (категория d) (%).
Определять подвижность можно с подсчетом в камере Горяева. Сперму разводят в 20 раз физиологическим раствором, в камере смотрят только неподвижные и малоподвижные сперматозоиды.
Расчет ведут по формуле:
А – общее количество сперматозоидов;
В – количество малоподвижных сперматозоидов;
С – количество неподвижных сперматозоидов.
Отсюда количество активно подвижных сперматозоидов в процентах составляет (Y):
Подвижность сперматозоидов зависит от времени года и суток. Имеются данные, что весной происходит снижение подвижности сперматозоидов (сезонные колебания). При наблюдении за количеством активно-подвижных сперматозоидов в течение суток было отмечено увеличение их количества во второй половине дня (суточные ритмы).
Снижение подвижности сперматозоидов ниже нормы – астенозооспермия. Незначительной степени астенозооспермии – количество активно- и малоподвижных сперматозоидов c поступательным движением в сумме составляет менее 50%, но более 30%.
Оценка агглютинации сперматозоидов. Под агглютинацией сперматозоидов подразумевают склеивание подвижных сперматозоидов между собой головками, хвостами или головок с хвостами. Склеивание неподвижных сперматозоидов друг с другом или подвижных сперматозоидов с нитями слизи, другими клетками или остатками клеток следует считать и регистрировать не как агглютинацию, а как неспецифическую агрегацию. При исследовании регистрируют тип агглютинации (головками, хвостами, смешанный вариант). Можно использовать полуколичественный метод оценки степени агглютинации от «–» (отсутствие агглютинации) до «+++» (тяжелая степень, при которой все подвижные сперматозоиды подвержены агглютинации). В норме склеиваются не более 3–5%. Если количество агглютинированных сперматозоидов составляет 10–15%, можно говорить о понижении их оплодотворяющей способности.
Подсчет общего количества сперматозоидов проводят в камере Горяева. Общее количество сперматозоидов в эякуляте рассчитывают, умножая количество сперматозоидов в 1мл спермы на объем выделенной спермы.
Нормоспермия – у здорового мужчины в 1 мл эякулята содержится более 20 млн. сперматозоидов.
Полизооспермия – количество сперматозоидов в 1 мл эякулята превышает 150 млн.
Олигозооспермия – в 1 мл эякулята содержится менее 20 млн. сперматозоидов.
Азооспермия – отсутствие сперматозоидов в эякуляте.
Аспермия – в доставленной жидкости нет сперматозоидов и клеток сперматогенеза.
Оценка жизнеспособности сперматозоидов. Для оценки жизнеспособности сперматозоидов смешивают на предметном стекле одну каплю свежего эякулята с каплей стандартного красителя эозина. Живые сперматозоиды в таких препаратах не окрашиваются (белые); мертвые сперматозоиды окрашиваются в красный цвет, т.к. повреждены их плазматические мембраны. Под жизнеспособностью подразумевают долю (в процентах) «живых» сперматозоидов. Жизнеспособность следует оценивать, если процент неподвижных сперматозоидов превышает 50%.
Оценка жизнеспособности может служить контролем точности оценки подвижности сперматозоидов, поскольку процент мертвых клеток не должен превышать (с учетом ошибки подсчета) процента неподвижных сперматозоидов. Наличие большого количества живых, но неподвижных сперматозоидов, может указывать на структурные дефекты жгутиков. Сумма мертвых и живых сперматозоидов не должна превышать 100%.
Характеристика клеточных элементов эякулята. Обычно эякулят содержит не только сперматозоиды, но и другие клетки, которые в совокупности обозначают, как «круглые клетки». К их числу относят эпителиальные клетки мочеиспускательного канала, клетки предстательной железы, незрелые половые клетки и лейкоциты. В норме эякулят не должен содержать более 5*106 круглых клеток/мл.
В большинстве случаев эякулят человека содержит лейкоциты, в основном нейтрофилы. Повышенное содержание этих клеток (лейкоспермия) может свидетельствовать о наличии инфекции и о плохом качестве сперматозоидов. Число лейкоцитов не должно превышать 1106/мл. Подсчет ведут в камере Горяева аналогично подсчету сперматозоидов.
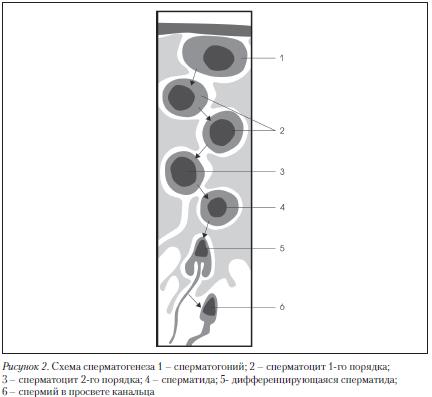
Эякулят кроме лейкоцитов может содержать незрелые половые клетки (клетки сперматогенеза) на разных стадиях созревания: сперматогоний, сперматоцит I порядка, сперматоцит II порядка, сперматид. (рис. 2)
Наличие в эякуляте различных типов незрелых клеток сперматогенеза обычно говорит о его нарушении. Избыток этих клеток является следствием нарушения функции семенных канальцев, в частности, при сниженном сперматогенезе, варикоцеле и патологии клеток Сертоли.
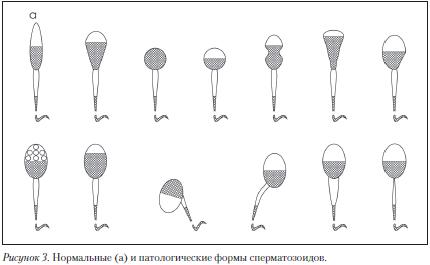
Оценка морфологии сперматозоидов. Для анализа используют мазок, окрашенный гистологическими красителями (гематоксилин, Романовский-Гимза и др.), в котором производят последовательный подсчет 200 сперматозоидов (однократный подсчет 200 сперматозоидов предпочтительней двукратного подсчета 100 сперматозоидов) и выражают в процентах количество нормальных и патологических форм (Рис. 3).
Головка сперматозоида должна быть овальной формы. Отношение длины головки к ее ширине должно составлять от 1,5 до 1,75. Должна быть видна хорошо очерченная акросомная область, составляющая 40–70% площади головки. Шейка сперматозоида должна быть тонкой, составлять 1,5 длины головки сперматозоида и прикрепляться к головке вдоль ее оси. Размеры цитоплазматических капель не должны превышать 1/2 размера головки нормального сперматозоида. Хвост должен быть прямым, одинаковой толщины на всем протяжении и несколько уже в средней части, не закрученным и иметь длину около 45 мкм. Отношение длины головки к длине хвоста у нормальных сперматозоидов 1:9 или 1:10.
Дефекты головки: большие, маленькие, конические, грушевидные, круглые, аморфные, с вакуолями в области хроматина; головки с маленькой акросомальной областью, вакуолизированной акросомой, с несимметрично расположенной акросомой; двойные и множественные головки, головки с компактным строением хроматина и т.д.
Дефекты шейки и средней части: «склоненная» шейка (шейка и хвост образуют угол 90° к длинной оси головки), асимметричное прикрепление средней части к головке, утолщенная или неравномерная средняя часть, патологически тонкая средняя часть (отсутствие митохондриальной оболочки) и их любая комбинация.
Дефекты хвоста: хвосты короткие, множественные, в виде шпильки, сломанные, наклонные (угол больше 90°), неравномерная толщина хвоста, тонкая средняя часть, закрученный конец, закрученный полностью и их любая комбинация. При дифференцированном морфологическом подсчете учитываются только сперматозоиды с хвостами.
Тератозооспермия – увеличение количества патологических форм сперматозоидов выше референсных значений. Выраженная тератозооспермия резко снижает шансы оплодотворения и увеличивает вероятность пороков развития у плода, если оплодотворение произошло. Тератозооспермия обычно сочетается с олигозооспермией и астенозооспермией.
Сперматозоиды, у которых головка заключена в цитоплазматическую каплю, и те, у которых цитоплазматическая капля расположена на шейке в виде шарфа и по отношению к размеру головки составляет более 1/3, выделяются как незрелые или юные. В нормальной спермограмме они составляют около 1%.
Эякулят что это такое
Спермограмма – анализ эякулята (секрета мужских половых желез), используемый для оценки способности к зачатию, а также обнаружения урологических заболеваний (простатит, варикоцеле, ИППП и т.д.) у мужчин.
Анализ спермы, анализ эякулята, сперматограмма, спермиограмма.
Синонимы английские
Semen analysis, sperm analysis, sperm count, seminal fluid analysis, spermogram.
Мл (миллилитр), см (сантиметр), млн/мл (миллион на миллилитр), % (процент).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Около 1 из 15 пар в репродуктивном возрасте испытывают трудности с зачатием ребенка, и примерно в 20-25 % случаев это обусловлено мужским фактором. Проблемы спермы могут варьироваться от полного отсутствия сперматозоидов до низкого количества или качества. Именно поэтому исследование эякулята является основой для оценки степени фертильности мужчин.
Яички, семенные пузырьки и простата являются основными органами, которые очень важны для обеспечения производства спермы. Семенные пузырьки производят большую часть (45-80 % объема) жидкости в сперме, которая является критическим компонентом. Семенная жидкость имеет высокий уровень pH, чтобы противодействовать кислотности во влагалище и помогать сохранению зачаточных качеств спермы, а также содержит сахар (фруктозу), который дает сперматозоидам энергию для их активности. Около 1 % от общего объема составляют сперматозоиды и тестикулярная жидкость, вырабатываемая семенниками.
Мужское бесплодие может быть вызвано многими состояниями, которые влияют на производство функционально активной спермы. Наиболее распространенной причиной является варикоцеле (варикозное изменение вен семенного канатика, сопровождающееся нарушением венозного оттока от яичка). Это заболевание составляет около 40 % случаев бесплодия и лечится хирургическим путем. Воспаление яичек составляет приблизительно 10 % случаев и может быть вызвано многочисленными причинами, включая злокачественные новообразования, инфекционные заболевания (например, паротит), генетические аномалии (например, синдром Клейнфелтера), травму, лучевую и химиотерапию. Водянка яичка также составляет около 10 % случаев. Эндокринные заболевания, влияющие на сперматогенез, составляют примерно 9 % случаев и обычно сопровождаются гипоплазией гипофиза или надпочечников или гиперэстрогенией. Обструкция эякуляторного протока составляет около 5 % случаев, а выработка аутоантител к сперматозоидам встречается у 1-2 % мужчин с бесплодием.
Анализ спермы продолжает оставаться первичным тестом для оценки способности к зачатию у мужчин. Но также это лабораторное исследование является важным методом диагностики урологических заболеваний. Так, при инфекционном воспалении предстательной железы вирусы и бактерии могут напрямую изменять подвижность сперматозоидов. Например, Mycoplasma genitalium и Ureaplasma urealyticum прикрепляются к головке и средней части сперматозоидов, тем самым изменяя не только их подвижность, но способность оплодотворять. Токсины микроорганизмов и вещества, выделяемые при вторичном воспалительном повреждении, также оказывают негативное воздействие на сперматогенез. На фоне воспалительного процесса могут образовываться антитела к собственным половым клеткам. Это связано со способностью бактерий, вирусов и грибов присоединяться к их оболочке, тем самым вызывая аутоиммунные реакции. Наличие антител, в свою очередь, приводит к снижению качественных и количественных характеристик спермы.
Общий анализ спермы основан на ее макроскопическом и микроскопическом изучении. Спермограмма включает в себя физические данные (объем, цвет, рН, вязкость, скорость сжижения и т.д.), количественные характеристики (концентрация сперматозоидов, их активность), морфологию половых клеток (содержание нормальных форм, с патологией), наличие агглютинации и клеток сперматогенеза, а также содержание форменных клеток крови, наличие слизи, бактерий, грибков.
На основании полученных результатов врач может заподозрить или диагностировать урологическое заболевание, проверить успешность оперативного вмешательства (например, при вазэктомии), предположить, играет ли роль ли мужской фактор в бесплодии пары, и назначить дополнительное обследование или сразу лечение. В случае наличия патологии может понадобиться повторная сдача анализа с интервалом, указанным лечащим врачом.
Даже у здорового мужчины может быть временное ухудшение качества спермы. В этом случае улучшить ее показатели могут и немедикаментозные мероприятия (например, отказ от курения и алкоголя, нормализация веса, отдых).
В связи с наличием незначительной изменчивости параметров спермы среди мужчин, а также влияния других факторов на вероятность успешного оплодотворения яйцеклетки, данные спермограммы не могут давать 100-процентную информацию о возможности зачатия. Но хорошие показатели данного анализа позволяют судить о фертильности мужчины, о большей вероятности зачатия.
При анализе спермы для подтверждения успеха вазэктомии (мужской стерилизации) определяется только отсутствие или наличие сперматозоидов. Исследование проводится через шесть недель после операции или после 20 эякуляций. В норме сперма не обнаруживается. Если видят сперму, то через две-четыре недели нужно переделать анализ. Также необходимо повторить исследование через несколько месяцев, чтобы убедиться, что семявыносящие протоки не восстановились.
Для чего используется исследование?
Когда назначается исследование?
Об эякуляции
А. Физиология эякуляторного феномена.
Эякуляция — это волнообразное сокращение мышц придатков яичек, семявыносящих протоков, ампул семявыносящих протоков, семенных пузырьков, предстательной железы, шейки мочевого пузыря, уретры и промежности, возникающий на определенной стадии копулятивного цикла и обеспечивающий формирование и эвакуацию семенной жидкости и запуск рефлекса оргазма. В основе феномена эякуляции лежит упорядоченный каскад рефлексов симпатической, парасимпатической и соматической нервной системы.
Выделяется две фазы эякуляции.
В первой фазе эякуляции происходит сокращение семенных пузырьков, предстательной железы и ампул семявыносящих протоков, одновременно сокращается шейка мочевого пузыря, что препятствует ретроградному попаданию эякулята в мочевой пузырь. Эта фаза обеспечивается симпатическими нервными волокнами.
Во второй фазе происходит сокращение седалищно-пещеристых и луковично-губчатых мышц, а также волнообразное сокращение мышц уретры. Эта фаза обеспечивается соматическими и парасимпатическими нервными волокнами. Таким образом на определенной стадии копулятивного цикла включается упорядоченный каскад рефлексов, приводящих к сокращению трех групп мышц имеющих отличную друг от друга иннервацию.
Анатомическим субстратом, запускающим каскад эякуляторных рефлексов, являются вегетативные нейроны боковых и соматические нейроны передних рогов пояснично-кресцовых сегментов спинного мозга, объединенных одной функциональной задачей и называемых спинальным центром эякуляции.
Анатомически центральный аппарат эфферентной симпатической части цента эякуляции представлен симпатическими ядрами боковых рогов серого вещества спинного мозга, локализованных в LI, LII, LIII сегментах. Отростки клеток симпатических ганглиев выходят из спинного мозга в составе передних корешков и направляются к узлам паравертебрального симпатического столба. Отсюда большинство волокон направляются в верхнее и нижнее подчревное сплетения. Верхнее подчревное сплетение локализовано забрюшинно тотчас ниже бифуркации аорты на уровне LV поясничного позвонка, оно формирует сеть волокон, расположенных слева от средней линии. Гипогастральные нервы в количестве 2–3 отходят билатерально от нижнего полюса и объединяют непарное верхнее с парным нижним подчревным сплетением. От нижнего подчревного сплетения отходят нервные волокна непосредственно к половым органам и к шейке мочевого пузыря.
Центральный аппарат эфферентной парасимпатической части центра эякуляции представлен парасимпатическими ядрами боковых рогов серого вещества спинного мозга локализованных в II, III, IV сакральных сегментах. Нервные волокна из этих сегментов идут в составе тазовых внутренностных нервов, выходящих вместе с II, III, IV парами сакральных корешков из кресцовых отверстий, и, отделяясь от них в этой области, следуют далее латерально вперед и вверх. Каждый корешок дает от 1 до 3 нервов. Все они начинаются позади внутритазовой фасции и, перфорируя ее, присоединяются к нижнему подчревному сплетению, которое представляет собой комплекс соматических, симпатических и парасимпатических нервных элементов.
Центры соматической иннервации расположены в передних рогах SII-SIV сегментов спинного мозга. Через половой нерв двигательные нервные волокна достигают седалищно-пещеристых и луковично-губчатых мышц.
Выше рассмотрена эфферентная дуга эякуляторного феномена, запускающая процесс эякуляции. Рассмотрим афферентную дугу эякуляции, т.е. механизмы приводящие к возбуждению спинального центра и запуску стройного каскада рефлексов.
Следует выделять восходящие и нисходящие влияния на спинальный центр эякуляции.
Восходящая импульсация обеспечивается афферентными нервными путями от рецепторного аппарата наружных и внутренних половых органов.
Основной рецепторной зоной для эякуляторного феномена в области наружных половых органов является головка полового члена. Афферентные волокна от рецепторного аппарата головки в составе полового нерва и задних сакральных корешков несут чувствительную импульсацию в спинномозговые центры, а также далее в составе спинноталамического пути вдоль центрального канала спинного мозга в вышестоящие отделы ЦНС. Гиперестезия головки, вызывая раздражение спинномозговых нейронов по афферентной дуге от периферических рецепторов, способствует преждевременной эякуляции; при гипостезии или анестезии возникает задержка эякуляции.
Основной рецепторной зоной для эякуляторного феномена в зоне внутренних половых органах является зона семенного бугорка. Дело в том, что все важнейшие органы, принимающие участие в эякуляции ( простата, семенные пузырьки, семенной бугорок ), развиваются из первичной матки. Кроме того, выводные протоки простаты и семенных пузырьков концентрируются вокруг семенного бугорка. Таким образом область семенного бугорка является основной зоной афферентации вегетативной и соматической нервной системы во внутренних половых органах, где в том числе начинается и часть афферентной дуги эякуляторного рефлекса. При воспалительном процессе в области семенного бугорка, когда повышается чувствительность нейрорецепторного аппарата этой области, часто возникают ускоренные эякуляции. При анестезии семенного бугорка лидокаином, при травме семенного бугорка, при атрофическом колликулите возникает ejaculatio tarda или даже анэякуляторный синдром.
Для понимания нисходящих влияний на спинальный центр эякуляции необходимо представлять иерархическую организацию нервной системы, обеспечивающую половую функцию в целом. Неврологические механизмы полового акта отличаются строгой многоуровневостью анатомо- функциональной организации. Каждый анатомо- функциональный уровень занимает определенное место в иерархии регуляции эякуляции и половой функции в целом, но имеет и определенную степень автономности.
Необходимо выделять 3 анатомо- функциональных уровня регуляции:
В. Патофизиология феномена эякуляции.
Основные патологические синдромы феномена эякуляции:
— анэякуляторный синдром.
— еjaculacio tarda.
— еjaculacio praecox.
Синдром ускоренных эякуляций.
Выделяется истинный и ложный синдром ускоренной эякуляции. Ложный синдром ускоренной эякуляции возникает при высокой степени физиологического возбуждения всех уровней нервной регуляции полового акта. Это состояние часто возникает при первом половом акте, после длительного воздержания, при половом акте с новой половой партнершей. В последующем, в том случае, если не происходит формирования условного паторефлекторного комплекса, а также нарушений в надсегментарном уровне регуляции ( невроза ), это состояние проходит. Истинный синдром ускоренной эякуляции.
Рассмотрим отдельно каждую группу причин.
1. Повышенная возбудимость спинального «исполнительного» уровня нервной регуляции феномена эякуляции.
Функциональные причины:
вследствие повышенной возбудимости спинальных центров у людей с сильной половой конституцией. Органические причины:
в гиперстенической стадии объемного, воспалительного, дегенеративного процесса, за которой следует стадия гипостении (выпадения). Такого рода нарушения встречаются при инфекциях спинного мозга, опухолях, сирингомиелии, при рассеянном склерозе, боковом амиотрофическом склерозе, спинной сухотке, дегенерации межпозвонковых дисков, поперечном миелите. Помимо ускоренных эякуляций всегда присутствуют и нарушения тазовых функций, в частности императивные позывы на мочеиспускание.
при частичном поражении спинного мозга на уровне поясничных сегментов спинного мозга по поперечнику.
2. Патологическая афферентная импульсация в «исполнительный» уровень со стороны рефлекторных зон половых органов.
Первая зона — зона головки полового члена, точнее уздечка крайней плоти. Гиперестезия этой зоны возникает при хроническом баланопостите, при короткой или при рубцовой деформации уздечки крайней плоти, при врожденной гиперестезии головки, при фимозе и у людей с длинной и узкой крайней плотью.
Вторая зона — зона простатовезикулярного комплекса, а точнее зона семенного бугорка и прилегающая слизистая задней уретры. Гиперестезия этой зоны возникает при хронических задних уретритах, колликулитах простатитах и везикулитах.
Патологическая афферентация с этих рецепторных зон приводит к повышенной возбудимости спинальных нейронов по двум механизмам — прямому и опосредованному.
Прямое афферентное воздействие с рецепторных зон более сильное, чем в норме приводит к повышенной возбудимости всех уровней нервной регуляции полового акта.
Опосредованное афферентное воздействие, как правило, связано с хроническим воспалительным процессом в половых органах. Воспалительный процесс приводит к постоянной патологической афферентации из зоны половых органов в ближайшие нервные центры, иннервирующие их. Для половых органов эти центры находятся в пояснично-кресцовых сегментах спинного мозга, там же где и спинальные половые центры По закону нервной индукции длительное раздражение группы нервных клеток может привести к раздражению другой топографически близкой, но не связанной с первой общностью функции. Хроническое раздражение сперва приводит к гиперрефлексии, а затем к истощению и «вялой» раздражительности, когда хронически «утомленная» нервная клетка патологически реагирует даже на подпороговое ее возбуждение.
3. Патологическая импульсация в «исполнительный» уровень из надсегментарного уровня регуляции.
При нарушениях на уровне лимбико-ретикулярного комплекса, помимо ускоренной эякуляций, обязательно присутствует характерная сопутствующая симптоматика:
эмоциональные нарушения ( астения, невроз, депрессия, истерия )
вегетативные нарушения ( НЦД, кардиалгии, синдром абдоминальных болей, респираторный синдром, расстройство тазовых функций, сенестопатии в области половых органов и другие вегетативные дисфункции )
поражение адреналового звена симпатикоадреналовой системы может быть причиной гипоандрогении и гипогонадизма. Гиперактивация симпатической нервной системы ведет к истощению кортикостероидной функции надпочечников, а также является причиной микроциркуляторных нарушений в яичках, что приводит к угнетению гонадной функции.
сочетание расстройств эякуляции с расстройствами эрекции, половой астенией, снижением либидо. Нарушения на этом уровне нервной регуляции также могут быть на первичными и вторичными, функциональными и органическими.
Органические нарушения связаны с наличием объемного, воспалительного или травматического процесса в лимбико-ретикулярном комплексе. Форма нарушения половой функции зависит не от характера патологического процесса, а главным образом от его топики и распространенности, а также и от стадии. В начальной стадии процесса преобладают симптомы раздражения ( например ускоренные эякуляции), в последующем симптомы выпадения ( анэякуляция или ejaculacio tarda ).
При очаговых процессах гипоталамуса ( опухоли III желудочка, краниофарингиомы ) половое расстройство входит в структуру астении в форме ослабления полового интереса и выраженного снижения сексуальной потребности. Наряду с прогрессированием очаговых симптомов ( гиперсомния, катаплексия, гипертермия и т.д. ) нарастает и расстройство половой функции — присоединяется слабость эрекции и запаздывание семяизвержения.
При локализации очагового процесса на уровне гиппокампа ( опухоли медиобазального отделав височной и височно-лобной области ) в начальную ирритативную фазу может быть усиление либидо, эрекции и эякуляции. Однако эта фаза может быть очень короткой. К периоду появления топической клиники обычно развивается значительное ослабление всех фаз полового цикла и полное половое бессилие.
Очаговые процессы на уровне лимбической извилины характеризуются неврологической симптоматикой, сходной с поражением гиппокампа. Половое расстройство появляется довольно рано в форме ослабления полового влечения и желания с ослаблением эрекционной фазы. Функциональные нарушения:
При рассмотрении функциональных нарушений в лимбико-ретикулярном комплексе необходимо еще раз подчеркнуть особенности этого уровня нервной регуляции половой функции. Здесь сходится вся вегетативная афферентация с внутренних органов и органов чувств с одной стороны, а с другой — именно через лимбико-ретикулярный комплекс кора головного мозга осуществляет свои основные регуляторные влияния на вегетативные функции организма.
Функциональные нарушения на уровне лимбико-ретикулярного комплекса имеют следующие источники:
Патологическая афферентация из зоны половых органов ( например, астенический или астено-фобический синдром в результате патологической афферентации в ЛРК при хроническом простатите с болевым синдромом );
патологическая неспецифическая афферентация со стороны внутренних органов (например, развитие астенического синдрома после тяжелой болезни)
патологическое, астенизирующее влияние со стороны коры головного мозга при наличии в ней патологического условно-рефлекторного процесса (например, ятрогенный невроз после беседы с врачом ).
4. Патологическая импульсация в «исполнительный» уровень из коры головного мозга вследствие формирования устойчивого патологического условного рефлекса.
Воздействие патологического условно-рефлекторного процесса на половую функцию может быть прямое и опосредованное.
В основном это воздействие опосредованное, когда условный патологический рефлекс возникший в коре головного мозга вызывает расстройства в лимбико-ретикулярном комплексе, например в виде невроза, который в свою очередь приводит к нарушениям на «исполнительном» уровне регуляции половой функции.
Наличие прямых анатомических связей между корой головного мозга и спинномозговыми центрами является предпосылкой к прямому воздействию коры головного мозга на спинномозговые центры. В данном случае мы будем видеть явный патологический условно-рефлекторный процесс, но без каких-либо признаков расстройства эмоциональной сферы и вегетативных функций. Нарушения на данном уровне регуляции также могут быть первичными и вторичными, функциональными и органическими.
Вторичный условный паторефлекторный процесс может развиться после периода нормальной половой жизни по нескольким механизмам:
нарушение по механизму патологического развития угасательного торможения ( синдром реадаптации ). Более быстрое угасание половых рефлексов зависит от их прочности: чем моложе рефлекс, тем быстрее он угасает. Важное влияние на быстроту угасания оказывает также интенсивность безусловного полового рефлекса.
нарушение по механизму условного торможения.
При наличии постоянного тормозящего фактора ( например, отсутствие нормальных жилищных условий ) формируется патологический условный рефлекс и в момент, когда тормозящий фактор исключается, остается устойчивая патологическая фиксация.
нарушение по механизму патологического формирования условных половых рефлексов. Наиболее типичной формой данного расстройства являются условные рефлексы, которые были связаны с неудачным половым актом с новой половой партнершей.
нарушение по механизму внешнего торможения. Фиксация «испуга», возникшего под воздействием внешних факторов во время полового акта.
5. Гиперпролактинемия.
Гиперсекреция пролактина в гипофизе связана с недостаточностью ингибирующих факторов его секреции, которые вырабатываются в гипоталамусе. Механизм развития ускоренной эякуляций при гиперпролактинемии до конца неясен. Возможным механизмом развития синдрома является изменение чувствительности рецепторов андрогенов в андроген-чувствительных тканях ( в том числе и в нервной ткани ). Снижение порога возбудимости нервных клеток на всех уровнях регуляции половой функции на обычные половые стимулы может быть основой синдрома ускоренных эякуляций при гиперпролактинемии. Основные причины гиперпролактинемии:
А. Органические
гипоталамическая гиперпролактинемия
вследствие гиперпролактиномы
В. Функциональные
гипотиреоз,
болезнь Иценко-Кушинга,
сахарный диабет
вследствие инфлогенитальной патологии ( цирроз печени, персистирующий гепатит, хронический гломерулонефрит )
вследствие приема лекарственных препаратов
Диагностика причин расстройства эякуляторного феномена.
Обследование половых органов.
-обследование головки полового члена на предмет наличия аномалии уздечки, сужения крайней плоти, наличия воспаления
-обследование простатовезикулярного комплекса на предмет наличия воспалительных или застойных явлений ( стандартное )
уретроскопия на предмет наличия колликулита, заднего уретрита, объемных образований
Эндокринное обследование.
— обследование на предмет гиперпролактинемии и уровня андрогенов крови
При выявлении гиперпролактинемии:
— консультация нейрохирурга для исключения пролактиномы ( ИРТ, компьютерная томография )
— обследование у эндокринолога на предмет заболеваний щитовидной и поджелудочной железы (гипотиреоз, сахарный диабет).
— обследование у терапевта на предмет хронической печеночной или почечной недостаточности