к хроническим формам алкогольной энцефалопатии относятся ответ на тест
Алкогольная энцефалопатия: симптомы и способы лечения
Ни для кого не секрет, что злоупотребление алкоголем негативно сказывается на всем организме, но особенно чувствительны к нему клетки головного мозга и печени. Что происходит с нейронами, как они реагируют на токсическое алкогольное поражение, к каким заболеваниям это может привести, а также что такое алкогольная энцефалопатия и как с ней бороться, читатели могут узнать от психиатра-нарколога, главного врача многопрофильного медицинского центра «Гармония здоровья» Владислава Сиповича.
Что такое энцефалопатия, этиология и классификация заболевания?
Энцефалопатия – это общее название для поражений головного мозга, протекающих с уменьшением его объема и прогрессирующим угнетением функций центральной нервной системы дегенеративно-дистрофического характера. Бывает врожденной и приобретенной. Врожденные формы энцефалопатии могут быть вызваны генетическими нарушениями, внутриутробным кислородным голоданием плода и родовыми травмами. Практически к врожденным энцефалопатиям относятся те случаи, которые выявляется до 7 дня после рождения. Но, как правило, диагноз новорожденному поставить в эти сроки довольно трудно. Нарастающая симптоматика проявляется обычно в течение года после рождения и заставляет родителей рано или поздно обращаться за врачебной помощью.
Что касается приобретенных энцефалопатий, то причин довольно много. Это в первую очередь черепно-мозговые травмы, инфекционные заболевания, токсические поражения нервной ткани, в том числе и алкогольные. Кстати, убивающими клетки мозга могут быть такие химические реагенты как соли тяжелых металлов, отдельные лекарственные препараты и яды.
Зависимо от этиологии дифференцируют такие виды энцефалопатий:
Посттравматическая, наступающая в результате черепно-мозговой травмы. Часто выявляется у спортсменов, иногда через довольно значительный период времени после получения травмы.
Метаболическая (токсическая) – как следствие продолжительного влияния на мозг токсичных веществ. Как я уже сказал, одним из самых распространенных «ядов» для нервной системы является алкоголь.
Сосудистая, наблюдающаяся при хроническом течении нарушений мозгового кровообращения. Обычно связана с атеросклерозом и гипертензией.
Дисциркуляторная, являющаяся продолжением сосудистой патологии, сопровождающейся постоянным недостаточным снабжением кровью тканей мозга и его кислородным голоданием мозга.
Печеночная, панкреатическая и уремическая формы заболевания, возникающие соответственно при серьезных поражениях паренхимы печени, клеток поджелудочной железы и почечных нефронов. Фактически при недостаточности функций этих органов причиной разрушения нервных клеток является внутренняя интоксикация не переработанными или не выведенными эндотоксинами.
Инфекционная, являющаяся результатом действия инфекционных агентов, например, возбудителей столбняка, бешенства и др.
Гипо- или гипергликемическая форма энцефалопатии, наблюдающаяся при сахарном диабете.
Радиационная, или лучевая форма, как последствие действия ионизирующей радиации.
Резидуальная (остаточная) энцефалопатия, связанная с массовой гибелью клеток ЦНС (центральной нервной системы).
Вакцинная – крайне редкая разновидность энцефалопатии, развивающаяся после прививки, в основном против коклюша.
Какими симптомами проявляется энцефалопатия?
Симптоматика зависит от ряда причин – вида этиологического фактора, длительности и силы его воздействия, преобладающей области поражения мозговых структур, а также стадии заболевания.
На первом этапе преобладают общие симптомы, проявляющиеся в виде головной боли и головокружения, шума в ушах, быстрой усталости, апатии, упадка сил, испорченного настроения вплоть до депрессивных состояний, нарушений сна, ослабления памяти и уменьшения интеллектуального потенциала. Насторожить в первую очередь должны первые три симптома, которые усиливаются при стрессах, погодных изменениях, переутомлении от физической нагрузки. При появлении подобной симптоматики необходимо пройти тщательное медицинское обследование у специалистов нашего центра, которые смогут разобраться с причинами вашего плохого самочувствия, назначить правильные диагностические исследования, а также организовать своевременное и адекватное лечение.
На следующей стадии наступают изменения вкуса, зрения, слуха, снижается мышечный тонус, появляются нервные тики, иногда наступают кратковременные судороги.
На самой поздней стадии присоединяются обмороки, речевые нарушения, раскоординация двигательной сферы, отклонения в психике.
Но лучше не доводить заболевание до такой фазы, когда вы просто сами не сможете адекватно мыслить и оценивать собственное состояние. Не пропустите начало заболевания, чтобы можно было выявить и устранить повреждающий фактор и не было утеряно время для эффективного лечения и восстановления функций клеток головного мозга.
В чем проявляются особенности алкогольной энцефалопатии?
Что такое алкогольная энцефалопатия и в чем ее особенности можно понять, если учесть токсическое влияние продуктов метаболизма этилового спирта на организм человека. Основным повреждающим фактором при этом является образующийся при распаде алкоголя ацетальдегид, негативно воздействующий не только на нервную ткань, но на клетки других органов, в том числе печени, поджелудочной железы, почек, эндотелия сосудов и др.
Развивается энцефалопатия алкогольная, симптомы который имеют свои особенности, обычно на 3-й стадии хронического алкоголизма. Для симптоматики характерно сочетание психических, неврологических и соматических системных расстройств. Психические проявления в зависимости от хронического или острого течения могут проявляться помрачением сознания, состоянием оглушения или сочетанием психического и органического синдромов.
Теория алкогольной энцефалопатии, симптомы и классификация ее отдельных форм были разработаны еще в 1887 году Корсаковым С.С. в его диссертации об алкогольном параличе. Кстати, один из описанный им видов данного заболевания был назван его именем.
Как я уже упоминал, дифференцируют хронические и острые формы алкогольных энцефалопатий, а также переходные между ними состояния. В любом случае все эти формы являются следствием хронического алкоголизма, особенно с продолжительными запоями в течение недель и месяцев или ежедневными алкогольными возлияниями. При этом наблюдается резко выраженный пролонгированный похмельный синдром, приводящий в 30-50% случаев к алкогольному делирию («белой горячке», как говорят в народе).
Алкогольная энцефалопатия сопровождается изменениями личности, снижением профессиональных качеств вплоть до полной деградации в социальном и психическом плане. Кроме того, обязательно проявляются нарушения соматики. Чаще всего это гастриты, энтероколиты, язвы желудка и 12-перстной кишки, гепатиты и цирроз печени, алкогольные панкреатиты и даже панкреонекроз с очень высокой летальностью. Продромальный период может длится от нескольких недель при острых формах до года и больше при хронических. Иногда наблюдается молниеносное течение.
Кроме того, отмечается некоторая сезонность алкогольных энцефалопатий, их начало чаще всего приходится на весенне-летний период.
Алкогольная энцефалопатия, симптомы которой имеют как общие, так и специфические проявления, связана с тесным взаимодействием психических и соматических синдромов в виде адинамической астении и т.п.
Среди основных особенностей симптоматики можно назвать такие явления:
Отвращение к богатой белками и жирами пище.
Желудочно-кишечные расстройства – тошнота, рвота, отрыжка, боли в животе, изжога, смена запоров и поносов.
Анорексия, являющаяся следствием первых двух синдромов и приводящая к полному физическому истощению.
Психические и неврологические расстройства в виде ночной бессонницы и дневной сонливости, потери чувствительности (парастезий) в различных участках тела и судорог пальцев рук и ног, икроножных мышцах, интенционного тремора. Последний является классическим неврологическим симптомом алкогольной энцефалопатии, когда резкое непроизвольное дрожание пальцев рук начинается при движении к цели. Кстати, часто используется в сатирических номерах, когда попытки донести стакан водки до рта у хронического алкоголика заканчиваются полной неудачей. Точно также он никогда не сможет попасть пальцем в нос.
Атаксия – еще одно неврологическое нарушение, когда имеет место несогласованность двигательной активности в покое (потеря равновесия) и при движении.
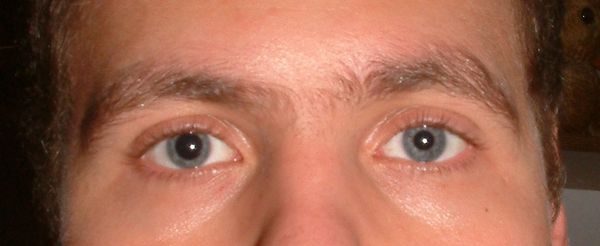
Ухудшение зрения и головокружения являются общими для всех энцефалопатий симптомами.
Какие существуют разновидности алкогольной энцефалопатии?
Примером острой формы заболевания является энцефалопатия Гайе-Вернике как исход делириев у ослабленных пациентов, больных с тяжелыми травмами в виде переломов бедра и таза, а также при инфекционных процессах. Сопровождается мышечным гипертонусом, повышенной кожной чувствительностью, множественными нейропатиями разной локализации. В разгар болезни наступает паралич глазодвигательных мышц и светобоязнь. Одновременно страдает и вегетативная нервная система, что проявляется в аритмиях, лихорадке, недержании мочи и кала. Буквально через несколько часов наступает оглушение, переходящее в кому. Без лечения болезнь заканчивается гибелью больного через 2-3 суток, а иногда и в течение нескольких часов.
Корсаковский психоз и алкогольный псевдопаралич относятся к хроническим формам алкогольной энцефалопатии. Для психоза Корсаковского характерно нарушение памяти с ретроградной и фиксационной амнезиями и другими неврологическими нарушениями. Заболевание имеет продолжительное течение, растягиваясь на месяцы или годы. Постепенно развивается обеднение и замедление речи, а также двигательных реакций. В случае простого прекращения употребления алкоголя возможен определенный прогресс и улучшение состояния пациента.
Алкогольный псевдопаралич протекает с развитием деменции (слабоумия), для которой характерны эйфории, нарушения памяти и логики суждений, адекватного восприятия действительности, утеря полученных знаний и навыков. Может протекать на протяжении многих лет.
Таким образом, алкогольная энцефалопатия имеет довольно специфическую симптоматику, часто непредсказуемое течение и возможность развития молниеносных форм, часто заканчивающихся быстрым летальным исходом. Но даже при более длительном хроническом течении не исключена полная деградация личности, подключение тяжелых соматических синдромов, рано или поздно заканчивающихся смертью.
На чем основано лечение алкогольной энцефалопатии?
Алкогольная энцефалопатия, лечение которой требует длительного и индивидуального подхода, прежде всего должна быть дифференцирована на основе достоверной, грамотной и объективной диагностики.
Одними из основных диагностических методик являются:
РЭГ (реоэнцефалография) – снятие показаний специальных датчиков, информирующих о состоянии питающих мозг сосудов и особенности мозгового кровообращения.
УЗДГ (ультразвуковая допплерография) – абсолютно достоверная методика с высокой информативностью для диагностики сосудистых изменений на ранних этапах энцефалопатий.
МРТ (магнитно-резонансная томография), позволяющая получить информацию о состоянии сосудов головы, шеи, глазных яблок, гипофиза. Кстати, наиболее часто при энцефалопатиях поражается именно гипоталамо-гипофизарная зона коры головного мозга.
Психологическое тестирование, направленное на объективную оценку состояния памяти, интеллектуальных возможностей, возможности концентрации внимания.
При необходимости в случае вегетативно-сосудистых нарушений проводят ЭКГ, холтеровское мониторирование, измерение АД в суточной динамике.
Биохимические исследования липидов, печеночных ферментов, углеводов, амилазы для оценки функции поджелудочной железы, а также креатинина и мочевины (для исключения или подтверждения почечной патологии).
Все эти диагностические мероприятия позволяют достоверно оценить состояние больного, выявить основные мишени алкогольного поражения и составить адекватную схему лечения. В нашем медицинском центре «Гармония Здоровья» лечение алкогольной энцефалопатии проводится только после тщательной и полноценной диагностики. Только так можно добиться эффективного улучшения состояния пациента.
Самым главным принципом лечения алкогольной энцефалопатии является прекращение действия повреждающего агента, простыми словами – исключение алкоголя и полная детоксикация организма как начальный этап лечения. В том числе это касается и вина, т.к. регулярное употребление вина также является зависимостью, и вызывает винный алкоголизм
Лечение включает в себя такие основные направления:
Медикаментозное. Выбор препаратов зависит от общего состояния организма, его индивидуальных особенностей, хронического или острого течения. В любом случае назначаются медикаменты, улучшающие мозговое кровообращение (кавинтон, к примеру), нейропротекторы, сосудорасширяющие лекарственные средства, аминокислоты, нооторопы и др.
Физиотерапевтическое лечение использует самые различные методики, выбор которых зависит от симптоматики. Может включать такие методы, как иглоукалывание, озонотерапия, ультрафиолетовое облучение крови, плазмаферез, электромагнитная стимуляция и т.п. Проводится после стабилизации состояния больного при острой форме и как метод лечения и реабилитации при хронических энцефалопатиях.
Коррекция способа жизни – исключение алкогольных напитков, физическая активность, полноценный рацион питания, правильный режим сна и отдыха. Она особенна важна в период реабилитации.
Психологическая поддержка – важна для эффективного выведения больного из состояния алкогольной зависимости и социальной адаптации после реабилитации.
Еще раз подчеркну важность своевременного и как можно раннего обращения за квалифицированной врачебной помощью. В нашем центре есть все необходимое для того, чтобы лечение алкогольной энцефалопатии было эффективным – великолепные специалисты-диагносты, современное оборудование и инновационные методики лечения.
Лечить алкогольную энцефалопатию нужно обязательно, и первый шаг – отказ от употребления алкоголя. Если остановиться сложно, обращайтесь в центр «Гармония Здоровья». Мы поможем побороть алкоголизм максимально легко и эффективно и с адекватными затратами.
Алкогольная зависимость на ранних стадиях также эффективно лечится иглоукалыванием от алкоголизма.
Что такое алкогольная энцефалопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Толмачёва А. Ю., невролога со стажем в 19 лет.
Определение болезни. Причины заболевания
Алкогольная энцефалопатия — это приобретённое токсическое заболевание головного мозга, которое вызывается избыточным, повторяющимся поступлением в организм этилового спирта и связанных с ним веществ.
Более всего к токсическому действию алкоголя чувствительны нервные клетки, сердце и печень. Поэтому при алкоголизме происходит повреждение нервных клеток, нарушение циркуляции крови по сосудам мозга и нарушение обмена веществ. Всё это вызывает дистрофические изменения мозга:
Причины а лкогольной энцефалопатии
Алкогольная энцефалопатия связана с синдромом алкогольной зависимости. Заболевание обычно возникает на фоне хронического алкоголизма 2-3 стадии, которому предшествует регулярное употребления значимых доз алкоголя в течение 5-20 лет.
Алкоголь разрешён к свободной продаже в большинстве стран мира, и это отличает алкоголизм от остальных болезней зависимости (наркоманий и токсикоманий), делая его злободневной психосоциальной проблемой.
Термины и синонимы
Алкогольные энцефалопатии в российской практической медицине почти тождественны термину «токсическая энцефалопатия». Это более широкое понятие, однако наиболее частым токсином из этой группы энцефалопатий является алкоголь.
Виды алкогольных энцефалопатий
Чаще всего вариантом острой алкогольной энцефалопатии является синдром Гайе — Вернике. Его механизм развития неразрывно связан с дефицитом витамина В1 (тиамина), хотя причинами развития болезни может быть не только алкоголь. К синдром Гайе — Вернике могут привести: недостаток В1 в пище, болезни желудочно-кишечного тракта, длительная рвота, глистные инвазии, онкология, СПИД и т. д.
Самым распространённым хроническим вариантом алкогольной энцефалопатии является психоз Корсакова, который часто развивается после одного или нескольких случаев перенесённого синдрома Гайе — Вернике. Причины развития у этой патологии такие же, как и у болезни Вернике, но психоз является хроническим заболеванием и обычно сопровождается не только поражением мозга, но и страданием периферической нервной системы (полинейропатией).
Дефицит витаминов при алкогольной энцефалопатии
При алкогольной зависимости почти всегда отмечается дефицит витаминов. Прежде всего наблюдается недостаток витаминов группы В и особенно В1, так как алкоголь снижает его всасывание и повышает выведение из организма. Недостаток B1 в организме приводит к дефициту энергии на клеточном уровне, так как из него в организме образуется тиаминпирофосфат — соединение, которое участвует в энергетическом обмене. Такие процессы влияют на мозг, нервную систему и нарушают многие функции организма.
Эпидемиология
Симптомы алкогольной энцефалопатии
К предвестникам заболевания относятся такие симптомы, как головная боль, быстрая утомляемость, нарушение сна, пошатывание при ходьбе, дрожь в руках, неустойчивость пульса, скачки артериального давления, нарушение аппетита, расстройство стула, жажда и рвота. У пациента возникают страхи, перепады настроения, он становится раздражительным, появляется лёгкая возбудимость, депрессия.
Острая форма
При остром течении вначале страдает психический статус больного и иногда уровень сознания. Отмечается ночной «тихий» бред, «бормочущий» делирий, с некоординированной двигательной активностью в пределах постели (мусситирующий делирий) или бред, связанный с профессиональной деятельностью. Первое время симптоматика беспокоит только ночью, а днём уменьшается или прекращается. Затем ухудшается уровень сознания, нарастает оглушение, пациенты могут впадать в апатический ступор (лежат неподвижно на спине, не реагируя на внешние раздражители), иногда наступает кома.
Ухудшается неврологическая симптоматика:
1. Отмечается поражение черепно-мозговых нервов, что чаще всего проявляется следующими нарушениями:
2. Может значительно ухудшаться координация движений, вплоть до невозможности стоять (астазия) и сидеть (абазия).
3. Резко повышается чувствительность (гиперэстезия), иногда с неадекватной болезненностью на обычное прикосновение (гиперпатия).
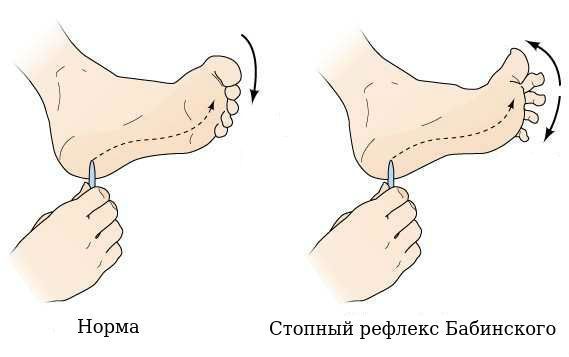
4. Резко повышаются сухожильные рефлексы, появляются патологические стопные рефлексы: Бабинского и Россолимо (эти рефлексы являются частью пирамидного синдрома и могут быть выявлены врачом неврологом при осмотре).
5. Нарушается тонус мышц:
6. Возникают разнообразные гиперкинезы (патологические, непроизвольные движения):
7. Может значительно повышаться температура тела, иногда до 40-41 °C, что является плохим прогностическим симптомом.
В случае благоприятного течения заболевания, т. е. при своевременно начатой интенсивной терапии, может наступить улучшение. Иногда вначале появляются «светлые промежутки», затем обычно заболевание переходит в хроническую форму. В период улучшения в неврологической симптоматике на первый план выходит нарушение памяти на текущие события (фиксационная амнезия) и на события после начала заболевания (антеградная амнезия). Это явление свидетельствует о единых механизмах формирования острых и хронических энцефалопатий в общем и о том, что острая энцефалопатия Гайе — Вернике и психоз Корсакова как проявление хронической энцефалопатии — стадии одного заболевания.
Хроническая форма
Перенесённые острые формы алкогольной энцефалопатии медленно переходят в хроническую форму. В таких случаях наблюдаются:
Патогенез алкогольной энцефалопатии
Факторы патогенеза алкогольной энцефалопатии
В патогенезе алкогольной энцефалопатии играют роль следующие факторы:
1. Генетический фактор, а именно активность ферментов, которые утилизируют алкоголь:
Наследственное сочетание высокой активности АДГ и низкой активности АЛДГ является прогностически неблагоприятным фактором, так как при употреблении алкоголя в тканях накапливается ацетальдегид, который оказывают прямое токсическое действие на органы мишени.
3. Снижение содержания гамма-аминомасляной кислоты (ГАМК) в ткани мозга способствует гиперактивации нервных клеток, так как ГАМК — нейромедиатор, обеспечивающий торможение клеток центральной нервной системы.
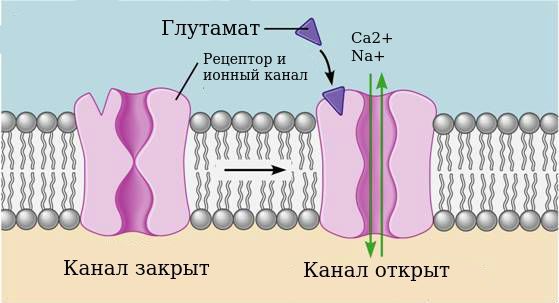
4. Эксайтотоксические эффекты глутамата. Сначала стоит пояснить, что эксайтотоксичность — это патологический процесс, в результате которого нервные клетки погибают от воздействия нейромедиаторов. Дело в том, что воздействие алкоголя на специфический глутаматный рецептор — N-метил-D-аспартата (NMDA) — делает его сверхчувствительным к нейромедиатору глутамату.
Рецепторы — это своего рода двери, закрывающие вход в клетку. Нейромедиаторы являются «ключами», которые открывают эти «двери». «Ключом» для NMDA-рецептора является глутаминовая и аспарагиновая кислоты. Когда эти кислоты воздействуют на рецептор, «дверь» открывается и в клетку попадают ионы кальция и натрия.
Этанол блокирует работу NMDA-рецепторов. Однако при хроническом его употреблении рецепторы адаптируются к подавляющему действию этанола и становятся более чувствительными. В то же время увеличивается выделение глутамата, чтобы поддержать постоянство внутренней среды организма.
Когда человек отказывается от алкоголя, этанол перестаёт подавлять рецепторы, из-за чувствительности NMDA-рецепторов и высокого уровня глутамата происходит гиперактивация глутаматергической системы. Что это означает: глутамат чрезмерно воздействует на рецепторы, канал рецепторов длительное время остаётся открытым и через него в клетку поступает слишком много ионов кальция, который запускает процесс гибели клетки. Таким образом, эксайтотоксические эффекты глутамата можно описать тремя процессами:
5. Нарушение водно-электролитного баланса и кислотно-щелочного равновесия. Происходит обезвоживание с нехваткой ионов калия и магния, уменьшение pH крови — смещение реакции крови в кислую сторону.
6. Повышенная проницаемость гематоэнцефалического барьера (между кровеносной и центральной нервной системой). Возникает из-за того, что алкоголь и продукты его распада повреждают эндотелий (внутренний слой) сосудов, в результате формируется «системный капилляротоксикоз» (поражение сосудов).
7. Поражение печени и снижение её функции. Токсическое действие алкоголя и продуктов его обмена приводит в конце концов к циррозу печени (замещению рабочих клеток печени соединительной тканью). В результате нарушаются функции печени по синтезу белков и обезвреживанию токсичных веществ, в том числе повторных доз алкоголя. Поражение печени нарушает обмен веществ, приводит к отравлению токсинами, что негативно влияет на все внутренние органы, в том числе на мозг с формированием печёночной энцефалопатии.
8. Избыточный синтез ароматических аминокислот. В результате поражения печени в крови увеличивается количество ароматических кислот: фенилаланина, тирозина, триптофана и гистидина. Эти вещества являются предшественниками аминергических нейромедиаторов (серотонина). Таким образом возникает дисбаланс медиаторов: увеличение количества серотонина и фенилэтиламинов (тиронина, октапамина, фенилэтаноламина) и уменьшение дофамина и норадреналина. Это нарушает обмен веществ и баланс возбуждения и торможения нервной системы.
10. Нарушение всасывания полезных веществ в желудочно-кишечном тракте в результате раздражающего действия крепкого алкоголя или его суррогатов.
11. Дефицит тиамина (витамин B1) и других витаминов, микроэлементов, альфа-липоевой кислоты в результате несбалансированного питания при алкоголизме и нарушения всасывания в ЖКТ.
Органические изменения головного мозга
Все эти факторы приводят к органическим изменениям головного мозга:
1. Нарушение мозгового кровообращения. Проявляется склерозом (сужением) сосудов мозга и патологическим (болезненным) полнокровием, которое часто обнаруживается при патологоанатомическом исследовании погибших пациентов, страдавших алкоголизмом. При поступлении больших доз алкоголя увеличивается проницаемость сосудистой стенки, что способствует отёку, повышается клубочковая фильтрация в почках, уменьшается количество жидкости в сосудистом русле (дегидратация) с последующим сгущением крови (гемоконцентрация). Всё это нарушает мозговое кровообращения и способствует образованию атеросклеротических бляшек.
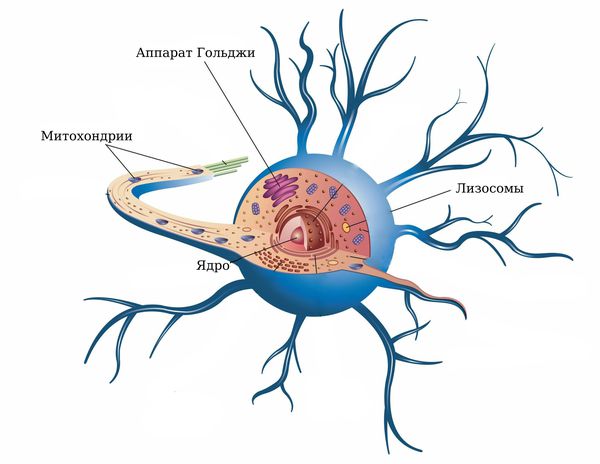
2. На клеточном и тканевом уровне наблюдается изменение структуры нервных и глиальных клеток — развивается вакуольная (гидропическая) дистрофия.
За счёт избытка жидкости нервная клетка набухает, образуется так называемый цитотоксический отёк. Мембраны «вакуолей» в конце концов разрушаются и их содержимое, в том числе содержимое лизосом, оказывается в цитоплазме поражённой клетки. Среда внутри клетки на фоне энергодефицита становится кислой (внутриклеточный ацидоз), лизосомальные ферменты активируются, и клетка окончательно разрушает сама себя.
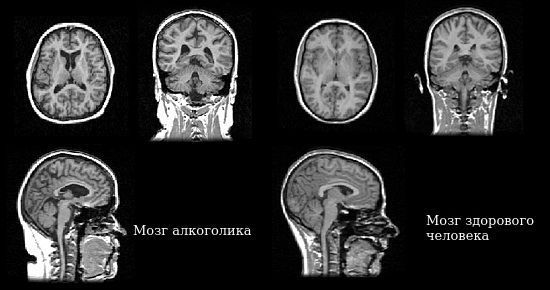
3. Патологоанатомические посмертные исследования пациентов с алкогольной энцефалопатией и нейровизуализационные методы (МРТ, КТ) показали, что изменяется головной мозг в целом (морфология головного мозга). Увеличены желудочки мозга, заполненные спинномозговой жидкостью (ликвором), уменьшена масса мозгового вещества, прежде всего за счёт полушарий головного мозга и мозжечка.
На срезах головного мозга отмечаются очаги демиелинизации (утери нервными проводниками своей оболочки), сформированные очаги разрастания соединительной ткани мозга — глии (очаги глиоза). Для алкогольной энцефалопатии характерно поражение подкорковых ганглиев:
В той или иной степени повреждается гиппокамп — структура мозга, ответственная за запоминание. При классической энцефалопатии Вернике — Корсакова в гиппокампе обнаруживаются кровоизлияния и очаги некроза (омертвения) нервной ткани.
Согласно исследованиям на животных, повреждение мозга может вызвать как длительное, так и кратковременное употребление алкоголя.
Классификация и стадии развития алкогольной энцефалопатии
Формы острых и хронических алкогольных энцефалопатий
Выделяют следующие острые и хронические алкогольные энцефалопатии: