нефротический синдром история болезни педиатрия
Нефротический синдром история болезни педиатрия
История болезни: Нефротический синдром
ПАСПОРТНАЯ ЧАСТЬ.
Ф.И.О.: _______
Пол: Женский
Возраст: 9 лет
Профессия : Школа N109 п/д
Место жительства: _________________
Дата поступления 04/05/00 13ч.20мин
Диагноз направившего учреждения: Острый гломерулонефрит.
Клинический диагноз: Нефротический синдром.
Дата курации 15/05/00
ИСТОРИЯ ЖИЗНИ.(ANAMNESIS VITAE)
Девочка от первой беременности, беременность протекала без осложнений, мать регулярно наблюдалась в женской консультации. Роды самостоятельные, на 39-40 неделе, без осложнений. При рождении закричала сразу, к груди приложили сразу после родов, масса 3200, рост 51 см. Из род. дома выписана на 5-ый день. На грудном вскармливании до 1,5 месяцев, в дальнейшем на искусственном.
До года перенесла 2 раза ОРВ.
Аллергических реакций на продукты и лекарственные вещества нет.
Профилактические прививки проводились все по графику в срок.
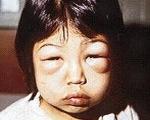
ЖАЛОБЫ при поступлении: На слабость, сухость во рту, отеки лица, ощущение тяжести в поясничной области.
ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ: Девочка больна в течении недели двух недель. На фоне субфибрилярной температуры, появилась отечность век. В анализах мочи от 3.05.00 белок – 15,3 г/л 4.05.00 – 6,2 г/л
Три недели назад перенесла стоматит, фарингит.
04.05.00 была госпитализированна в Московскую детскую городскую клиническую больницу с диагнозом хронический пиелонефрит активная фаза.
СИСТЕМА ОРГАНОВ КРОВООБРАЩЕНИЯ.
Жалоб на боли в области сердца нет.
Осмотр: выпячивания в области сердца нет. Видимой пульсации в области верхушки, эпигастральной пульсации не определяется.
При пальпации верхушечный толчок определяется в V межреберье на по левой среднеключичной линии, не усилен.
Сердечный толчок не определяется. Эпигастральная пульсация, дрожание в области сердца не определяется.
Болезненности при пальпации не выявлено.
Границы относительной тупости сердца.
верхняя II ребро
правая на 0.5 см. выходит за правый край грудины
левая по срединно-ключичной линии
Тоны сердца звучные. Без изменений. Дополнительных тонов не выявлено. Шумов нет.
ЧСС = 82 в минуту. Дыхательная аритмия, экстрасистолы, тоны громкие. Пульс 82 в минуту. Пульс на периферических артериях удовлетворительных характеристик.
АД 105/60 мм рт.ст.
Паталогии со стороны переферических сосудов не выявлено.
ОРГАНЫ ПИЩЕВАРЕНИЯ
В анамнезе гастрит, дуоденит.
Жалобы на боли в эпигастральной области и в правом подреберье, в околопупочной области, диспептические явления нет. Аппетит сохранен. Стул 1раз в сутки, умеренный. Кал кашицеобразный, цвет коричневый. Признаков кровотечения нет. Тошноты, рвоты нет.
Осмотр: Язык обложен беловато-желтым налетом налетом, влажный. Зубы санированы. Десны без признаков кровоточивости. Слизистая зева бледно-розовая. Глотание свободное.
Живот увеличение в объеме (симптом флюктуации).
Перкуссия: Определяется тимпанический перкуторный звук. Наличие свободной или осумкованной жидкости в брюшной полости не выявлено.
При методической глубокой скользящей пальпации по Образцову-Стражеско патологических изменений со стороны органов брюшной полости не выявлено.
Перистальтика выслушивается. Венозные коллатерали отсутствуют.
ПЕЧЕНЬ И ЖЕЛЧНЫЙ ПУЗЫРЬ
Жалобы: нет.
Край печени у края реберной дуги.
При пальпации желчного пузыря отмечаются положительные симптомы: Мерфи, Ортнера.
Селезенка не пальпируется.
Поджелудочная железа – болезненность в точках проекции головки и хвоста.
НЕРВНО-ПСИХИЧЕСКИЙ СТАТУС
Интеллект соответствует возрасту. Патологических знаков нет.
ЭНДОКРИННАЯ СИСТЕМА
Щитовидная железа не пальпируется.
ПЛАН ОБСЛЕДОВАНИЯ
1. Общий анализ крови.
2. Б/Х анализ крови HBs, AG, IG.
3. Коагулограмма
4. Анализ мочи общий, анализ мочи по Нечепаренко, анализ мочи по Земницкому.
5. Бактериурия
6. УЗИ органов брюшной полости и почек.
7. Цитоскопия
8. ЭКГ
9. Контроль Aд и диуреза.
ДАННЫЕ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
Клинический анализ крови
5.05.00 11.05.00 18.05.00
Гемоглобин 157 147 160
Эритроциты 5,2 4,8 5,2
Цв. Показатель 0,9 0,52 0,9
Тромбоциты 312 636
Лейкоциты 16,4 10,8 16,1
Нейтрофилы:
П/я 6 4 2
С/я 72 55 72
Эозинофилы 1 1 1
Лимфоциты 20 36 22
Моноциты 1 4 3
СОЭ 36 37 21
Б\Х КРОВИ 18/05
Общ белок 52 г/л 28 фрак.
Креат. 54 ммоль/л
Мочевина 1,8
Холестерин 9,5
Серонукоид 0,404
Калий 3,9
Натрий 139
Кальций 1,17
Клинический анализ мочи: 16/05
Цвет светло-желтый
Прозрачность неполная
Плотность 1015
Ph кислая – 7,7
Белок 0,045
Лейкоциты 5-6
Глюкоза отсутствует
Цилиндры отсутсвуют
Бактерии много
Анализ мочи по методу Нечипаренко. 10/05
лейкоциты 500
эритроциты отсутствуют
цилиндров 500
Анализ мочи по Земницкому. 5/05
относительная плотность количество мочи
1015 250,0
1002 250,0
1003 150,0
1009 150,0
1010 130,0
1005 120,0
1005 100,0
1010 100,0
Дневной диурез 800 мл.
Ночной диурез 450 мл.
Общий диурез 1250 мл.
Клиренс эндогенного креатинина 12/05
УЗИ органов малого таза: 3/05
Матка 2,0 х 15 х 9 мм.
Маточно- кишечный угол не сформирован
Яичники: левый 18 х 13 мм.
правый 21 х 14 мм.
оба яичника находятся у входа в малый таз.
1. Постельный режим.
2. Диета N7.
3. Глюконат Ca++.
4. Преднизалон 60 мл/м2.
5. Курантил.
6. Гепарин под контролем.
ДНЕВНИК.
15.05 00
АД 100/60 ЧДД 20 ЧСС 89 Пульс 89 t 36.8 Диурез 1200 мл.
Состояние удовлетворительное.
Жалобы на отечность век.
Дыхание везикулярное, хрипов нет.
Сердечные тоны звучные, ритмичные.
Живот мягкий, слегка безболезненный. Печень по краю реберной дуги, край мягкий без болезненный.
режим: постельный
диета N 7
Нефротический синдром
Общая информация
Краткое описание
Код протокола: H-Т-033 «Нефротический синдром»
Для стационаров терапевтического профиля
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
и) медикаменты (препараты золота, пеницилламин и др.).
Диагностика
Инструментальные исследования
При УЗИ: нет специфических диагностических признаков.
При резистентности НС к стероидам, наличии неблагоприятных прогностических признаков (персистирующая артериальная гипертензия, гематурия, снижение концентрационной и фильтрационной функций почек в дебюте) необходимо проведение чрескожной пункционной биопсии почки с последующим морфологическим исследованием (световая, иммунофлюоресцентная и электронная микроскопии) и постановкой клинико-морфологического диагноза.
Наиболее частый морфологический вариант НС у взрослых – мембранозный гломерулонефрит (30-50%), фокально-сегментарный гломерулосклероз, мембранопролиферативный ГН и др. – очень редко бывают чувствительными к гормонам, требуют так называемого «интенсифицированного» курса лечения в виде сочетания гормонов с селективными иммуносупрессорами (циклоспорин, мофетила микофенолат) длительно.
— УЗИ органов брюшной полости.
Лабораторная диагностика
Дифференциальный диагноз
Лечение
— купирование явлений почечной недостаточности (см. протокол ОПН, ХПН).
— диета с ограничением поваренной соли до 5-6 г/сут. и белка животного происхождения до 0.6-0.8 г/кг/сут., №7.
Особая проблема – стероидзависимый нефротический синдром, при котором рецидивы развиваются на фоне снижения дозы преднизолона либо в течение 2-х недель после его отмены.
Существуют протоколы:
— с длительным альтернирующим (1-1,5 года) курсом преднизолона;
— цитостатики – циклофосфан или хлорамбуцил;
— микофенолат мофетил 1500-2000 мг/сут. (селлсепт) или циклоспорин длительно (до 3 лет).
1.4 Пероральные иммуносупрессоры подключаются чаще в виде поддерживающей терапии: циклоспорин (сандиммун неорал) 200-300 мг/с при эффективности – годами, мофетила микофенолат (селлсепт) 1000-2000 мг/с длительно, эндоксан 2 мг/кг/с 4 мес., лейкеран 0,2 мг/кг/с 4 мес.
10. При неблагоприятных вариантах НС с прогрессированием с терминальную ХПН – см. протокол лечения ХПН.
Дальнейшее ведение
Цель – максимально длительное поддержание ремиссии НС, сохранение массы действующих нефронов:
— поддерживающая иммуносупрессия;
— строгое соблюдение диеты при гипертензии, выраженной протеинурии;
— длительный прием ингибиторов АПФ;
— медикаментозная коррекция артериальной гипертензии;
— контроль креатинина крови, концентрационной и фильтрационной функций почек, показателей гомеостаза.
При переходе в терминальную почечную недостаточность:
— программный гемодиализ;
— трансплантация почки.
— отсутствие или купирование осложнений.
Госпитализация
Показания к госпитализации:
— дебют нефротического синдрома;
— для установки диагноза, в т.ч. и морфологического (проведение биопсии);
— при установленном диагнозе – в случае рецидива, для коррекции иммуносуппрессивной терапии или побочных эффектов от проводимой терапии.
Нефротический синдром у детей
Нефротический синдром у детей — это симптомокомплекс, который клинически проявляется отеками и снижением диуреза. Лабораторные признаки патологии — протеинурия, гиперлипидемия, гипоальбуминемия и диспротеинемия. Синдром развивается при первичных гломерулопатиях, аутоиммунных, онкогематологических и сердечно-сосудистых заболеваниях. Для диагностики проводят анализы крови и мочи, биопсию почки, ЭхоКГ и ЭКГ. Лечение включает длительные курсы иммуносупрессорной терапии (глюкокортикоиды, алкилирующие агенты, ингибиторы кальциневрина) в комбинации с нефропротекторными, гипотензивными и мочегонными препаратами.
МКБ-10
Общие сведения
Распространенность нефротического синдрома составляет 12-16 случаев на 100 тыс. детского населения. Ежегодно нефрологи выявляют от 2 до 7 новых случаев заболевания на 100 тысяч пациентов младше 18 лет. Патология не относится к самостоятельным нозологическим единицам, а представляет собой один из синдромов почечных или внепочечных болезней. Актуальность этой проблемы в педиатрической практике обусловлена сложностью терапии и частыми случаями резистентности к лекарствам.
Причины
У детей чаще выявляются первичные формы нефротического синдрома, вызванные поражением клубочкового аппарата почек. В 85% морфологическим субстратом является болезнь минимальных изменений, до 5-7% составляет фокально-сегментарный гломерулосклероз, 4-6% отводится мезангиопролиферативному гломерулонефриту. Вторичный вариант заболевания имеет несколько этиологических факторов:
Патогенез
На начальных этапах нефротического синдрома развивается протеинурия, вызванная повышением проницаемости почечного фильтра для белков. Это обусловлено структурно-функциональными повреждениями компонентов почечного клубочка. Большую роль в этом процессе имеют аутоиммунные механизмы: активированные Т-лимфоциты вырабатывают специфические цитокины, которые повреждают клеточные мембраны и «щелевые» контакты подоцитов.
Повышенная потеря белков с мочой снижает онкотический показатель крови. Как следствие, жидкость по градиенту давления начинает перемещаться из сосудистого русла в ткани. Таким образом формируются массивные нефротические отеки. Их интенсивность зависит от степени белковых потерь и активности компенсаторных механизмов. В 10% случаев отечный синдром развивается вследствие первичной задержки натрия в организме.
Симптомы
Для патологии типично острое начало, связь с перенесенной инфекцией, переохлаждением, вакцинацией или обострением хронической соматической болезни. Сначала ребенок жалуется на общую слабость, недомогание, сонливость и заторможенность. Реже беспокоят головные и абдоминальные боли, тошнота, снижение аппетита. У девочек-подростков бывают нарушения менструального цикла.
Основное проявление нефротического синдрома — отеки. Вначале они возникают на лице (утром) и на голенях (вечером, после длительной ходьбы), а затем постепенно распространяются по всему телу. Первоначально они мягкие, расположены симметрично, кожа над ними теплая и сухая. Параллельно с этим снижается количество суточной мочи. Периферические отеки дополняются полостными — асцитом, гидроперикардом, гидротораксом, что ухудшает состояние ребенка.
Осложнения
Негативные последствия нефротического синдрома вызваны потерей альбуминов, которые в норме выполняют ряд физиологических функций. Потеря иммуноглобулинов ухудшает иммунную защиту организма, что проявляется частыми респираторными инфекциями, рецидивирующими тонзиллитами и синуситами. Снижение количества трансферрина (переносчика железа) приводит к рефрактерной железодефицитной анемии.
Значимым осложнением для детей младшего возраста является потеря витамин-Д-связывающего белка. В результате формируется рахитоподобный синдром, нарушается минерализация и рост костей скелета. В редких случаях развивается повышенная кровоточивость из-за дефицита прокоагулянтов. При стероидорезистентном варианте болезнь в течение 5-10 лет прогрессирует до терминальной ХПН.
Диагностика
При физикальном осмотре детский нефролог обращает внимание на симметричность и расположение отеков, проводит аускультацию сердца и легких, определяет признаки асцита и увеличения печени. Симптомы не дают возможности установить клинический диагноз, поэтому врач назначает полное обследование. Составляющие диагностического комплекса:
Лечение нефротического синдрома у детей
Дети с острым нефротическим синдромом подлежат обязательной госпитализации на 2-3 недели. Двигательная активность при этом не ограничивается и соответствует самочувствию больного. В диете необходимо поддерживать высокий уровень белков, а подросткам с массивными отеками рекомендовано снизить потребление поваренной соли. При выраженных потерях протеинов назначается коррекция гомеостаза коллоидными и кристаллоидными растворами.
Основу патогенетического лечения детей с нефротическим синдромом составляет иммуносупрессивная терапия с применением глюкокортикоидов. Препараты уменьшают образование и поступление в патологический очаг воспалительных клеток, угнетают секрецию медиаторов воспаления, приостанавливают формирование токсических иммунных комплексов. Терапия глюкокортикоидами проводится в 3-х режимах:
При развитии тяжелых побочных эффектов на гормональные препараты или стероидорезистентном варианте заболевания переходят на другие виды иммуносупрессоров. В детской нефрологии наилучший результат показывают ингибиторы кальциневрина, алкилирующие агенты, некоторые моноклональные антитела к лимфоцитам. Они могут вызывать нефротоксичность, поэтому во время лечения врачи контролируют уровень СКФ.
Для устранения массивных отеков проводится терапия петлевыми диуретиками в возрастных дозировках. С целью ликвидации рефрактерных полостных отеков назначаются комбинации петлевых и тиазидных мочегонных. В качестве гипотензивных и нефропротекторных средств у детей лучше всего работают ингибиторы АПФ и блокаторы рецепторов ангиотензина. Коррекцию остеопении производят препаратами витамина Д.
Прогноз и профилактика
У детей с хорошим ответом на стероидную терапию в 95% наблюдается полное выздоровление без снижения функции почек. Менее благоприятный прогноз при стероидорезистентности, поскольку у таких пациентов высокий риск формирования хронической почечной недостаточности. Однако, своевременное применение иммуносупрессоров и нефропротекторов позволяет замедлить патологический процесс.
Первичная профилактика включает рациональное назначение лекарств, раннюю диагностику и терапию аутоиммунных процессов, избегание контактов с нефротоксическими веществами. Вторичная профилактика предполагает курсы гормональной терапии при обострении основной патологии либо в случае интеркуррентного заболевания. Это необходимо для предупреждения рецидивов нефротического синдрома.
Острый гломерулонефрит с нефротическим синдромом, без нарушения функции почек
Жалобы на слабость, утомляемость, боли в спине, отеки, примесь в моче крови. Состояние кожи и видимых слизистых оболочек. Определение содержания креатинина, холестерина, мочевины. Симптомы, диагностика острого гломерулонефрита, лечение и профилактика.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 06.06.2016 |
| Размер файла | 37,7 K |
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Запорожский государственный медицинский университет
КАФЕДРА ФАКУЛЬТЕТСКОЙ ПЕДИАТРИИ С КУРСОМ ГЕНЕТИКИ
ИСТОРИЯ БОЛЕЗНИ
Г.В.Д., 6 лет
Диагноз: Острый гломерулонефрит с нефротическим синдромом, без нарушения функции почек
Руководитель: к.м.н. асс. Жиленко И.А.
Куратор: Валюх И.М. 8-группа,4 мед.
Начало курации: 19.05.2004
Конец курации: 24.05.2004
Запорожье 2004год
ПАСПОРТНЫЕ ДАННЫЕ
1. Фамилия, имя, отчество ребенка: Г.В.Д.
3. Место жительства: г. Запорожье, ул.
4. Поступил в клинику: 15.05.2004
5. Направлен врачом поликлиники
Диагноз при поступлении: Острый гломерулонефрит, нефротический синдром
При поступлении жалобы на слабость, утомляемость, боли в спине, отеки, примесь в моче крови, задержку мочи.
Со слов матери ребенок заболел 14 мая 2004 года (за 2 недели до этого ребенок переболел ангиной, за врачебной помощью не обращались), когда в течении одного дня появилась резко выраженная отечность век, лица, поясницы, голеней. Ребенок был доставлен в 5-ю детскую многопрофильную больницу г. Запорожья в отделение нефрологии где был поставлен диагноз острый гломерулонефрит с нефротическим синдромом. Где была назначена терапия. На момент курации находится в удовлетворительном состоянии.
Роды в срок 40 недель 25.10.1997, беременность протекала с токсикозом и отеками.
Ребенок был выписан из роддома на 8 день.
Заболеваний в период новорожденности не было. Физическое развитие ребенка без особенностей.
Развитие статики и моторики:
Держит голову 2 мес.
Поворачивается на бок 5 мес.
Поворачивается со спины живот 6 мес.
Произносит отдельные слоги 6 мес.
Произносит слова 9 мес.
Говорит фразами 2 года
Запас слов к 1 году около 15
Запас слов к 2-м годам много
Поведение дома активное много играется, проявляет любознательность, в коллектив не ходит.
Сон хороший, ровный. Ночью спит около 10 часов, днем 2 часа.
Находился на естественном вскармливании до 5 мес.
Витамин Д в профилактических целях не получал. Прикорм с 5 мес. К началу заболевания питание регулярное, полноценное.
Перенесенные заболевания ОРВИ и ангины 1-2 раза в год.
На диспансерном учете не стоит.
Контактов с инфекционными больными не было.
В семье 1 ребенок. Материально-бытовые условия удовлетворительные.
Общее состояние ребенка: Состояние удовлетворительное, самочувствие хорошее, положение активное, сознание ясное.
Нервная система: настроение спокойное, сон спокойный, аппетит хороший. В отношении окружающих детей ребенок не замкнут.
Состояние кожи и видимых слизистых оболочек: окраска кожи бледно-розовая, видимые слизистые чисты, влажные, розовые, язык не обложен, зев чистый. Губы розовые, без патологических изменений. Десны крепкие без наложений, не кровоточат. Кожа на ощупь мягкая, теплая, влажная, эластичная, тургор сохранен. Кожа волосистой части головы чистая. Ногтевые пластинки ровные, тонкие, чистые, матовые, овальной формы.
Эндотелиальные пробы: дермографизм красный, появляется через 4 сек., исчезает через 60-80 сек после появления.
Подкожно-жировой слой: развит умеренно, обращает на себя внимание незначительная отечность век, лица, голеней.
Состояние мышечной системы: развита удовлетворительно, мышцы безболезненные, тонус сохранен, сила достаточная, болезненность при пальпации и поколачивании отсутствуют.
Состояние костной системы: форма головы симметрична, большой родничок закрыт, швы черепа закрыты. Форма грудной клетки правильная, кости и суставы при пальпации и постукивании безболезненны. Ограничений движений в суставах нет.
Лимфатическая система: Видимого увеличения затылочных, заушных, подчелюстных, подбородочных, задних и передних шейных, над- и подключичных, торакальных, подмышечных, локтевых, паховых и подколенных лимфатических узлов нет. Передние шейные, подмышечные и паховые узлы при пальпации безболезненные, эластичные, подвижные, размеры до 1 см. Остальные группы узлов не пальпируются.
Антропометрия и индексы:
Дыхание бесшумное, без участия вспомогательной мускулатуры. Грудная клетка при с давлении упругая, податливая. При пальпации целостность ребер не нарушена, поверхность их гладкая. Болезненность при ощупывании ребер, межреберных промежутков и грудных мышц не выявляется. Голосовое дрожание выражено умерено, одинаковое на симметричных участках грудной клетки. При сравнительной перкуссии над всей поверхностью легких определяется ясный легочный звук.
холестерин гломерулонефрит моча кровь
Нижние границы лёгких
Обе половины грудной клетки равномерно участвуют в акте дыхания. Тип дыхания грудной.
Верхушечный толчок локализован в 5 межреберье по сосковой линии, невысокий, умеренной силы, площадью 1 см2, по времени совпадает с пульсом на лучевой артерии. Сердечный толчок не определяется. Симптом «кошачьего мурлыканья» отрицательный. Пульс на лучевой артерии одинаковый на обеих руках и синхронный, умеренного наполнения и напряжения, ритмичный, частота, 88 ударов в минуту.
Границы относительной сердечной тупости:
sinistra
Аускультация: тоны сердца ясные, ритмичные, без патологических шумов.
Желудочно-кишечный тракт: Аппетит повышен. Слизистая оболочка полости рта, зева, миндалин, языка влажная, розовая, блестящая.
При осмотре живота отмечается равномерное участие обеих половин брюшной стенки в акте дыхания. Правая и левая половины живота симметричны, живот округлой формы, реберные дуги не резко очерчены. Видимой перистальтики не отмечается. Пупок втянут. Расширения вен передней брюшной стенки и расхождения прямых мышц живота нет. При поверхностной пальпации живот мягкий, безболезненный. При глубокой пальпации: сигмовидная кишка пальпируется в виде гладкого, умеренно плотного тяжа диаметром равного большому пальцу ребенка; не урчит, вяло и редко перистальтирует, легко смещается при пальпации. Слепая кишка имеет форму гладкого мягкоэластического цилиндра диаметром равного двум поперечным пальцам; безболезненная, умеренно подвижная, урчит при надавливании. Восходящий и нисходящий отдел толстой кишки представляют собой подвижные, умеренно плотные безболезненные цилиндры. Терминальные отделы подвздошной кишки, поперечная ободочная кишка, тонкая кишка, мезентериальные лимфатические узлы, поджелудочная железа, желчный пузырь не пальпируются. Нижний край печени острый, безболезненный, мягкоэластичный, выступает на 1 см. из под края правой реберной дуги.
Стул 2 раза в день.
Мочевыделительная система: При осмотре области поясницы видимых изменений не обнаружено. Почки не пальпируются. Симптом поколачивания отрицательный. Мочеиспускание 6-7 раз в сутки. Моча прозрачная.
Эндокринная система: Нарушения роста, массы тела нет, распределения подкожно-жировой клетчатки не отмечается. Щитовидная железа не увеличена. Половые органы развиты по возрасту, патологических изменений не выявлено.
— жалоб на слабость, утомляемость, боли в спине, отеки, примесь в моче крови, задержку мочи.
можно поставить предварительный диагноз: острый гломерулонефрит с нефротическим синдромом.
1. Общий анализ мочи
2. Проба Зимницкого
4. Анализ мочи по Нечипоренко
5. Общий анализ крови
6. Гематокритный показатель
7. Определение содержания креатинина, холестерина, мочевины, общего белка и белковых фракций, коагулограммы (время свертывания венозной крови, время рекальцификации, количество тромбоцитов, уровень фибриногена, протромбина, фибринолитическую активность)
8. Печеночные пробы (билирубин, тимоловая проба, АлАТ, АсАТ)
9. Определение тира комплемента и антистрептококовых антител в сыроватке крови
13. Кровь на LE-клетки
До 7 гиалинов в п/з
Анализ мочи по Зимницкому:
Заключение: без нарушений
Общий анализ крови
Общий анализ крови
Заключение: по общим анализам крови прослеживаются признаки воспалительной реакции в организме.
Анализ крови (17.05.04)
Анализ крови (18.05.04)
Проба Реберга (18.05.04)
Заключение: патологических изменений нет, функция почек сохранена.
В отличие от гломерулонефрита с изолированным мочевым синдромом у больного наблюдается отечность и выраженные изменения в моче (протеинурия, цилиндроурия), а острый гломерулонефрит с нефритическим синдромом проявляется преимущественно умеренными отеками, гипертензией, выраженной гематурией, снижением клубочковой фильтрации. Проанализировав анамнестические данные можно исключить и хронический гломерулонефрит, так как ранее не было ни каких заболеваний мочевыделительной системы.
Также следуют дифференцировать острый гломерулонефрит с нефротическим синдромом от первичного нефротического синдрома (липоидный нефроз), который также проявляется выраженными отеками, и при котором может развиваться анасарка, гидроторакс, отек половых органов, больные очень бледные, характерна гипотрофия, увеличивается в размерах печень, гематурия не характерна, СОЭ резко увеличен, чего не наблюдается в нашем случае.
На основании проведенной дифференциальной диагностики и анализа анамнестических данных, по лабораторным данным: протеинурия, цилиндроурия, микрогематурия, можно поставить диагноз: острый гломерулонефрит с нефротическим синдромом.
Общее состояние средней тяжести. Жалобы на отечность лица. Кожные покровы и видимые слизистые обычной окраски, чистые. Объективно наблюдается отечность век и лица и голеней.
Физиологические отправления в норме.
Состояние ребенка удовлетворительное. Жалоб не предъявляет. Кожные покровы и видимые слизистые обычной окраски, чистые. Объективно наблюдается незначительная отечность век и лица
Физиологические отправления в норме.
Общее состояние ребенка удовлетворительное. Жалоб не предъявляет. Кожные покровы и видимые слизистые обычной окраски, чистые. Объективно наблюдается малозаметная отечность век и лица.
Физиологические отправления в норме.
лечение и профилактика ДАННОГО ЗАБОЛЕВАНИЯ
Терапию больных острым гломерулонефритом осуществляют в стационаре, она должна быть крайне щадящей. Помимо режима, диеты, противовоспалительной, в том числе антибактериальной терапии, базисная терапия может включать диуретики, средства, направленные на улучшение почечного кровотока, ликвидацию или ограничение внутрисосудистого тромбообразования в почках.
Диета. Наиболее принципиальным в диете при ОСГН является ограничение соли и воды. Соль ограничивают строго.
Назначают стол № 3, в начинаю с 3с и заканчивают 3а, не менее месяца, а затем переводят на слот №5а и соблюдать его в течении 5 лет.
Витаминотерапия. Внутрь назначают в обычных терапевтических дозах витамины В1,В2,С, рутин, Показаны курсы витаминов В6, А, Е.
Антибиотикотерапию назначают при поступлении в стационар всем больным ОСГН. Антибиотик (полусинтетические пенициллины, макролиды) назначают в среднетерапевтических дозах на 8-10 дней. При наличии хронических очагов инфекции, интеркуррентных заболеваний также целесообразнее использовать цикловое назначение антибиотиков (3-4 цикла). Не следует прибегать к нефротоксичных антибиотикам (аминогликозиды, метицилин, тетрациклин, цефазолин и др.).
Санацию очагов хронической инфекции (кариес зубов, хронический тонзиллит, аденоидит) проводят в обязательном порядке, но консервативно.
К патогенетической терапии относят мероприятия по улучшению почечного кровотока: режим, электрофорез с 1% никотиновой кислотой или гепарином и внутривенные вливания эуфилина либо теофиллина, трентала. Это лечение дает диуретический и антиагрегантный эффект. Сочетание электрофореза с никотиновой кислотой и препаратов ксантинового ряда показано при выраженных олигурии и отечном синдроме.
1. дозу 1,5 мл/кг массы тела или 40 мг/м2 давать во время завтрака каждые 48 ч 6 нед и далее в течении 2 нед постепенно снижать её;
2. полную дозу (2 мг/кг) снижать постепенно по 1 таблетке (то есть 5 мг) в неделю до дозы 0,5 мг/кг, которую и давать ежедневно до 4-5 мес, после чего постепенно отменить.
Первоначальный курс гормонотерапии должен быть не менее 3 мес и не более 6 мес. Именно такой режим обеспечивает наименьший процент рецидивов.
Длительное применение глюкокортикоидов может привести к развитию ряда побочных явлений и осложнений: усилению процессов глюконеогенеза, что вызывает гипергликемию, ожирение, стероидный диабет, катаболизм белков; задержке в организме натрия и значительным потеря калия, кальция; нарушения функции пищеварительной системы, сердечно-сосудистой системы, ЦНС; поражениям кожи, системы крови; особенно часто развивается вторичный синдром Иценко-Кушинга.
В связи с этим глюкортикоиды следует сочетать с препаратами калия (10% раствор внутрь по 1 десертной или столовой ложке 3-4 раза в день) и кальция, проводить лечение под контролем.
Rp.: Tab. Erythromycini enterosolubiles 0,25
S.: по 1 таблетке 2 раза в день
S.: вводить в/в 1 раз в сутки в 8 ч
Rp.: Tab. Тriampuri соmpositum 0,025
S.: принимать по 1 капсуле в сутки в 10 ч
Rp.: Tab. Spironolactoni 0,05
S.: принимать по 1 таб в сутки в 16 ч
S.: вводить в/в в 8 ч утра
S.: вводить в/в в 13 ч дня
Rp.: Каlii асеtatis 30,0
М.D.S. По 1 столовой ложке 4 раз в день
Лечение требует регулярной корректировки.
Прогноз для выздоровления и для жизни обычно благоприятен, обострения и повторные случаи острого гломерулонефрита не типичны, но могут быть.
Г.В.Д., 6 лет, поступил 15.05.04 с диагнозом острый гломерулонефрит. В приемном отделении поставлен диагноз острый гломерулонефрит с нефротическим синдромом установлен на основании анамнеза, клинической картины и лабораторных исследований. Заболевание типичное, протекало в форме нефротического синдрома.
Начало течения с выраженными отеками. Протекало без осложнений. Назначенное лечение диуретиками и глюкортикоидами эффективно. Больному требуется еще находится в стационаре.
Список использованной литературы
3. Майданник “Педиатрия” К-2001
4. Конспект лекций по факультетской педиатрии.
Размещено на Allbest.ur
Подобные документы
Отеки ног и области лица особенно по утрам, боли в пояснично-кресцовой области, приступы удушья, сердцебиение, головные боли, слабость. Нефротический синдром в анализе мочи. Периодическое повышение артериального давления. Синдром нарушения ритма.
история болезни [27,8 K], добавлен 10.05.2012
Развитие гломерулонефрита, первые симптомы заболевания и основные симптомы — протеинурия, отеки, артериальная гипертензия. Иммуноаллергическая теория патогенеза гломерулонефрита. Два варианта течения острого гломерулонефрита, почечно-каменная болезнь.
реферат [334,7 K], добавлен 11.09.2010
Вовлечение в патологический процесс сердечно-сосудистой, эндокринной систем и опорно-двигательного аппарата. Характер симптомов о прогрессирующем течении заболевания, предварительный диагноз и его обоснование. План дополнительных методов исследования.
история болезни [21,8 K], добавлен 11.03.2009
Возникновение у ребенка головной боли, локализующейся преимущественно в затылочной области. Изменение цвета мочи на красный. Общее состояние средней степени тяжести, сознание ясное. Топографическая перкуссия легких. Пальпация органов брюшной полости.
история болезни [27,4 K], добавлен 09.06.2019
Этиология и патогенез хронического и острого гломерулонефрита. Классификация, симптомы и клиническая картина заболевания. Процесс течения и возможные осложнения гломерулонефрита. Методика диагностики, лечения и сестринский процесс при гломерулонефрите.
реферат [27,1 K], добавлен 28.04.2011
Жалобы на постоянные острые боли в правой подвздошной области, тошноту, общую слабость. Перитонит неясной этиологии. Локализация болей, симптомы раздражения брюшины. Экстренное оперативное лечение острого аппендицита. Прогноз для жизни больного.
история болезни [32,3 K], добавлен 20.10.2013
презентация [1,3 M], добавлен 30.09.2013