параорбитальная гематома история болезни
Параорбитальная гематома история болезни
Кровоизлияние в орбиту часто возникает в результате её травмы и редко требует какого-либо специального лечения. Спонтанное кровоизлияние в орбиту наблюдают редко. В этом случае необходимо обследование орбиты с целью обнаружения источника кровотечения. Редко возникает необходимость дренирования области орбитального кровотечения.
Эпидемиология и этиология кровоизлияния в орбиту:
• Возраст: любой.
• Пол: у мужчин наблюдают чаще в связи с более частыми травмами.
• Этиология: травма или сосудистое образование орбиты (например, лимфангиома или сосудистая мальформация).
Анамнез кровоизлияния. В анамнезе часто присутствует указание на травму. При сосудистых мальформациях внезапно возникает боль в орбите, давление, экзофтальм и иногда экхимоз.
Внешний вид кровоизлияния в орбиту. В зависимости от тяжести кровоизлияния обнаруживают экзофтальм и другие симптомы. Если причиной кровоизлияния послужила травма, то возможно наличие других повреждений орбиты и глазного яблока. Небольшое кровоизлияние может манифестировать только экзофтальмом, а обширное — привести к полной потере зрения (вплоть до отсутствия светоощущения), развитию тяжёлого экзофтальма, обнажения роговицы, неподвижности глазного яблока, увеличению внутриглазного давления и невозможности закрыть глаз вследствие выраженного экзофтальма.
Визуализация кровоизлияния в орбиту:
• КТ: отдельное или инфильтрирующее образование.
• МРТ: острое кровоизлияние, гипоинтенсивное в Т1-режиме и гиперинтенсивное в Т2-режиме. Если оно произошло более семи дней назад, то кровь становится гиперинтенсивной в Т1-режиме и имеет различную интенсивность в Т2-режиме.
Особые случаи. При спонтанном кровоизлиянии следует провести обследование орбиты с целью обнаружения сосудистой мальформации. Если после острого кровоизлияния при визуализации ничего не обнаружено, то последующее проведение МРТ с гадолинием может помочь определить его источник.
Дифференциальная диагностика кровоизлияния в орбиту. При спонтанном (не травматическом) кровоизлиянии:
• лимфангиома;
• венозная мальформация и варикоз;
• артериовенозная мальформация.
Лечение кровоизлияния в орбиту. При отсутствии снижения остроты зрения проводят наблюдение. При небольшом её снижении требуется наблюдение и внутривенное введение глюкокортикоидов и ацетазоламида. Возможно выполнение латеральной кантотомии. При более выраженном снижении остроты зрения показано немедленное проведение кантолиза и внутривенное введение высоких доз глюкокортикоидов. Для уточнения локализации кровоизлияния используют различные методы визуализации орбиты. Обычно происходит кровоизлияние в орбитальные ткани, поэтому дренирование или декомпрессия редко приносят результат.
Исключением может быть лишь локализованное кровоизлияние (например, при лимфангиоме).
Прогноз. При тяжёлом кровоизлиянии существует риск необратимой потери зрения. Более лёгкие кровоизлияния разрешаются без последствий.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Травма глаз и глазницы. Ушиб глазного яблока и тканей глазницы III-IV степени
Общая информация
Краткое описание
Травма глаз и глазницы ‒ повреждение структур глазного яблока и глазницы, вызванное различными повреждающими факторами в результате воздействия внешних механических, физических, химических и других факторов: контузия, проникающие ранения глаза, сочетанные и комбинированные травмы [1].
Рандомизированные исследования с низким уровнем ложнопозитивных и ложнонегативных ошибок.
| Степень | Градация |
| А | Доказательство I уровня или устойчивые многочисленные данные II, III или IV уровня доказательности |
| B | Доказательства II, III или IV уровня, считающиеся в целом устойчивыми данными |
| C | Доказательства II, III, IV уровня, но данные в целом неустойчивые |
| D | Слабые или несистематические эмпирические доказательства. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
По механизму образования контузии: прямые/непрямые.
V При прямых контузиях происходит непосредственное воздействие тупого повреждающего предмета на глаз и его придатки. При непрямых контузиях повреждающий агент не касается глаза, а воздействует на окружающие его кости черепа или лица либо на более отдалѐнные области. В большинстве случаев при этом сохранена целостность наружных покровов и фиброзной капсулы глаза, повреждены внутренние оболочки и среды. При тупых травмах, наносимых с большой силой, возможны также контузионные рвано-ушибленные раны век, разрывы конъюнктивы и склеры, надрывы роговицы.
Классификация и диагностика переломов орбиты:
Ушиб головного мозга тяжелой степени. Вдавленный перелом правой височной, теменной костей
Жалобы больного с закрытой черепно-мозговой травмой при поступлении в клинику. Результаты обследований пациента, МРТ и компьютерной томографии головного мозга. Ушиб головного мозга с образованием внутричерепной гематомы в височно-теменной области.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 03.12.2013 |
| Размер файла | 45,9 K |
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
ГБОУ ВПО Минздравсоцразвития Российской Федерации
Владивостокский Государственный Медицинский Университет
Кафедра неврологии, нейрохирургии
Больной: Ф. Н.А., 28 лет
Основной диагноз: ЗЧМТ. Ушиб головного мозга тяжелой степени. Вдавленный перелом правой височной, теменной костей
Сопутствующие заболевания: не выявлено
Осложнения: не выявлено
1. ФИО больного: Ф. Н.А.
2. Возраст: 28 лет. (дата рождения)
3. Национальность: русский
4. Семейное положение: женат
5. Образование: среднее
6. Профессия: водитель
7. Домашний адрес: г. П-ск
8. Дата поступления: 13.04.2012, 11.30.
Жалобы больного при поступлении в клинику:
Основные на: головную боль, бессонницу; боли в правой височной области, возникающие при надавливании на эту область и при движении нижней челюсти, проходящие в покое. Затруднение при глотании, снижение чувствительности правой половины лица.
Дополнительные на: общую слабость.
История настоящего заболевания:
Anamnesis morbi. 1.04.12 в городе П-ск больной получил бытовую травму височной области головы (удар балкой). Сознание при этом не терял. Через несколько часов у него возникла многократная рвота, головокружение. Пытался лечиться дома, но состояние не облегчилось, названия использованных препаратов не помнит. 3.04.12 обратился в ГБ г. П-ска в связи с тем, что не мог разговаривать и был госпитализирован. Больному была проведена краниография, на которой был обнаружен перелом височной кости. Через четыре дня рвота прошла. Больной пробыл в стационаре до 13.04.12 и был переведен в ВКГБ №2 в первое нейрохирургическое отделение для дальнейшего обследования и хирургического лечения.
Перенесенные заболевания: простудными заболеваниями болеет редко (2-3 раза в год).
Семейный анамнез: наследственных заболеваний в семье нет.
Привычки и интоксикации: курить начал в детстве, выкуривал от 5 до 15 сигарет в день; бросил 2 года назад. Спиртными напитками не злоупотребляет.
Эпидемиологический анамнез: с инфекционными больными не контактировал; за последние 2 месяца из Приморского края не выезжал; укусов насекомых, грызунов, больных животных не было.
Аллергологический анамнез: аллергических реакций не выявлено.
Инфекционный анамнез: туберкулёзом, венерическими заболеваниями, инфекционным гепатитом не болел. В 1990 г. болел дизентерией.
Медицинские манипуляции, имеющие риск инфицирования ВИЧ, вирусным гепатитом в течение последнего года отрицает. Гемотрансфузий не было.
Схема объективного обследования (Status praesens):
Кожные покровы бледно-розовые. Тургор кожи сохранен, влажность обычная. Рубцов нет. Слизистые оболочки губ и полости рта бледно-розового цвета.
Лимфатические узлы (затылочные, шейные, околоушные, над- и подключичные, локтевые, подмышечные, паховые, подколенные) не прощупываются, подчелюстные лимфоузлы прощупываются (размер до 1 см), мягкие, подвижные, безболезненные, между собой и с окружающими тканями не спаяны.
Мышечная система хорошо развита, пропорционально; тонус мышц снижен. Дрожания мышц и тремор не наблюдаются.
Объем активных и пассивных движений в суставах сохранен. Припухлости в области суставов не наблюдается. При исследовании костей конечностей и грудной клетки патологических изменений не выявлено. Пальпаторно обнаружена деформация височной и теменной костей справа.
Губы бледно-розового цвета; влажность нормальная. Форма шеи пропорциональна длине туловища. Щитовидная железа не увеличена.
Осмотр грудной клетки. Статический осмотр: нормостеническая форма грудной клетки, эпигастральный угол-90 градусов; патологических искривлений позвоночника, асимметрии грудной клетки нет; лопатки плотно прилежат к грудной клетке.
Динамический осмотр: обе половины грудной клетки одинаково участвуют в акте дыхания. Тип дыхания смешанный, с преобладанием брюшного. Дыхание ритмичное, обычной глубины. ЧД=19 в минуту.
Пальпация грудной клетки. Болезненность не определяется. Грудная клетка эластичная. Межреберные промежутки 2 см. Голосовое дрожание в симметричных участках грудной клетки проводится с одинаковой силой, равномерно. Пальпаторное восприятие шума трения плевры не обнаружено. Окружность грудной клетки в покое-84 см, на вдохе-88 см, на выдохе-79см.
Перкуссия легких. Во всех симметрично расположенных областях грудной клетки, над всей лёгочной поверхностью определяется ясный лёгочный звук. Нижние границы лёгких по всем топографическим линиям в норме
Аускультация лёгких. Над всей поверхностью лёгких выслушивается нормальное везикулярное дыхание. Побочные дыхательные шумы (хрипы, крепитация, шум трения плевры) отсутствуют. Бронхофония в симметричных участках грудной клетки проводится с одинаковой силой, равномерно.
Осмотр области сердца. Область сердца визуально не изменена; верхушечный толчок визуально не определяется; сердечный толчок и сердечный горб при осмотре не определяется; патологических пульсаций нет.
Пальпация области сердца. Верхушечный толчок пальпируется в V межреберье на 1,5 см кнутриружи от срединно-ключичной линии слева, площадью 2 см 2, нормальной силы, средней амплитуды. Сердечный толчок отсутствует. Симптом «кошачьего мурлыканья» в области верхушки и основания сердца не определяется.
Границы относительной тупости.
Контуры сердечно-сосудистого пучка.
Ширина сосудистого пучка, определяемая во II межреберье = 5,5 см.
Границы абсолютной тупости сердца.
Правая граница проходит по левому краю грудины.
Ритм сердца правильный. ЧСС = 76 ударов в минуту.
Тоны ритмичные, сильно приглушены, шумы и патологические ритмы не выслушиваются. Шум трения перикарда отсутствует.
Исследование магистральных сосудов крупного и среднего калибра. При осмотре и пальпации аорты ее пульсация не определяется. Визуально на переднебоковой области шеи патологическая пульсация сонных артерий («пляска каротид»), набухание и видимая пульсация шейных вен отсутствуют. При пальпации бедренной и подколенной артерий, артерии тыла стопы, задней большеберцовой артерии обнаруживается их пульсация с обеих сторон.
Осмотр области живота. Живот увеличен за счет подкожно-жировой клетчатки; симметричен, участвует в акте дыхания.
Аускультация живота. Выслушивается звук активной перистальтики кишечника. Шум трения брюшины не определяется.
Осмотр области печени. Увеличение живота не обнаруживается. Расширенная венозная сеть на передней брюшной стенке, кровоизлияния, петехии отсутствуют. Выпячивания правого подреберья и подложечной области не наблюдаются.
Пальпация печени по методу Образцова-Стражеско
Нижний край печени не пальпируется.
Границы печени по Курлову.
Третий или косой размер печени расположен между 3 и 5 точками (5-ая точка соответствует нижней границе печени по левой рёберной дуге) = 8 см.
При осмотре области проекции желчного пузыря на правое подреберье выпячиваний или фиксаций этой области в фазе вдоха не отмечается. Методом поверхностной пальпации передней стенки живота определяется болезненность. Методом глубокой пальпации желчный пузырь не прощупывается.
При осмотре левого подреберья в области проекции селезёнки на левую боковую поверхность и левое подреберье выбуханий не обнаружено.
Длинник селёзенки (отрезок, соединяющий 1-ю и 2-ю точки) = 7 см.
Поперечник селезёнки (отрезок, соединяющий 3-ю и 4-ю точки) = 5 см.
При пальпации селезёнка не пальпируется.
Визуально в поясничной области патологических изменений (выбуханий и гиперемии) не выявлено. Почки и проекции мочеточников не пальпируются, болевые точки не определяются. Болезненности при поколачивании поясничной области справа и слева нет. Мочеиспускание свободное, безболезненное.
Щитовидная железа не пальпируется. Изменений головы и конечностей (как при акромегалии), гигантизма не наблюдается. Ожирение по мужскому типу (отложения жира на животе); стрии отсутствуют.
Органы чувств: нарушение зрения не наблюдаются, реакция зрачков на свет содружественная, экзофтальм не наблюдается; нарушения вкуса, слуха, обоняния, отсутствуют.
Общее состояние пациента: средней тяжести; сознание ясное; в месте, времени и себе пациент ориентируется хорошо. Адекватность поведения, а так же сохранение критики к своему состоянию и окружающей обстановке сохранены. По ночам беспокоит бессонница.
Общемозговые симптомы: периодически возникает головная боль давящего характера в лобной и височной областях. Возникает головокружение при смене положения тела (из горизонтального вертикальное). Тошноты и рвоты нет.
Менингеальные симптомы: ригидность мышц затылка 1 палец, симптомы Кернига, Брудзинского (верхний, средний, нижний), скуловой симптом Бехтерева отсутствуют.
Исследование высших корковых функций: нарушений речи, алексии, аграфии, акалькулии нет. Нарушения праксиса и гнозиса не определяются. Память, мышление и интеллект сохранены.
Двигательная система. Мышечных атрофий и костные деформаций отсутствуют. Фибриллярные и фасцикулярные подергивания не выявлены. Активные и пассивные движения производятся в полном объеме, без ограничений. Произвольная скорость движений не нарушена, при необходимости пациентка может двигаться плавно или резко. Феномена «Зубчатого колеса» нет.
Объем активных движений в конечностях не ограничен. Проба Барре (верхняя и нижняя), пронационный феномен, симптом ротированной стопы (боголепова) отрицательные.
Сухожильные и периостальные рефлексы:
Патологические рефлексы с рук (Бехтерева, Россолимо,Гофмана) и с ног (Оппенгеймера, Гордона, Шеффера, Бабинского, Бехтерева, Гофмана, Жуковского, Россолимо, Пусепа, Гиршберга) отсутствуют.
Система координации. Пациент способен стоять в позе Ромберга, не отклоняясь в стороны. Коордионация движений при пальце-носовой и пяточно-коленной пробах в норме. Гиперметрия, интенционный тремор, адиадохокинез, асинергии отсутствуют.
Наличия астазии-абазирестезии не выявлено. Неуклюжесть и неловкость движений отсутствуют, движения координированные, четкие. Атаксий (сенситивной, мозжечковой, вестибулярной, лобной) нет. Походка обычная, без нарушений. Расстройств речи не выявлено.
Чувствительность. Болевых ощущений в болевых точках (Вале, Гара), а так же болезненности нервных стволов нет. Симптомы «натяжения»: Лассега, Сикара, Турина, Вассермана, Мацкевича, Нери отсутствуют. Симптом Джерина отрицательный. Расстройств поверхностной и глубокой чувствительности не выявлено. Сложные виды чувствительности (стереогноз, пространственная, кинестетическая, чувство локализации) не изменены.
Тазовые органы. Задержка, недержание мочи и кала не отмечаются. Императивные позывы к мочеиспусканию отсутствуют.
Вазомоторные, секреторные и трофические функции. Трофические расстройства кожи отсутствуют. Кожные высыпания, дерматозы не выявлены. Лейкоплакии, акроцианоза нет. Пульсация артерий тыльной поверхности стопы и задней большеберцовой артерии сильная, хорошего наполнения. Пролежни на крестце и стопах не обнаружены. Локальный гипертрихоз отсутствует. Потоотделение, салоотделение не нарушено. Пиломоторная реакция положительная (наблюдается пилоэрекция). Глазо-сердечный рефлекс Ашмера-Данини положительный (падение АД через 7 секунд). Ортостатическая и клиностатическая пробы: после изменения положения тела со стоячего на лежачее пульс снизился на 11 ударов в минуту, вегетативно-симпатическое взаимодействие не нарушено.
Топический диагноз и рисунок очага поражения:
Левосторонний центральный гемипарез. Центральный парез 5, 7, 12 пар ЧМН справа.
ЗЧМТ: Ушиб головного мозга тяжелой степени. Перелом височной и теменной костей справа.
План обследования больного:
1. Клинический анализ крови.
2. Общий анализ мочи.
3. Кал на яйца гельминтов.
4. Иммунологические анализы крови:
· Анализ крови на ВИЧ
· Анализ крови на RW
5. Биохимический анализ крови:
· печеночные ферменты (АЛТ, АСТ)
· электролиты крови (P, Na,Ca,K)
· КФК, КФК МВ, ЛДГ, ЛДГ 1
6. Исследование САСС.
8. МРТ головного мозга.
9. КТ головного мозга.
Данные лабораторных и дополнительных методов обследования:
Гематома глаза лечение
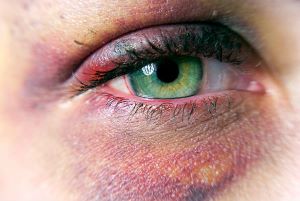
Зрение – самое важное из всех пяти чувств, а глаз – чрезвычайно сложный и драгоценный орган, здоровье которого необходимо беречь, так как офтальмологические заболевания гораздо проще профилактировать, чем лечить. Если пациент замечает у себя какие-либо симптомы ухудшения или изменения зрения, или, например, возникла гематома глаза лечение должно оказываться незамедлительно, и в специализированном офтальмологическом центре. Специалисты Международного центра охраны здоровья Игоря Медведева уже более 20 лет успешно справляются с любой офтальмологической патологией, а комфортная атмосфера и дружелюбие персонала любого уровня ускоряют выздоровление.
Гематома глаза
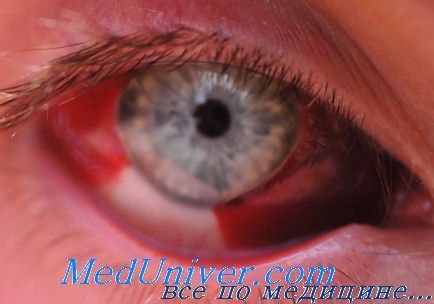
Кровоизлияние в конъюнктиву выглядит устрашающе, но обычно являются следствием слабости и разрыва сосудов, реже – признаком инородных тел и ранений.
В любом случае, при гематоме глаза необходимо обратиться к врачу, так как даже при такой серьезной патологии, как перелом основания черепа, всегда есть светлый промежуток, когда пациент чувствует себя хорошо, и нет никаких симптомов, кроме синяка.
Специалист при наличии такого симптома, как гематома глаза, проверяет рефлексы, ширину зрачков, их симметричность, реакцию на свет, при необходимости проводит рентген черепа в прямой и боковой проекции, рентген глазницы и пазух носа.
Гематома глаза лечение
Если причиной стала травма или другое воздействие с сотрясением головного мозга и переломом его основания, пациент госпитализируется в травматологическое или неврологическое отделение для лечения основного заболевания. Обычно оно заключается в постельном мили полупостельном режиме, обезболивающих и снимающих отек препаратах (диуретики), антигипоксантах и нейропротекторах. Неосложненный перелом основания черепа срастается быстро и самостоятельно, в очень редких случаях пациенту нужна реанимация, помощь нейрохирурга и наблюдение в палате интенсивной терапии, обычно это происходит при сочетании с эпидуральной гематомой, которая сдавливает головной мозг.
В случаях, когда гематома глаза является самостоятельным и единственным симптомом, врач назначает пациенту холод в первые сутки на синяк, сухое тепло для ускорения рассасывания – потом. Хороший эффект оказывают мази и гели с гепарином. Обычно гематома под глазом лечение требует консервативное и рассасывается на 10-14 дней, проходя стадии от багровой до желтой, связанные с распадом гемоглобина.
В общем и целом, гематома глаза – рутинное состояние активных и агрессивных пациентов, любящих применять физическую силу и выяснять с помощью нее отношения. Но! Всегда при данном состоянии следует обратиться к врачу для исключения сотрясения головного мозга и перелома его костей, ведь это чревато осложнениями, а проявляется не сразу. В медицинском центре И.Медведева диагностика проводится за сутки, мы работает профессионально и оперативно 363 дня в году.
Параорбитальная гематома история болезни
От правильного описания телесных повреждений врачами-клиницистами зависит объективизация диагноза, решение вопросов об орудии, механизме и давности травмы. Экспертиза проводится в соответствии с Правилами судебно-медицинской экспертизы характера и тяжести телесных повреждений в Республике Беларусь.
Судебно-медицинская экспертиза характера и степени тяжести телесных повреждений решает следующие вопросы:
1) определяет вид повреждения (ссадина, кровоподтек, рана и др.), его локализацию и особенности;
2) устанавливает давность причинения повреждения и возможность причинения в срок, указанный в материалах дела;
3) определяет свойства травмирующего предмета;
4) устанавливает механизм возникновения повреждений;
5) определяет тяжесть телесного повреждения.
Ссадина — нарушение целостности эпидермиса. Судебно-медицинское значение ссадин состоит в том, что они указывают на место приложения травмирующей силы, направление ее воздействия, давность и механизм образования.
Кровоподтек — кровоизлияние в кожу и глубжележащие ткани. Судебно-медицинское значение кровоподтеков состоит в том, что они указывают на место приложения травмирующей силы, направление ее воздействия, давность и механизм образования, а также могут отображать форму предмета, которым они причинены.
Рана — нарушение целости кожи и глубжележащих тканей. Судебно-медицинское значение ран состоит в том, что они указывают на место приложения травмирующей силы, направление ее воздействия, давность и механизм образования, а также в них могут отобразиться некоторые особенности предмета, их причинившего.
Достаточное описание ран врачами лечебных учреждений для решения экспертных вопросов имеет особое значение.
Как правило, подэкспертные обращаются за медпомощью до прохождения судебно-медицинской экспертизы. Если того требует состояние пациента, врачами проводится хирургическая обработка раны (иссекаются мягкие ткани, накладываются хирургические швы и т. д.), и эксперт уже без содержащихся в медицинских документах сведений не может дать оценку телесным повреждениям.
При локализации всех повреждений рекомендуется придерживаться основных анатомических ориентиров и условных топографических осей линий. Описывая повреждения на конечности, следует указывать ее поверхность (передняя, задняя, наружная, внутренняя, передне-наружная и т. д.) и уровень расположения (условно разбив конечность на трети — верхнюю, среднюю и нижнюю). На грудной клетке для уточнения локализации обнаруженного повреждения необходимо придерживаться указания, в проекции какого ребра и по какой условной топографической линии (средне-ключичной, паравертебральной, передне-подмышечной, средне-подмышечной, задне-подмышечной, лопаточной, околопозвоночной) оно расположено.
Схема описания ссадины и кровоподтека
Цвет кровоподтека меняет свою окраску с течением времени последовательно от красно-багрового, синего, фиолетового, бурого, зеленоватого до желтого.
Также описываются особенности состояния окружающих мягких тканей, если таковые имеются (припухлость, гиперемированы, с наложением крови, почвы и т. д.).