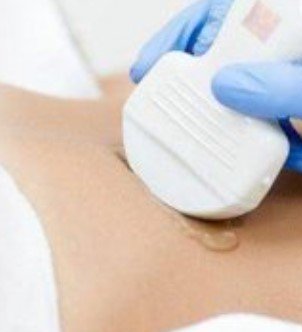
Уколы в живот при коронавирусе
В связи с рядом интервью, в которых звездные гости рассказывают о том, как переболели коронавирусной инфекцией и какое лечение им проводилось, у населения стало появляться все больше вопросов. Например, о том, почему больным делают уколы в живот при коронавирусе и что за лекарственные препараты при этом используются. Речь идет о подкожных инъекциях для разжижения крови. Зачем это необходимо, рассмотрено далее в статье.
Изменения со стороны свертывающей системы крови при КОВИД-19
У здорового человека свертывающая и противосвертывающая системы крови находятся в оптимальном балансе между собой. При этом ток крови по сосудам в норме, не образуются тромбы, препятствующие кровообращению, но и нет кровотечений, опасных для жизни человека. При патологических процессах в организме данное равновесие нарушается в ту или иную сторону, что наблюдается и в случае тяжелой формы коронавирусной инфекции.
У пациентов с COVID-19 наблюдается высокий риск развития тромбозов, который может происходить на любом из уровней:
Факторы, принимающие участие в развитии патологических состояний, описаны в таблице.
Происходит повреждение сосудистой стенки, активируется процесс формирования тромбов и лейкоцитоз
Растет показатель фибриногена и тромбоцитарных клеток, повышается количество антифосфолипидных антител
Изменения со стороны свертывающей системы крови наблюдаются на системном и местном уровне. В легочной ткани происходит поражение стенок сосудов, в результате чего активируется воспалительный процесс и тромбообразование. На системном уровне растет показатель Д-димера, протромбиновое время, АЧТВ, временно увеличивается количество фибриногена, что смещается снижением его показателей в дальнейшем.
Данные статистики по всему миру говорят, что КОВИД-19 способствует активации сопутствующих патологий, особенно со стороны сердца и сосудов. Наиболее частыми проявлениями у больных становятся:
Об антикоагулянтах при коронавирусе
Антикоагулянтами называются препараты, направленные на подавление активности свертывающей системы крови. Существуют две подгруппы лекарственных средств: прямые, влияющие на активность тромбина путем дезактивации протромбина, и непрямые, воздействующие на ферменты, которые отвечают за свертываемость крови и синтезируются непосредственно в печени.
Прием прямых антикоагулянтов требует постоянного контроля специалистов, поскольку существует риск развития внутренних кровотечений. Во время терапии регулярно проверяются показатели коагулограммы. Лекарства обладают высокой биодоступностью. Названия представителей: Гепарин, Клексан, Фраксипарин, Гирудин и др.
Непрямые антикоагулянты обладают более продолжительным действием, принимаются внутрь в виде таблеток. Используются не только для лечения, но и для профилактики тромбообразования. При резкой отмене препаратов наблюдается резкое повышение показателей тромбина, поэтому важно соблюдать специальную схему отмены, которая контролируется специалистами. Названия представителей: Варфарин, Неодикумарин, Синкумар и др.
Непосредственно при КОВИД-19 пациентам вводят гепарины прямого действия, поскольку терапевтический результат требуется в короткие сроки. В условиях стационарного лечения предпочтение отдается низкомолекулярным гепаринам, реже обычному нефракционированному гепарину. Для домашней терапии выбирают таблетированную форму, например, Ксарелто (Ривароксабан), Эликвис (Апиксабан).
Уколы гепарина в живот
Гепарин – самый распространенный на современном этапе антикоагулянт прямого действия. Лекарства на его основе не менее популярны. Действует препарат, как и его эндогенный аналог: активирует антитромбин III и липопротеинлипазу. Препарат увеличивает почечный кровоток, повышает сопротивление мозговых сосудов, способен уменьшить уровень холестерина в крови. Связывает адреналин, угнетает/усиливает активность ряда гормонов.
Эффект развивается быстро, но действует непродолжительно. Например, после того как поставили укол гепарина, его действие начинается через 40-60 минут, продолжается на протяжении 7-8 часов. Препарат колят не только подкожно в живот, но и в вену, и в мышцу. В таких вариациях длительность действия лекарственного средства на порядок меньше (до 4-6 часов).
Различия между обычным (нефракционированным) и низкомолекулярными гепаринами описаны далее в таблице.
Низкомолекулярные (Фраксипарин, Клексан, Цибор, Фрагмин)
Продолжительность действия при введении под кожу
Продолжительно действия при введении в вену
и антитромботического действия
Раствор для инъекций по 5000 ЕД в 1 мл, гели, мази
Растворы для инъекций
Дозировки
Режим дозировки зависит от используемого препарата. Стандартная доза нефракционированного гепарина – 5000 ЕД подкожно 2-3 раза в сутки. Если необходимо сделать инъекцию в вену, инфузия проводится под контролем показателя АЧТВ. Начальная дозировка 5000 ЕД со скоростью введения 1250-1300 ЕД/час, затем корректируется по показателям коагулограммы.
Противопоказания
Перечень состояний, при которых не рекомендовано использование гепарина и препаратов на его основе:
Полезный совет
Для разжижения крови, помимо уколов, параллельно нужно употреблять достаточное количество жидкости – не меньше 2-2,5 л в сутки. Это может быть питьевая вода, соки, морсы, травяные чаи, компоты, узвары и т.д.
Частые вопросы
Сколько уколов гепарина в живот делают при коронавирусе?
Все зависит от конкретного препарата. От 1 до 3 раз в сутки, часто аж до момента выписки из стационара.
Можно ли ставить уколы в живот при коронавирусе дома или только в стационаре?
В живот уколы ставят и в домашних условиях (например, инсулин при сахарном диабете), но гепарин является препаратом, лечение которым требует постоянного врачебного наблюдения и регулярного лабораторного контроля. Поэтому его назначают только в условиях стационара. Таблетированные формы антикоагулянтов можно принимать и дома.
Делают ли в живот при КОВИД-19 еще какие-то уколы, кроме кроворазжижающих?
Кроме гепарина, больным подкожно могут вводить еще один препарат – рекомбинантный интерферон бета-1b. Он указан в списке тех лекарств, которые могут быть назначены взрослым пациентам с КОВИД-19. Обладает противовирусным и иммуномодулирующим действием. Рекомендуемая схема: 0, 25 мг/мл (8 млн МЕ) подкожно в течение 14 дней (всего 7 инъекций). Противопоказан при беременности.
Уколы в живот при коронавирусе и для чего их назначают
Некоторые пациенты, госпитализированные с диагнозом «коронавирусная инфекция», рассказывают, что им делали уколы в живот. Выясним, для чего необходима такая процедура и что она дает.
Проблемы со свертыванием крови при COVID-19
Исследования показывают, что нарушения со свертываемостью крови, особенно в легочных сосудах, могут сопровождать коронавирусную инфекцию и способствовать тяжелому течению COVID-19. Более того, повышенный уровень D-димера в крови связан с плохим прогнозом у пациентов с коронавирусом.
Результаты вскрытия пациентов, погибших от COVID-19, показывают наличие участков внутрисосудистого свертывания в мелких сосудах легких и сопутствующий некроз тканей. Все больше данных также показывают, что в осложненных случаях увеличивается риск венозного тромбоза и тромбоэмболии легочной артерии, что значительно повышает вероятность летального исхода.
У больных COVID-19 также бывают сердечные приступы и инсульты, связанные со сгустками крови. Таким образом, антикоагулянты необходимы пациентам с коронавирусом, которые входят в группу риска по тромбообразованию. Эти препараты обеспечивают эффективную профилактику осложнений на систему кровообращения.
Какие существуют антикоагулянты
Многие факторы ответственны за свертывание крови и разрушение сгустков. Оба процесса протекают одновременно, создавая равновесие, которое обеспечивает свободный ток крови и в то же время останавливает кровотечение в случае повреждения сосуда. Этот процесс называется гемостазом. Также существует несколько классов антикоагулянтов, отличающихся по механизму действия.
Инъекции антикоагулянтов в живот
Уменьшая свертываемость крови, инъекции антикоагулянтов помогают предотвратить венозную тромбоэмболию при коронавирусе. Патология проявляется тромбозом глубоких вен ног или рук или опасной для жизни острой тромбоэмболией легочной артерии.
Препараты применяют в виде подкожных инъекций. Уколы для разжижения крови включают Гепарин и его производные. Также могут быть использованы низкомолекулярные гепарины, например, Ловенокс, Фрагмин, Фраксипарин, Неопарин. Это лекарства, отпускаемые по рецепту.
Чтобы подобрать правильную дозу препарата, измеряют показатель АЧТВ (активированное частичное тромбопластиновое время) в плазме крови после добавления к ней каолин-кефалинового реактива и раствора кальция хлорида. В конечном итоге он нацелен на достижение индекса на уровне 1,5–2,5.
Низкомолекулярные гепарины обладают избирательным действием, что делает их более безопасными и пригодными для самостоятельного введения пациентами. В этом случае нет необходимости проверять показатель АЧТВ. Кроме того, они действуют дольше, поэтому их достаточно вводить 1-2 раза в день.
Уколы антикоагулянтов — показания к применению при коронавирусе
Гепарины — препараты выбора, когда требуется немедленная антикоагулянтная терапия. Они используются для профилактики и лечения венозной тромбоэмболии и для лечения венозного тромбоза как потенциальных осложнений коронавируса. Кроме того, инфузии нефракционированного гепарина также используются для раннего лечения людей с острым инфарктом миокарда или острой тромбоэмболией легочной артерии.
У пациентов есть много сомнений в необходимости инъекций антикоагулянтов. Многие из них не понимают, для чего назначают уколы именно в область живота, а не в какую-то другую.
Использование антикоагулянтной профилактики посредством уколов в живот при коронавирусе значительно снижает риск осложнений у больных. Помимо инъекций, очень важны ранняя мобилизация пациентов в постели, физиотерапия и правильная гидратация.
Также используются пероральные антикоагулянты, но в их случае для выбора подходящей дозы и получения терапевтического эффекта требуется больше времени. Использование Гепарина для профилактики рекомендуется при отсутствии противопоказаний людям с факторами риска:
Большинство инъекций делаются в брюшную полость, но также можно колоть в сторону бедра или плеча. Лечащий врач выбирает, какой препарат должен быть назначен пациенту.

Итоги
Тромбозы при короновирусе
Используйте навигацию по текущей странице

Почему развивается тромбоз в организме людей с коронавирусом?
Последние данные из Европы показывают, что у 30-70% пациентов с коронавирусом, поступающих в отделения интенсивной терапии (ОИТ) выявляются тромбы в глубоких венах ног или в лёгких. Вирус вызывает повреждение стенки сосудов, что запускает процесс тромбообразования, который в норме защищает человека от кровотечения. При ковиде поражение эндотелия приводит к активации системы комплимента, повышение активности иммунной системы, которая атакует собственные клетки организма.
Примерно у каждого четвёртого пациента с коронавирусом, поступившего в отделение интенсивной терапии, развиваются признаки тромбоэмболии лёгочной артерии. Постельный режим сам по себе повышает риск тромбоза нижних конечностей при коронавирусе. Частота тромбоза намного выше, чем мы обычно наблюдаем у пациентов, нуждающихся в госпитализации по другим причинам, отличным от COVID-19.
Экспертные аппараты и Лучшие специалисты
Повышенный риск инсульта
Пациенты, поступающие в больницу с COVID-19, также более подвержены инсульту по сравнению с неинфицированным населением. Вероятность инсульта обычно связана с возрастом, а также с другими факторами риска, такими как высокое кровяное давление, повышенный уровень холестерина или курение. Однако выявлена более высокая частота инсультов у пациентов с COVID-19 у людей в возрасте до 50 лет, без других факторов риска инсульта. У пожилых людей, принимающих лекарства против тромбов снижаются риски сосудистых катастроф при Covid-19.
Низкий уровень кислорода
COVID-19 также связан со сгустками крови в крошечных кровеносных сосудах, которые важны для переноса кислорода в органах. В отчётах о вскрытии обнаружены элементы SARS-CoV-2, вируса, вызывающего COVID-19, в клетках, выстилающих эти небольшие кровеносные сосуды в лёгких, почках и кишечнике.
Это может привести к образованию крошечных сгустков крови в этих мелких кровеносных сосудах, которые нарушают нормальный кровоток и способность крови доставлять кислород к этим органам. Важно отметить, что эти небольшие сгустки крови могут нарушить нормальную функцию лёгких. Это может объяснить, почему у пациентов с тяжёлой формой COVID-19 может быть очень низкий уровень кислорода.
Как лечить и диагностировать тромбы
Когда пациенты поступают в больницу из-за ковида, обычной практикой является введение низких доз антитромботических препаратов для предотвращения образования тромбов. С 2020 года проводятся испытания, чтобы уточнить схемы назначения этих препаратов для максимального эффекта. Диагностика этих тромбов у пациентов с COVID-19 также может быть особенно сложной задачей.
Симптомы обострения лёгочной инфекции, связанной с вирусом, могут быть неотличимы от симптомов тромбоэмболии лёгочной артерии. Симптомы тромбоза глубоких вен после коронавируса неотличимы от классических:
Основные лабораторные признаки тромбоза при коронавирусе включают изменения коагулограммы. Проблема, связанная с COVID-19, заключается в том, что вирус может влиять на лабораторные тесты, которые также могут использоваться для диагностики венозных сгустков крови. У некоторых пациентов это означает, что тест на D-димер возможно не помогает диагностировать тромбы и вовремя начать их лечить.
Каждому пациенту с диагностированной коронавирусной инфекцией необходимо проводить исследование вен нижних конечностей. Обычно для этой цели достаточно ультразвуковой диагностики. Важно понимать, что тромбы могут возникать и в отдалённом периоде после заболевания, поэтому стандартом должна быть ультразвуковая диагностика вен ежемесячно на протяжении полугода после перенесённого ковида. Точный диагноз тромбоза, как осложнения коронавируса может поставить флеболог с помощью УЗИ диагностики. Назначение лекарственных средств против тромбозов позволит предотвратить тяжёлые осложнения.
Почему COVID-19 вызывает свёртывание крови?
Одна из теорий заключается в том, что повышенная скорость образования тромбов при ковиде — это просто отражение общего недомогания и неподвижности. Однако текущие данные показывают, что риск образования тромбов и тромбоэмболии у пациентов с ковидом значительно выше, чем у пациентов, госпитализированных в стационар и в отделения интенсивной терапии.
Предварительные исследования показывают, что обычно используемый гепарин для профилактики тромбоза при коронавирусе, может оказывать противовирусное действие, связываясь с SARS-CoV-2 и подавляя ключевой белок, который нужно использовать вирусу для закрепления на клетках.
Что мы знаем точно, так это то, что осложнения со свёртыванием крови быстро становятся серьёзной угрозой COVID-19. В этой области нам ещё многое предстоит узнать о вирусе, о том, как он влияет на свёртываемость крови, и проверить данные о лучших вариантах профилактики и лечения этих тромбов.
Двойной удар
Сгустки крови, желеобразные сгустки клеток и белков, являются механизмом организма для остановки кровотечения. Тромбы образуются в сосудах в ответ на повреждение внутренней стенки. Некоторые исследователи рассматривают свёртывание крови как ключевую особенность COVID-19.
Воздействие вируса на иммунную систему также может проявляться повышенной свёртываемостью крови. У некоторых людей COVID-19 побуждает иммунные клетки высвобождать поток химических сигналов, усиливающих воспаление, которое связано с коагуляцией и свёртыванием крови различными путями. И вирус, похоже, активирует систему комплемента, защитный механизм, который вызывает свёртывание крови и повышает риск тромбоза при коронавирусе.
Как избежать тромбоза лёгких при коронавирусе?
Похоже, что также важно учитывать стадию течения болезни и место обследования пациента: обычная палата или отделение интенсивной терапии (ОИТ). Оба этих фактора будут влиять на количество антикоагулянтов, которое может получить пациент, что, в свою очередь, может повлиять на последующий тромбоз. Большинство исследований относится к тромбоэмболии лёгочной артерии (ТЭЛА), тогда как есть убедительные доказательства того, что большая часть этого может быть тромбозом лёгочной артерии « in situ». Высокая частота тромбоза лёгких при COVID-19, вероятно, обусловлена слиянием трёх процессов:
интенсивного эндотелиального воспаления, описанного выше, приводящего к тромбозу « in situ », включая тромбоз микрососудов;
уменьшение лёгочного кровотока в ответ на паренхиматозный процесс проявляется низкой скоростью движения крови в сосудах;
классический переход тромбоза глубоких вен в тромбоэмболию лёгочной артерии.
Срочно необходимо проверить результаты текущих испытаний для дальнейшего информирования клинической практики об использовании антикоагулянтов. Сюда входят как пациенты, госпитализированные в отделения интенсивной терапии, так и пациенты из группы риска, находящиеся в палате общего профиля.
Для пациентов, не нуждающихся интенсивной терапии важно решить: каковы поводы для более интенсивной антикоагуляции там, где визуализация недоступна? Можно ли назначать антикоагулянты, используя только анализ на D-димер, и какие пороговые значения следует использовать для точки отсчёта?
Антикоагулянтные препараты
Выбор антикоагулянта, который будет вам назначен, основан на различных факторах: функции почек, массе тела и других принимаемых вами лекарствах. Профилактика тромбозов при ковиде должна проводится с первого дня после установления диагноза и продолжаться не менее месяца после прекращения всех симптомов перенесённого заболевания. Стоит иметь в виду, что некоторые антитромботические препараты получены из животных (свиного происхождения). Существуют таблетированные и инъекционные формы лекарственных препаратов, которые выбирает врач.
Назначаемые схемы
Как долго нужно пить антикоагулянты?
Вам будет предоставлена подробная информация о том, как долго вам следует принимать антикоагулянтные препараты, а также инструкции на этикетке лекарства и больничной документации. Обычно срок антитромботической профилактики не менее месяца после исчезновения всех клинических проявлений. Перед окончанием профилактического курса необходимо провериться на УЗИ и определить необходимость его продолжения. Такой подход позволит предотвратить развитие поздних тромботических осложнений в виде постэмболической пневмонии и массивной ТЭЛА. В информационном поле постоянно появляются случаи преждевременной смерти от тромбоэмболии через несколько месяцев после перенесённой коронавирусной пневмонии. Важно, чтобы вы пили лекарства в течение рекомендованного времени и завершили курс.
Что делать, если вы пропустите приём?
Если вы пропустили приём и вспомнили об этом в тот же день, примите пропущенную дозу, как только вспомните, в этот день. Примите следующую дозу на следующий день и продолжайте принимать один раз в день. Не принимайте двойную дозу, чтобы восполнить пропущенную дозу. При любых подозрениях на тромбоз необходимо провериться флеболога, чтобы определить возможные тромбы.
Кортикостероиды при ковиде
Влияние COVID-19 на иммунную систему
У пациентов с тяжелой формой COVID-19 может развиться системная воспалительная реакция, которая способна привести к повреждению легких и дисфункции множества органов. Противовоспалительные эффекты кортикостероидов могут предотвратить или смягчить эти пагубные эффекты.
Отличие COVID-19 от других коронавирусных инфекций
Патогенез SARS-CoV-2 в корне отличается от патогенеза его предшественников SARS-CoV-1 и MERS, плохие исходы которых коррелируют с виремией и высокой вирусной нагрузкой в легких в момент смерти. В отличие от коронавируса MERS, SARS-CoV-2 редко обнаруживается в крови во время симптоматической фазы covid-19, даже у людей с тяжелым заболеванием. Кроме того, гипоксемия может развиваться, когда вирусная нагрузка в верхних дыхательных путях быстро падает или становится неопределяемой. Пациенты, госпитализированные с covid-19, обычно сообщают о появлении симптомов через 3-5 дней после заражения (усталость, озноб), прогрессирующих до лихорадки и сухого кашля через 48 часов. Переход в тяжелое состояние с гипоксемией происходит через пять-семь дней после начала симптоматического заболевания, примерно через 8-14 дней после первоначального заражения. В исследовании RECOVERY дексаметазон был полезен участникам, лечившимся в течение семи или более дней после начала симптоматической фазы с началом гипоксемии. Таким образом, данные RECOVERY поддерживают использование дексаметазона только у пациентов с гипоксемией, а не у пациентов с более легкой формой заболевания. Данные не подтверждают использование дексаметазона или других кортикостероидов в амбулаторных условиях.
Дексаметозон при ковиде
Кортикостероиды, такие как гидрокортизон и дексаметазон, обладают противовоспалительным, антифибротическим и сосудосуживающим действием, которые специалисты по интенсивной терапии десятилетиями пытались использовать для улучшения состояния пациентов с острым респираторным дистресс-синдромом и септическим шоком. В то время как ранние данные наблюдений из Китая предполагали потенциальное повышение смертности кортикостероидов при COVID-19, в предыдущих исследованиях кортикостероидов при других вирусных пневмониях, особенно тяжелом остром респираторном синдроме (SARS) и ближневосточном респираторном синдроме (MERS), обнаружили связь с отсроченным клиренсом вируса и усиленные опасения, что кортикостероиды могут ухудшить реакцию хозяина на SARS-CoV-2
Рандомизированная оценка терапии COVID-19 (RECOVERY), многоцентровое рандомизированное открытое исследование с участием госпитализированных пациентов с COVID-19, показало, что смертность от COVID-19 была ниже среди пациентов, которые были рандомизированы для приема дексаметазона, чем среди тем, кто получил стандартную помощь. В рекомендациях Центров США по профилактике и контролю заболеваний (CDC) рекомендуется отказаться от терапии кортикостероидами при коронавирусных инфекциях, поскольку стероиды «продлевают репликацию вируса » у пациентов с MER, хотя разница во времени до выведения вируса не была статистически значимой в первичных данных.
Хорошо или плохо?
Метаанализ результатов испытаний при стресс респираторным синдромом показал, что по сравнению с плацебо терапия кортикостероидами снижает риск общей смертности. Никаких преимуществ от дексаметазона не наблюдалось у пациентов, которым не требовался дополнительный кислород при включении.
Кортикостероиды отличные от дексаметозона
Побочные эффекты дексаметозона
Взаимодействие дексаметозона с другими препаратами
Дексаметазон является умеренным индуктором цитохрома P450 (CYP) 3A4. Таким образом, он может снизить концентрацию и потенциальную эффективность сопутствующих лекарств, которые являются субстратами CYP3A4. Клиницисты должны пересмотреть схему приема лекарств пациента, чтобы оценить возможные взаимодействия. Совместное применение ремдезивира и дексаметазона официально не изучалось, но клинически значимое фармакокинетическое взаимодействие не прогнозируется.
Период полувыведения, продолжительность действия и частота приема варьируют в зависимости от кортикостероидов.
Кортикостероид длительного действия : дексаметазон; период полувыведения: от 36 до 72 часов, применять один раз в день. Кортикостероиды средней продолжительности действия : преднизон и метилпреднизолон; период полувыведения: от 12 до 36 часов, применять один раз в день или в два приема ежедневно. Кортикостероид короткого действия : гидрокортизон; период полувыведения: от 8 до 12 часов, вводить в два-четыре приема ежедневно.
Дексаметозон при беременности
Короткий курс приема бетаметазона и дексаметазона, которые, как известно, проникают через плаценту, обычно используется для уменьшения неонатальных осложнений недоношенности у женщин с угрозой преждевременных родов.
Дексаметозон у детей
Дексаметазон может быть полезен для педиатрических пациентов с респираторным заболеванием COVID-19, которым требуется искусственная вентиляция легких. Использование дексаметазона у пациентов, которым требуются другие формы дополнительной кислородной поддержки, следует рассматривать в индивидуальном порядке и, как правило, не рекомендуется для педиатрических пациентов, которым требуется только низкий уровень кислородной поддержки (например, только назальная канюля).
Исходная тяжесть ковида и эффективность дексаметозона
Расширенный курс кортикостероидов
В настоящее время расширенный курс кортикостероидов сверх 10 дней рассматривается только в отдельных случаях тяжелой формы COVID-19.3 Одним из аргументов в пользу длительного лечения является профилактика фиброза после заболевания у пациентов с COVID-19, для которых могут быть установлены факторы риска фиброза легких. Однако при COVID-19 такой продолжительный курс кортикостероидов может непреднамеренно привести к плохим результатам лечения. Следует учитывать возможное влияние стероидов в прокоагулянтной среде пациентов с COVID-19, когда даже антикоагулянтная терапия недостаточно защищает от тромботических осложнений, обнаруживаемых у умерших пациентов. Состояние гиперкоагуляции с глубоким повреждением эндотелия после инфицирования коронавирусом 2 тяжелого острого респираторного синдрома (SARS-CoV-2) играет важную роль в развитии тромбоза. В исследованиях аутопсии пациентов с COVID-19 были замечены диффузные альвеолярные нарушения с тромбами крупных сосудов и микротромбами. Дексаметазон (6 мг в день) демонстрирует тенденцию увеличивать концентрацию фактора свертывания и фибриногена. Кроме того, длительная кортикостероидная терапия может способствовать так называемому синдрому длительного COVID, который проявляется усталостью и психологическими симптомами, в которых могут иметь место побочные реакции на лекарства, связанные со стероидами, такие как миопатия, нервно-мышечная слабость и психиатрические симптомы. Начало терапии метилпреднизолоном более чем через 2 недели после начала острогореспираторного дистресс синдрома может увеличить риск смерти. Протромботическое влияние стероидов в сочетании с их побочными реакциями на лекарства могло способствовать увеличению смертности.
Кортикостероиды, таким образом, кажутся палкой о двух концах в борьбе с COVID-19, и их следует использовать разумно, учитывая соотношение риска и пользы, в качестве краткосрочного (например, до 10 дней) терапевтического средства в избранной группе. пациентов с COVID-19, у которых зарегистрировано улучшение выживаемости. Нет доказательств, подтверждающих долгосрочное использование стероидов у пациентов с COVID-19 для предотвращения потенциальных неблагоприятных последствий, таких как фиброз легких. Напротив, такой продолжительный курс стероидов мог быть вредным.
Высокие дозы глюкокортикоидов усугубляют гипергликемию у людей с диабетом, могут выявить недиагностированный диабет, а у лиц с риском диабета могут спровоцировать гипергликемию и впервые возникший диабет (обычно называемый «стероид-индуцированный диабет»). Кроме того, глюкокортикоиды являются наиболее частой причиной развития у людей с диабетом потенциально опасного для жизни гипергликемического гиперосмолярного состояния