Болезнь Чревная
Смотреть что такое «Болезнь Чревная» в других словарях:
БОЛЕЗНЬ ЧРЕВНАЯ — заболевание, при котором тонкая кишка перестает переваривать и усваивать пищу. Распространено среди 0,1 0,2% населения Земли (однако наиболее характерно для жителей северо западной Ирландии). Болезнь связана с повышенной чувствительностью… … Толковый словарь по медицине
Спру (Sprue, Psilosis) — нарушение всасывания пищи в результате заболевания тонкой кишки. Тропическая спру (tropical sprue) часто наблюдается у людей, живущих в районах с умеренным климатом, если они на несколько недель или месяцев оказываются в районах с жарким… … Медицинские термины
СПРУ — (sprue, psilosis) нарушение всасывания пищи в результате заболевания тонкой кишки. Тропическая спру (tropical sprue) часто наблюдается у людей, живущих в районах с умеренным климатом, если они на несколько недель или месяцев оказываются в районах … Толковый словарь по медицине
Энтеропатия (Enteropathy) — общее название заболеваний тонкого кишечника. См. также Болезнь чревная (глютеновая энтеропатия). Источник: Медицинский словарь … Медицинские термины
ЭНТЕРОПАТИЯ — (enteropathy) общее название заболеваний тонкого кишечника. См. также Болезнь чревная (глютеновая энтеропатия) … Толковый словарь по медицине
Мал- (Mat-) — приставка, обозначающая болезнь, нарушение или какое либо отклонение от нормы.МАЛАБСОРБЦИЯ (malabsorption) состояние, при котором у человека нарушается всасывание одного или нескольких веществ в тонкой кишке. Чаще всего нарушается всасывание… … Медицинские термины
МАЛАБСОРБЦИЯ — (malabsorption) состояние, при котором у человека нарушается всасывание одного или нескольких веществ в тонкой кишке. Чаще всего нарушается всасывание жиров (вызывая стеаторею), некоторых витаминов (таких как В 12, фолиевой кислоты, витаминов D и … Толковый словарь по медицине
Синдром компрессии чревного ствола брюшной аорты (I77.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Проявляется хронической абдоминальной болью, диспепсическими явлениями и нейровегетативнымирасстройствами. Является одной из главных причин абдоминальной ишемической болезни, вызываемой нарушением кровоснабжения органов пищеварения. В ряде случаев протекает бессимптомно. При выраженных симптомах лечится хирургически.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По степени нарушения кровообращения и характеру клинических проявлений выделяют 3 стадии:
Этиология и патогенез
Аномальное расположение СДСД, скорее всего, является врождённой патологией, на что указывает тот факт, что оно часто встречается у близких родственников. Кроме того, у лиц, страдающих КСЧС, нередко обнаруживают другие аномалии развития.
В зависимости от того, какой из органов более всего страдает от недостатка кровоснабжения, у больных с КСЧС могут развиваться симптомы различных гастроэнтерологических заболеваний. Так, дефицит кровоснабжения желудка и двенадцатиперстной кишки приводит к развитию гастрита, дуоденита и язвенной болезни. Дефицит кровоснабжения кишечника приводит к развитию ишемического колита и энтерита. Поражение поджелудочной железы проявляется симптомами панкреатита, поражение печени — гепатита и т. д. У некоторых больных представлен весь спектр гастроэнтерологических заболеваний, протекающих синхронно и взаимно отягощающих друг друга. Наиболее часто КСЧС сочетается с язвами желудка и двенадцатиперстной кишки. Такие язвы обычно расположены в выходном отделе желудка и начальном отделе двенадцатиперстной кишки, часто рецидивируют и не поддаются традиционным методам лечения.
Эпидемиология
Признак распространенности: Редко
Среди больных преобладают женщины и люди молодого возраста
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Основным симптомом являются боли в эпигастральной области, подреберье, подвздошных областях, внизу живота или по всему животу. У части больных боль носит постоянный, у других — приступообразный характер. Большинство жалуется на постоянную боль, усиливающуюся под воздействием провоцирующих факторов. К числу факторов, провоцирующих болевой приступ, относятся: приём пищи, физическая нагрузка и психоэмоциональное напряжение.
Чаще всего возникновение или усиление болей связано с приёмом пищи, её количеством и характером. Боль возникает через 15-20 минут после еды, стихает через 1-2 часа и зависит от объёма принятой пищи. Страх перед возобновлением болей нередко заставляет больных ограничивать её количество. Иногда больные связывают появление приступа с приёмом холодной, острой, сладкой пищи. Вторым по значимости фактором, провоцирующим болевой приступ, является физическая нагрузка. Это может быть поднятие и переноска тяжестей, физический труд, особенно в согнутом положении (стирка белья, мытьё полов), длительная ходьба или бег. Нередко боль возникает под совместным воздействием двух факторов: приёма пищи и физической нагрузки. Реже фактором, вызывающим болевой приступ, служит психоэмоциональный стресс.
Второй жалобой больных с КСЧС являются диспепсические расстройства. К их числу относится, прежде всего, ощущение тяжести и распирания в надчревной области, которое беспокоит почти всех больных. Некоторые авторы рассматривают его как эквивалент болевых ощущений. К числу диспепсических явлений относятся также отрыжка, изжога, тошнота, рвота, ощущение горечи во рту и т. п. Нередко у больных наблюдается дисфункция кишечника, что проявляется запорами и реже поносами. Около половины больных указывают также на стойкую потерю веса и связывают это со своим заболеванием. Чаще всего у больных имеет место постепенное прогрессирующее похудание (в среднем до 10 кг).
Третьей жалобой больных с КСЧС являются нейровегетативные расстройства. Они могут проявляться самостоятельно или сопровождать болевой приступ. К их числу относятся головные боли, сердцебиение, повышенное потоотделение, одышка, затруднения дыхания, ощущение пульсации в животе, плохая переносимость тепла и холода и т. п. Почти все больные отмечают общую слабость, утомляемость и снижение работоспособности.
Как правило, наружный осмотр больных с КСЧС не выявляет каких-либо специфических признаков заболевания. Нередко больные бывают бледны, худощавы и астеничны, у многих отмечается похудание и болезненность при пальпации живота. Среди больных преобладают женщины и люди молодого возраста. Важным диагностическим признаком стеноза является систолический шум, выслушиваемый при аускультации живота. Чаще всего шум выслушивается в надчревной области, в проекции чревного ствола — на 2-4 см ниже мечевидного отростка. Однако частота выслушиваемого шума колеблется в широких пределах и зависит от многих случайных обстоятельств.
Диагностика
Стенозирующий атеросклероз висцеральных ветвей аорты
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Нарушение кровотока по висцеральным артериям приводит к недостаточному поступлению крови к внутренним органам и, как следствие, к острому или хроническому нарушению их функции. Острое нарушение кровотока развивается при скоротечной закупорке сосуда тромбом либо фрагментами атеросклеротической бляшки. При этом орган, который питала артерия, не успевает компенсировать недостаток крови из соседних, свободных артерий. Например, при закупорке почечной артерии развивается инфаркт почки, при закупорке верхней брыжеечной артерии — омертвение участка тонкой кишки. При данных состояниях высока вероятность смертельного исхода, часто требуется неотложное оперативное лечение.
Основные методы диагностики:
Выявить стеноз висцеральных артерий можно при помощи ультразвукового дуплексного сканирования сосудов брюшной полости, при прямой ангиографии и мультиспиральной компьютерной томографии-ангиографии.
Классификация форм заболевания:
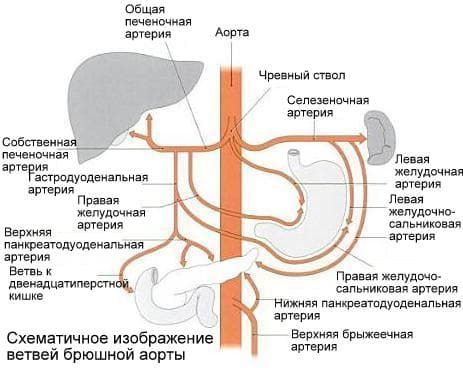
1. Стеноз чревного ствола (снабжает кровью печень, селезенку, желудок, поджелудочную железу)
Установить причину сужения сосуда можно при помощи:
При установке показаний и выборе метода оперативного лечения учитывается возраст пациента, выраженность жалоб, эффективность консервативного лечения (без операции), степень компенсации функции задействованных органов. Показания к оперативному лечению, согласно современным стандартам, должны устанавливать совместно гастроэнтеролог и сосудистый хирург.
Существуют следующие виды операций:
2. Стеноз верхней брыжеечной артерии
Встречается значительно реже, чем стеноз чревного ствола. Наиболее частые причины заболевания— атеросклеротическое сужение просвета верхней брыжеечной артерии (на фоне системного атеросклероза) и врожденное нарушение структуры стенки артерии — фибромускулярной дисплазии. Верхняя брыжеечная артерия разветвляется на множество менее тонких сосудов, которые кровоснабжают тонкую кишку и часть толстой кишки. Заболевание зачастую протекает без каких-либо симптомов, и трудно поддается диагностике, пока не наступают серьезные осложнения — полная закупорка верхней брыжеечной артерии или ее ветвей. При данном состоянии пациенты попадают в хирургический стационар с признаками скоротечного омертвения лишенного кровоснабжения участка кишечника, отличить которое от других острых хирургических заболеваний живота иногда очень сложно. В данном случае требуется неотложная операция — резекция нежизнеспособного участка кишки.
Лечение при раннем выявлении стеноза верхней брыжеечной артерии сходно с терапией системного атеросклероза, однако при значимых сужениях артерии возможно выполнение оперативного вмешательства — эндоваскулярной ангиопластики.
3. Стеноз почечной артерии
Сужение почечных артерий развивается вследствие атеросклеротического поражения, а также при более редком заболевании — фибромускулярной дисплазии. Нарушение поступления крови к одной или обеим почкам сопровождается общей негативной реакцией организма. Почка, испытывающая дефицит крови, получает ложную «информацию” об общем объеме крови, и начинает реагировать так, как если бы общее количество крови в организме снизилось. Усиливаются процессы синтеза гормонов, направленные на удержание воды в организме для поддержания постоянного объема жидкости в общем кровеносном русле. Данный механизм является патологическим, так как количество крови остается прежним, и, за счет продукции почечных гормонов, в кровеносное русло поступает дополнительный объем воды из клеток. Вследствие этого развивается стойкая почечная артериальная гипертензия — повышение артериального давления выше нормальных цифр, плохо поддающееся снижению лекарственными препаратами. Появляются отеки, нарушение работы сердца. Этот вид артериальной гипертензии обычно вовремя распознается лечащими врачами, и при ультразвуковом исследовании часто удается выявить поражение почечных артерий. Открытая операция для восстановления кровотока по почечной артерии — обходное шунтирование, протезирование (замена) пораженного участка в настоящее время выполняется все реже, на смену им приходят малоинвазивные эндоваскулярные методы — ангиопластика и стентирование.
Синдром компрессии чревного ствола брюшной аорты
На сайте ФГБУ «НМИЦ ТПМ» Минздрава России в разделе «Азбука пациента» размещена справочная информация о синдроме компрессии чревного ствола.
Синдром компрессии чревного ствола – это сосудистое заболевание, при котором происходит внесосудистое сдавливающее поражение крупной магистральной артерии – чревного ствола, обеспечивающего кровоснабжение верхних отделов ЖКТ.
При этой патологии внешнее воздействие различных анатомических факторов (чаще сухожильно-мышечного аппарата диафрагмы и элементов солнечного нервного сплетения) приводит к нарушению просвета чревного ствола и следующего за этим сокращению кровоснабжения органов пищеварения. Кроме того, постоянное раздражение чревного ствола атипично расположенной диафрагмой приводит к постоянному раздражению солнечного сплетения и сосудистому спазму. Такие нарушения приводят к выраженному обеднению кровоснабжения таких важных органов пищеварения как печень, поджелудочная железа, желудок, начальные отделы тонкой кишки, следствием чего становятся их дегенеративные изменения.
Какой единственный эффективный метод лечения синдрома компрессии чревного ствола и какие могут быть осложнения?
Ответы на эти вопросы и полезные советы вы узнаете на нашем сайте в разделе «Азбука пациента».
Материал о синдроме компрессии чревного ствола доступен по ссылке.
Следите за нашими публикациями. Мы расскажем о профилактике заболеваний и укреплении здоровья от А до Я!
Информация носит справочный характер. При наличии проблем со здоровьем или при подозрении на них необходимо получить консультацию врача.
Многоликий атеросклероз: абдоминальная ишемическая болезнь — симптом или синдром?
О.Ш. ОЙНОТКИНОВА, заведующая лабораторией липидологии и нарушений обмена веществ ФГУ “3 ЦВКГ им. А.В. Вишневского МО РФ”, профессор, доктор медицинских наук, заслуженный врач РФ
Атеросклероз является ведущей причиной смертности и инвалидизации при сердечно-сосудистых заболеваниях (ССЗ). Хорошо известно: чем больше областей поражено атеросклерозом, тем хуже прогноз. Если присутствует только ишемическая болезнь сердца (ИБС) — смертность составляет 5%, если ИБС сочетается с поражением церебральных сосудов, частота смертельных исходов увеличивается до 10%, при сочетании ИБС с периферическим атеросклерозом — до 13%, а при наличии атеросклероза всех трех локализаций летальность достигает 17%. Чем старше человек, тем выше риск появления периферического атеросклероза, в 75—79 лет он составляет 20—30%.
Так, атеросклероз брюшной аорты и ее непарных висцеральных ветвей, описанный более 150 лет назад немецким патологоанатомом Ф. Тидеманом, представляет собой тяжелое ишемическое заболевание органов пищеварения, являясь проявлением системного атеросклероза. В общей популяции больных при ангиографическом исследовании атеросклеротическое поражение непарных висцеральных ветвей выявляется у 54% больных, при этом изолированный стеноз чревного ствола (ЧС) встречается в 25—45% случаев, верхней брыжеечной артерии (ВБА) — в 30—80%, нижней брыжеечной — в 23%, при окклюзии подвздошных и бедренных артерий — в 25—69% случаев. Преимущественной локализацией атеросклеротического стенозирования является устье или начальная часть сосуда от 0,5 до 2 см. Более протяженное поражение, достигающее 8—10 см, наблюдается в верхней брыжеечной артерии, а нередко процесс бывает многофокусным с двойным или тройным блоком в просвете сосуда. Следует подчеркнуть, что при этой локализации наблюдается расхождение между резко выраженными морфологическими изменениями и отсутствием клинических симптомов, поскольку недостаточность мезентериального кровообращения может длительно и успешно компенсироваться. Частое бессимптомное течение, наблюдаемое у 64,3% пациентов с абдоминальной ишемией, неопределенная клиническая картина затрудняют диагностику этого заболевания. В практике нередко приходится сталкиваться с сочетанным поражением ЧС и ВБА. Это связано, с одной стороны, с тяжестью течения атеросклероза, а с другой — с поздней обращаемостью больных, у которых при развившейся окклюзии артерии в стенотический процесс начинает вовлекаться другой сосуд, в результате чего висцеральный кровоток становится близким к анатомической и функциональной декомпенсации. Неадекватное снабжение органов пищеварения кислородом приводит к развитию транзиторной ишемической недостаточности желудочно-кишечного тракта (ЖКТ). Если ишемия носит преходящий характер, то проявляется болевым синдромом — абдомиалгией. При продолжительной ишемии развиваются фокальные нарушения — висцеропатии. Изолированное поражение желудка и двенадцатиперстной кишки (ДПК) наблюдается в 14,5%, поджелудочной железы (ПЖ) в 26,3%, печени — в 20,5%, в 86,6% имеет место сочетанное поражение органов пищеварения, что нередко затрудняет раннюю диагностику поражения того или иного органа. Атеросклероз абдоминальных сосудов достаточно распространен у лиц с такими независимыми факторами риска, как ИБС, артериальная гипертензия (АГ), нарушения сердечного ритма, курение, дислипидемия.
Определение и классификация
Абдоминальная ишемическая болезнь (АИБ) — заболевание органов пищеварения, обусловленное несоответствием абдоминального кровотока потребностям органов пищеварения в кислороде, приводящее к метаболическим нарушениям с развитием ишемической висцеропатии.
Неспецифичность клинической картины с возможными вариантами течения, с одной стороны, сходство с различными хроническими заболеваниями органов ЖКТ, с другой — создают трудности диагностики, что определило необходимость разработки клинической классификации заболевания.
Мы представляем свой вариант клинико-патогенетической классификации АИБ:
1. Формы: чревная; брыжеечная; чревно-брыжеечная.
2. Стадии течения: компенсированная; субкомпенсированная; декомпенсированная.
3. Этиопатогенетические факторы риска: атеросклеротический стеноз или окклюзия; абдоменоваскулярные факторы риска: гиперлипидемия, гемореологический синдром.
4. Клинико-морфологические варианты:
1 — абдоминальная ишемическая висцералгия:
2 — абдоминальная ишемическая висцеропатия:
• ишемическая гастродуоденопатия: атрофия; эрозии (полные, неполные); язвы (желудка, ДПК);
• ишемическая гепатопатия: печеночно-клеточная недостаточность с нарушением белково-синтетической функции; с нарушением поглотительно-выделительной функции;
• ишемическая панкреатопатия: болевая; латентная с нарушением внешнесекреторной или внутрисекреторной функции;
• ишемическая энтероколонопатия: проксимальная энтеропатия; терминальная колонопатия.
5. Анатомо-морфологические признаки:
• Субатрофия или атрофия слизистой оболочки желудка, ДПК; эрозии слизистой оболочки желудка, ДПК (полные, неполные); язвы желудка (малая кривизна, тело, антральный отдел), язва ДПК (луковица, тело).
• Дистрофия (склероз), фиброз паренхимы печени: очаговый, диффузный.
• Атрофия, липоматоз, склероз (головки и/или тела, и/или хвоста ПЖ).
• Сегментарный фиброз тонкой, толстой кишки, дистрофия толстой кишки.
• Желудочное кровотечение, перфорация.
• Печеночно-клеточная недостаточность (портальная гипертензия, цирроз печени, печеночная кома).
• Панкреатическая недостаточность, сахарный диабет, панкреонекроз.
• Ишемическая язва толстой кишки, ишемическая язва тонкой кишки, острое кишечное кровотечение, острая кишечная непроходимость, инфаркт кишечника, гангрена кишечника.
Клинические проявления
Динамика клинических проявлений различна, но примерно у половины больных заболевание отличается латентным течением или стертой формой болезни. Клиническая картина хронической абдоминальной ишемии (ХАИ) весьма разнообразна, а классическая триада встречается лишь у 10—39% пациентов в виде боли в эпи-, мезогастрии через 10—15 минут после еды, вздутия, метеоризма, похудания. Симптомы ХАИ возникают после минимальной нагрузки на ЖКТ, а порой сохраняются в состоянии функционального покоя органов брюшной полости. Это свидетельствует о наличии постоянного дефицита в кровоснабжении органов пищеварения, отчетливо проявляясь синдромом пищеварительной недостаточности: болью в животе, желудочной и кишечной диспепсией; прогрессирующим похуданием; анемизацией; астенодепрессивным состоянием.
В зависимости от локализации окклюзирующего процесса выделяют две клинические формы: чревную — с преобладанием болевого симптомокомплекса и брыжеечную — с преобладанием кишечной диспепсии вследствие нарушения секреторной, абсорбционной, эвакуаторной функций кишечника. При поражении ЧС преимущественно страдают органы верхнего этажа брюшной полости: печень, ПЖ, желудок, ДПК, селезенка. Стеноз или окклюзия ВБА проявляются различными нарушениями функций тонкого кишечника, а поражение нижней брыжеечной артерии (НБА) обуславливает ишемию толстого кишечника. Хорошо развитая коллатеральная сеть между висцеральными артериями способствует длительной функциональной компенсации в условиях нарушенного магистрального кровотока, поэтому окклюзионные или стенотические поражения висцеральных ветвей брюшной аорты не всегда приводят к проявлению симптомов ХАИ. Наиболее яркая клиническая картина наблюдается при поражении двух или трех висцеральных артерий.
Клиническая картина нарушения абдоминального кровообращения проявляется в виде двух основных форм — острой и хронической. Острая форма, ведущая к развитию инфаркта кишечника, имеет более-менее отчетливую симптоматику и в большинстве случаев правильно диагностируется, в то время как клиническая картина ХАИ более стерта, может протекать под “маской” и аналогична многим заболеваниям ЖКТ. Характер и тяжесть проявляющегося симптомокомплекса определяется степенью выраженности ишемии органов брюшной полости.
Первая стадия — стадия компенсации (доклиническая) — свидетельствует об умеренной степени стенозирования висцеральных сосудов или о хорошей возможности коллатерального кровоснабжения, восполняющей дефицит крови в бассейне пораженной артерии и тем самым сохраняющей равновесие в кровоснабжении всех трех магистралей. По мере прогрессирования окклюзирующего процесса и снижения компенсаторных возможностей коллатерального кровообращения имеющееся равновесие нарушается. Возникают первые признаки ХАИ в виде чувства тяжести в эпигастральной области, вздутия живота, чувства переедания после приема небольшого количества пищи, нерегулярности стула в виде беспричинного запора, сменяющегося диареей при небольших нарушениях обычного пищевого режима, и другие проявления желудочного и кишечного дискомфорта. Это указывает на наступление новой стадии в нарушении абдоминального кровообращения — стадии субкомпенсации. Дальнейшее прогрессирование атеросклеротического процесса и снижение компенсаторных возможностей коллатерального кровообращения обуславливает нарастание циркуляторных расстройств и переход к стадии декомпенсации.
В начальной стадии боль эквивалентна чувству тяжести в эпигастральной области, приобретает ноющий характер, постепенно нарастая по своей интенсивности, возникая через 10—20 мин после приема пищи и продолжаясь до 2—2,5 час., а затем самостоятельно стихая и учащаясь по мере усугубления циркуляторных расстройств. Локализация боли различна. Для нарушения кровообращения в бассейне ВБА более характерна мезогастральная боль (вокруг пупка) с иррадиацией по всему животу. При поражении ЧС боль локализуется в эпигастральной области и нередко иррадиирует в правое подреберье. При поражении НБА — в левой подвздошной области. Интенсивность боли варьирует, приобретая постоянный характер. В начальных стадиях она купируется применением тепла, уменьшением количества принятой пищи, приемом холинолитиков или нитроглицерина, в дальнейшем указанные мероприятия становятся неэффективными.
Вторым частым признаком АИБ является дисфункция кишечника, которая проявляется нарушением секреторной и абсорбционной функций тонкой кишки в виде метеоризма, неустойчивого стула в виде диареи, а при нарушении эвакуаторной функции толстой кишки — упорных запоров.
Третьим наиболее часто встречающимся симптомом является прогрессирующее похудание и анемизация, связанные нередко с отказом больных от приема пищи в связи с болью, с одной стороны, и нарушением секреторной и абсорбционной функций тонкой кишки, с другой, что особенно ярко проявляется при декомпенсации.
Наиболее частым и достоверным признаком стенозирования ЧС и наличия АИБ является сосудистый шум, выслушиваемый на 2—4 см ниже мечевидного отростка по средней линии живота, или на 2—4 см выше пупка, или на 2—3 см вправо от средней линии живота, проводящейся на ограниченном участке, в среднем на 1—2 см от точки максимальной интенсивности. Но следует отметить, что если наличие шума свидетельствует о поражении висцеральных ветвей, то отсутствие шума — о возможности окклюзирующего процесса. Необходимо учитывать тот фактор, что при атеросклерозе брюшной аорты и ее ветвей процесс носит системный характер, затрагивая другие сосудистые бассейны (сердце, головной мозг, конечности, почки). Соответственно, степень изменений центральной гемодинамики коррелирует с тяжестью поражения в этих органах, что также усугубляет циркуляторные расстройства в органах пищеварения, и это вполне закономерно. По нашим наблюдениям, у 66,4% больных диагностируется выраженный атеросклероз коронарных артерий. Создается впечатление, что атеросклерозы чревно-брыжеечных и венечных сосудов развиваются параллельно. При этом у пациентов с ИБС при относительной компенсации мезентериального кровообращения появление первичного метеоризма в виде чувства переполнения, тяжести после приема пищи, отрыжку следует рассматривать как ранние признаки чревной недостаточности, аналогично симптомам стенокардии при атеросклерозе коронарных артерий.
Ишемическая гастродуоденопатия и эрозивно-язвенное поражение
Степень и распространенность поражения сосудов желудка определяют клиническую картину. У больных с АИБ эрозивно-язвенные поражения желудка выявляются в 50% случаев. Клиническая картина типична для клиники АИБ. Для ишемического язвенного поражения нехарактерна сезонность обострений, свойственная язвенной болезни. Нередко наблюдается совпадение периодов обострения ИБС или АГ, острого нарушения мозгового кровообращения с эрозивно-язвенным обострением. При суб- и декомпенсации снижено кислотообразование как в базальном периоде, так и после субмаксимальной стимуляции пентагастрином. Очевиден факт: чем более выражена ишемия, тем больше угнетена секреция. При суточном мониторировании желудочной секреции и рентгенологическом исследовании выявлены нарушения моторно-эвакуаторной функции желудка в виде снижения сократительной деятельности, ослабленной моторики, уменьшения желудочного тонуса, снижения перистальтики желудка, а нередко и бульбостаза, аритмии желудочных сокращений, дистонии и дискинезии ДПК и дуоденогастрального рефлюкса, нередко с картиной хронической дуоденальной непроходимости. Одной из причин нарушения моторно-эвакуаторной функции желудка является дефицит холинергических медиаторов. Нарушения моторно-эвакуаторной функции являются ранним проявлением мезентериальной недостаточности. При эндоскопическом исследовании наиболее часто наблюдаются эрозивно-язвенные поражения желудка, в то время как при отсутствии ХАИ — эрозивно-язвенное поражение ДПК. Типичная локализация эрозивно-язвенного поражения при ХАИ — малая кривизна и антральный отдел. Размеры язв варьируют от 0,8 до 2,5 см, достигая в диаметре 0,2—0,3 см. Рубцевание язв происходит в течение 4—12 недель, а эрозии антрального отдела желудка могут не заживать и в течение полугода. При морфологическом исследовании в окрашенных с помощью реакции ГОФП (гематоксилин основной-фуксин-пикриновая кислота, используется для выявления ишемических повреждений) биоптатах слизистой желудка и ДПК выявлены выраженные атрофические и дистрофические изменения слизистой оболочки желудка и ДПК. Эти изменения более выражены в слизистой оболочке антрального отдела. Отмечено расширение и полнокровие капилляров с кровоизлиянием в собственную пластинку желудка и ДПК. Выявляются участки кишечной метаплазии, геморрагического пропитывания стромы, поражение желез на фоне хронического атрофического гастрита, атрофического гастрита с очаговой лимфангиэктазией, отдельные участки выраженной отечности слизистой в виде анемических полей, наличие склеротических изменений в слизистой желудка и мышечной пластинке собственной слизистой, наличие в подслизистом слое резко расширенных и эктазированных сосудов. При морфометрическом исследовании у больных с атрофическим гастритом отмечается истончение слизистой желудка, уменьшение глубины желудочных ямок и желез.
Ишемическая панкреатопатия
Ишемическая гепатопатия
Нарушения интенсивности печеночного кровотока наблюдаются у 26,3% больных. При исследовании гепатобилиарной системы с тропным к гепатоцитам метионин-селен 75 отмечены дистрофические изменения во всей массе гепатоцитов, спаечный процесс в подпеченочном пространстве, внутрипеченочный и умеренно выраженный внепеченочный холестаз, обусловленный нарушением обменных процессов желчеотделения. При морфологическом, гистохимическом изучении ткани печени наблюдаются нарушения микроциркуляции в виде агрегации эритроцитов, изменения паренхимы и стромы, белковая и жировая дистрофия различной степени выраженности, некроз гепатоцитов и фиброз ткани. Функционально это проявляется в виде латентно или явно протекающей печеночно-клеточной недостаточности с нарушением белково-синтетической, поглотительно-выделительной функций.
Ишемическая энтероколопатия
Высокий процент осложнений при ишемической энтероколопатии обусловлен особенностями кровообращения толстой кишки. Наиболее уязвимым местом толстой кишки является селезеночный изгиб, расположенный в зоне смежного кровоснабжения бассейнов двух брыжеечных артерий. Эта часть кишечника вовлекается в ишемический процесс чаще других отделов, встречаясь в 80% случаев. При колоноскопии у больных как с поражением нижней брыжеечной артерии, так и при сочетанном поражении ВБА и НБА видны изменения в виде диффузной или сегментарной колопатии с избыточной продукцией слизи, атрофии слизистой с появлением множественных мелких полипов, сегментарного сужения просвета толстой кишки с исчезновением гаустраций в этом отрезке. В ряде случаев отмечаются эрозии в области перехода сигмовидной кишки в прямую, при этом отсутствуют перифокальные изменения. Гистологически в слизистой толстой кишки наблюдается урежение крипт и развитие нежных участков фиброза, дилатация и ангиэктазия сосудов подслизистого слоя, очаговые лимфоидно-клеточные инфильтрации в поверхностных слоях собственной слизистой и подслизистого слоя с истончением собственной пластинки, что указывает на наличие вялотекущего хронического сегментарного или диффузного энтерита и/или колита.
Диагностические алгоритмы
1. Тщательное изучение анамнеза с выявлением групп риска — наличие ССЗ (ИБС, инфаркт миокарда, АГ, нарушения ритма, цереброваскулярная недостаточность) при отсутствии хронической патологии органов ЖКТ — 75%.
2. Клиническая картина с анализом жалоб: превалирование клинической триады.
3. Объективное обследование: пальпация и аускультация брюшной аорты. В 50—65% случаев определяется пульсация, а в 65% выслушивается сосудистый шум, эпицентр локализован на 2—4 см ниже мечевидного отростка по средней линии живота или в области проекции брюшной аорты от мечевидного отростка до пупка.
4. Ультразвуковая допплерография брюшной аорты, ЧС, ВБА и НБА — 50—85%.
5. Магнитно-резонансная томография — 78—82%.
6. Ангиография брюшной аорты и непарных висцеральных ветвей: атеросклероз брюшной аорты, стеноз ЧС, печеночной, гастродуоденальной артерий, ВБА, НБА — 90—98%.
Методы лечения
Алгоритмы лечения АИБ выстраиваются так же, как и лечения атеросклероза в целом с учетом основных звеньев патогенеза и клинической синдроматики.
1. Воздействие на процессы, стабилизирующие эндотелиальную дисфункцию и атеросклеротическую бляшку.
2. Коррекция процессов пероксидации и апоптоза.
3. Коррекция реологических показателей крови и микроциркуляции.
4. Эфферентные методы: плазмаферез, лимфоаферез.
5. Симптоматическая терапия направлена на коррекцию метаболических, функциональных нарушений и органических изменений, включает сосудорасширяющие, гепатопротекторы, ферменты, репаранты.
6. Хирургические методы с целью реваскуляризации органов пищеварения представлены 3 группами вмешательств:
1) чрескожная эндоваскулярная ангиопластика со стентированием брюшной аорты, ЧС, лазерная реканализация;
2) реконструктивные операции: эндартерэктомия, резекция с протезированием, имплантация;
3) операции, направленные на создание новых обходных путей: аортоартериальное и межартериальное шунтирование или анастомозирование.
Показанием к хирургической коррекции стеноза ЧС или брыжеечных артерий являются: стадия субкомпенсации или декомпенсации; наличие стеноза более 50% одной и более непарных висцеральных ветвей брюшной аорты. Наличие окклюзирующего процесса является прямым показанием к операции. Противопоказаниями к операции являются острая мозговая, коронарная недостаточность, перенесенный ишемический инсульт, инфаркт миокарда менее шестимесячной давности, сердечная недостаточность 2—3 степени. Выбор метода реконструктивных операций проводится с учетом локализации, распространенности атеросклеротического поражения.