дилатация полости правого желудочка сердца
Выраженная дилатация правого предсердиякак нетипичный дебют кардиомиопатии,вызванной нарушением в гене LMNA
Авторы: Е.В. Борисова, С.А. Глебова, П.С. Козлов, Е.П. Бурлаченко
АО «Кардиоклиника»; Кузнецовская, 25, Санкт-Петербург, 196105
Осмотр пациентки: С.А. Глебова, П.С. Козлов, Е.В. Борисова
Выполнение трансторакальной ЭХО-КГ С.А. Глебова, П.С. Козлов
Выполнение КТ сердца Е.П. Бурлаченко
Написание текста – С.А. Глебова, Е.В. Борисова, П.С. Козлов, Е.П. Бурлаченко
Редактирование – Е.В. Борисова
Мутация гена LMNA, который кодирует два главных ламиновых белка А и С, вызывает целый спектр болезней, называющихся ламинопатией и включающих в себя дилатационную кардиомиопатию, различные типы мышечных дистрофий, липодистрофию, акрогерию и прогерию. Поражение сердечной мышцы при мутациях в гене LMNA в зарубежной литературе описывается как ‘lamin A/C heart disease’. Типичное течение данного заболевания включает в себя следующие этапы: наджелудочковые экстрасистолы, наджелудочковые аритмии, патологию проводящей системы сердца, гипокинетическую кардиомиопатию без дилатации и дилатационную кардиомиопатию. Однако в ряде случаев симптомы могут появляться беспорядочно или в комбинации. Мы представляем случай поздней диагностики ламинопатии, проявившей себя кардиомиопатией, миопатией и парциальной семейной липодистрофией. Особенность кардиомиопатии в том, что при дилатации всех четырёх камер наиболее выражена дилатация правого предсердия. Генетический анализ выявил нарушения в нуклеотидной последовательности в генах LMNA, ANO5, MYPN.
Ключевые слова: ламинопатия, дилатационная кардиомиопатия, аритмии, семейная частичная липодистрофия.
Финансирование. Исследование не имело спонсорской поддержки.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Dilatation of the right atrium, as atypical debut of cardiomyopathy caused by lamin A/C (LMNA) mutation.
E.V. Borisova, S.A. Glebova, P.S. Kozlov, E.P.Burlachenko.
История изучения ламинопатий насчитывает уже 20 лет, однако широкий спектр её клинических проявлений часто приводит к несвоевременной диагностике. Ассоциация ламинопатий с высоким риском развития внезапной смерти достигает 46%, что требует пристального внимания клиницистов к данной проблеме [1].
Ядерная ламина это белковая «сетка», выполняющая функцию каркаса ядра клетки, определяющая его размер и форму. Она состоит из четырёх ламиновых белков: А, B1, B2, C, которые способны полимеризироваться и образовывать организованную сеть, лежащую в основе внутренней мембраны ядра в большинстве соматических клеток. Белки А и С кодируются геном LMNA, мутация которого вызывает целый спектр болезней, называющихся ламинопатией, и включающих в себя дилатационную кардиомиопатию, различные типы мышечных дистрофий, липодистрофий, акрогерию и прогерию [2].
В 1999 году французские учёные впервые выявили первые четыре разновидности мутаций в гене LMNA у пациентов, страдающих нейро-мышечной дистрофией Эмери-Дрейфуса. У всех этих пациентов наблюдалась характерная триада симптомов: ранние контрактуры сухожилий, мышечная слабость в плечевых и бедренных группах мышц и дилатационная кардиомиопатия (ДКМП) с нарушениями в проводящей системе сердца. Авторы сделали вывод, что мутации в ядерной ламине являются причиной наследственных мышечных заболеваний [4]. В этом же году американские учёные опубликовали работу, демонстрирующую 5 новых мутаций LMNA гена у 11 пациентов, страдающих мышечной дистрофией Эмери-Дрейфуса аутосомно-доминантного типа. Данные мутации авторы связали с дилатационной кардиомиопатией и поражением проводящей системы сердца у этих пациентов [5]. На сегодняшний день известно несколько сотен мутаций в данном гене.
Заболевания сердца, связанные с патологией ламина А/С относятся к злокачественным, так как проявляются сердечной недостаточностью, часто требующей трансплантации сердца, желудочковыми аритмиями, нарушения проводящей системы, а также сопряжены с высоким риском внезапной смерти [7]. Несмотря на то что болезни сердца, связанные с патологией ламина А/С протекают тяжело и у мужчин, и у женщин, более злокачественные фенотипы и более тяжёлые исходы описаны у мужчин [lamin heart].
Считается, что 10% всех ДКМП обусловлены мутацией в гене LMNA. Поэтому эксперты выделили «красные флаги», которые указывают на генетическую причину заболевания. Например:
Липодистрофия, характерная для мутации в гене LMNA представляет собой семейную частичную липодистрофию типа 2. При данной форме липодистрофии у пациентов нормальное распределение жировой ткани в детстве, а в периоде пубертата жировая ткань исчезает с туловища и конечностей и накапливается области лица и шеи [9].
Пациентка, 28 лет. Жалоб не предъявляла. При плановом профилактическом осмотре было выявлено увеличение тени сердца, в связи с чем рекомендовано выполнение ЭХО-КГ и консультация кардиолога.
При объективном осмотре обращал внимание низкий процент жировой ткани в области туловища и конечностей, выраженная рельефность мускулатуры при незначительном снижении мышечной силы, «широкая шея» (за счёт выраженной аккумуляции жировой ткани в данной области). Складывалось впечатление о псевдогипертрофии мышц плечевого пояса и голеней (рис 1,2). АД 110/70 мм рт ст. ЧСС 48 ударов в минуту. Тоны сердца звучные, слабый систолический шум у основания мечевидного отростка. Дыхание везикулярное, хрипы не выслушиваются. При детальном расспросе пациентка сообщила, что рельефность мускулатуры и редкий пульс отмечается у неё с подросткового возраста. По данному поводу обращались к педиатру, патологии выявлено не было.
Псевдогипертрофия мышц голени.
Типичное перераспределение жировой ткани, аккумуляция в области шеи.
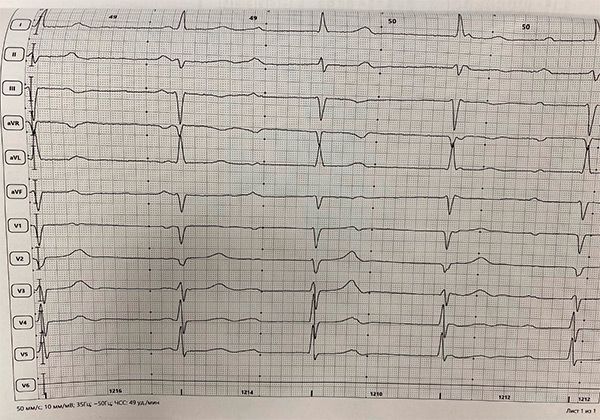
АВ-блокада 3 ст с ЧЖС 49 в минуту.
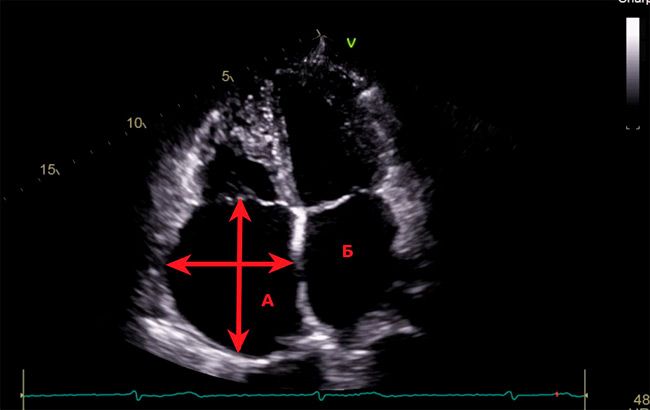
При выполнении ЭХО-КГ было выявлено значительное увеличение правого предсердия (86х75 мм, 190 мл), умеренное увеличение левого предсердия (передне-задний размер 45 мм), умеренное увеличение правого желудочка, трикуспидальная регургитация 2 степени (рисунок 4). Расчётное давление в ЛА 45 мм рт. ст. Размеры ЛЖ находились на верхней границе нормы. Глобальная сократительная способность ЛЖ сохранена. Митральная регургитация физиологическая. Патологические потоки через межжелудочковую и межпредсердную перегородки не визуализировались. Для уточнения диагноза была проведена компьютерная томография (КТ) сердца.
Эхокардиография, 4-х камерная проекция. Выраженная дилатация правого предсердия (86х75 мм). А-правое предсердие. Б-левое предсердие.
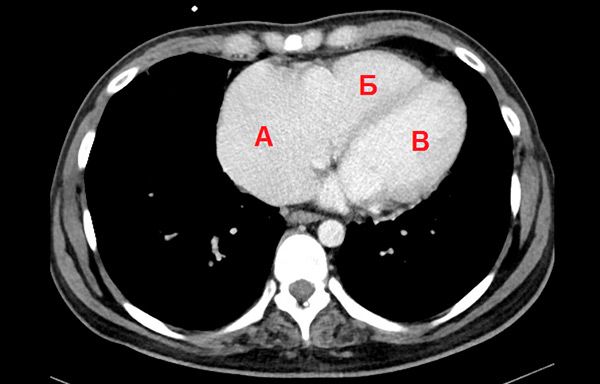
На КТ сердца было подтверждено увеличение правого предсердия, его относительные размеры 85х78х93 мм. Остальные камеры увеличены, однако умерено относительно правого предсердия (рис. 5).
КТ грудной клетки, аксиальная проекция. А-правое предсердие, Б –правый желудочек, В-левый желудочек.
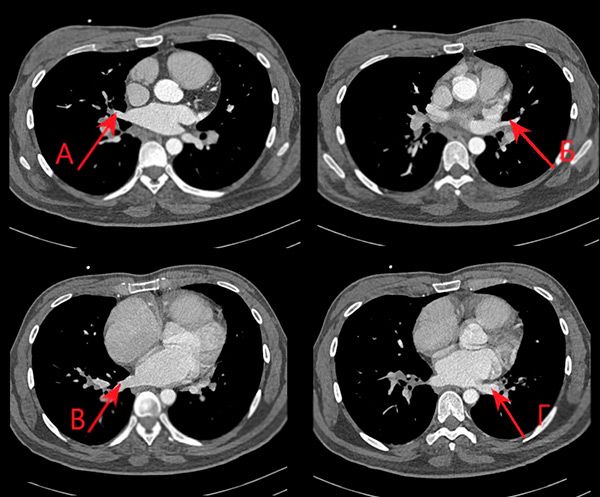
Данных за аномалии лёгочных вен не получено (рис. 6). Для исключения сообщения между полостями сердца был рассчитан показатель Qp-Qs, методом гибридной визуализации. Данный параметр оказался равен 1, что позволило исключить наличие внутрисердечного шунта. Размеры выходных трактов аорты и лёгочной артерии были определены с помощью КТ сердца. Интегралы линейных скоростей через клапаны были получены доплеровским методом при ЭХО-КГ.
КТ грудной клетки, аксиальная проекция. А-правая нижняя лёгочная вена, Б-левая нижняя лёгочная вена, В правая верхняя лёгочная вена, Г-левая верхняя лёгочная вена.
В биохимическом анализе крови было выявлено повышение КФК до 1521 ЕД/л. При проведении МРТ выявлено увеличение обоих желудочков с сохранением их сократительной способности (КДО ЛЖ 213 мл, КСО ЛЖ 95 мл, ФВ ЛЖ 56%, КДО ПЖ 254 мл, КСО ПЖ 128 мл, ФВ ПЖ 50%). Заключение: МР признаки дилатации всех камер сердца, наиболее выражено правого предсердия. Дополнительно пациентке была выполнена липидограмма, в которой не было выявлено нарушений. В связи с сочетанием идиопатического увеличения правых камер сердца с АВ блокадой 3 степени, с патологией мышц, с нарушением распределения жировой ткани пациентка была направлена на консультацию к генетику. При генетическом анализе были выявлены нарушения в нуклеотидной последовательности в генах LMNA, ANO5, MYPN. Кардиомиопатия, обусловленная мутациями ядерного гена ламина (LMNA), часто ассоциирована с нарушениями сердечного ритма, проводимости и различными скелетно-мышечными расстройствами. Мутации в гене ANO5 служат причиной развития поясно-конечностных мышечных дистрофий. Мутации в гене MYPN являются причиной миопатий. Пациентка была направлена на консультацию к аритмологу для решения вопроса о постановке ЭКС.
Особенностью данного случая является выраженное расширение правого предсердия, при умеренном увеличении остальных камер сердца.
Дилатационная кардиомиопатия (I42.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
* О пределение ВОЗ/МОФК, 1995
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Предполагается, что основная масса вторичных форм ДКМП (алкогольная, гипертензивная или ишемическая ДКМП) развивается, когда на фоне генетической предрасположенности к заболеванию, повышается гемодинамическая нагрузка на сердечно-сосудистую систему (например, во время беременности) или возникают факторы, которые оказывают прямое повреждающее действие на миокард (например, этиловый спирт).
— застой крови в малом и большом кругах кровообращения;
— относительная коронарная недостаточность и развитие ишемии миокарда;
— появление очагового и диффузного фиброза в миокарде;
— периферическая вазоконстрикция.
Вследствие чрезмерной активации нейрогуморальных систем (симпатоадреналовая система, ренин-ангиотензин-альдостероновая система, эндотелиальные факторы и др.) развиваются ремоделирование сердца и различные гемодинамические нарушения.
Эпидемиология
Клиническая картина
Cимптомы, течение
Основные клинические проявления ДКМП:
1. Систолическая ХСН (левожелудочковая или бивентрикулярная) с признаками застоя в малом и большом круге кровообращения.
Диагностика
Лабораторная диагностика
Общеклиническое и биохимическое исследование крови не выявляют характерных для ДКМП патологических изменений.
Определение нейрогормонов
Общепризнанным маркером, который позволяет определить дальнейшую тактику лечения больного, в настоящее время считают мозговой натрийуретический пептид, выделяющийся в ответ на растяжение кардиомиоцита. Повышение его концентрации в плазме крови в 2 раза по сравнению с нормой является предиктором неблагоприятного прогноза у пациентов с хронической сердечной недостаточностью.
Также предиктором сердечно-сосудистой заболеваемости и смертности считается содержание норадреналина в плазме крови.
Дифференциальный диагноз
1. Ишемическая болезнь сердца (ИБС)
Наиболее часто ДКМП дифференцируется с ИБС, в особенности у лиц мужского пола в возрасте 40-50 лет.
Основные отличия ДКМП и ИБС:
1.2 При ДКМП наблюдается расширение всех границ сердца, что подтверждается перкуссией, рентгенологическими исследованиями, ЭКГ, ЭхоКГ.
При ИБС на поздних стадиях развития, отмечается преимущественное расширение левой границы относительной сердечной тупости.
1.4 При коронарографии у больных ИБС, как правило, выявляются признаки атеросклеротического поражения коронарных артерий; при ДКМП артерии сердца интактны.
1.5 Для ДКМП более характерен ритм галопа.
3. Аортальный стеноз. У пациентов с тяжелым аортальным стенозом в стадии декомпенсации могут наблюдаться выраженная дилатация левого желудочка и снижение его сократимости. Вследствие падения сердечного выброса шум аортального стеноза становится слабее и может даже исчезнуть.
4. Аортальная недостаточность. Аортальная недостаточность приводит к перегрузке левого желудочка объемом.
5. Митральная недостаточность. Из всех приобретенных пороков сердца именно митральную недостаточность труднее всего отличить от ДКМП. Это связано с тем, что расширение митрального кольца и дисфункция сосочковых мышц, которые почти всегда присутствуют при ДКМП, сами по себе вызывают митральную недостаточность.
Первичный характер митральной недостаточности и о тот факт, что именно она привела к дилатации левого желудочка, а не наоборот, возможно предполагать если митральная недостаточность умеренная или тяжелая, если известно, что она возникла раньше дилатации левого желудочка, или если выявлены выраженные изменения митрального клапана при ЭхоКГ.
6. Митральный стеноз. Выраженное увеличение правого желудочка в некоторых случаях возникает при тяжелом митральном стенозe, высокой легочной гипертензии и правожелудочковой недостаточности. В результате увеличения правого желудочка на рентгенограмме грудной клетки видна увеличенная тень сердца, а также появляется пальпируемый и выслушиваемый III тон сердца.
7. Экссудативный перикардит. Перикардиальный выпот может обуславливать значительное расширение тени сердца и сердечную недостаточность, которые вызывают подозрение о наличии ДКМП. Исключить кардиомиопатию позволяет нормальная сократимость желудочков. Экссудативный перикардит надо исключить в первую очередь, поскольку он излечим.
Осложнения
Лечение
Немедикаментозное лечение: ограничение физических нагрузок, потребления поваренной соли, особенно при наличии отечного синдрома.
Медикаментозная терапия
Свойства:
— предупреждают некроз кардиомиоцитов и развитие кардиофиброза;
— способствуют обратному развитию гипертрофии;
— снижают величину постнагрузки (внутримиокардиальное напряжение);
— уменьшают степень митральной регургитации;
— применение ингибиторов АПФ достоверно увеличивает продолжительность жизни больных.
3. При наличии застоя крови в малом или/и в большом круге кровообращения применяют диуретики (тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме). В случае выраженного отечного синдрома указанные диуретики целесообразно комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон).
4. Нитраты (изосорбид-динитраты или изосорбид-5-мононитраты) применяют в качестве дополнительного средства при лечении пациентов с хронической левожелудочковой недостаточностью. Изосорбид-5-мононитраты (оликард, имдур) отличаются высокой биодоступностью и предсказуемостью действия, способствуют депонированию крови в венозном русле, уменьшают величину преднагрузки и застой крови в легких.
5. Сердечные гликозиды показаны пациентам с постоянной формой мерцательной аритмии.
У тяжелых больных с выраженной систолической дисфункцией левого желудочка и синусовым ритмом сердечные гликозиды применяются только в комбинации с ингибиторами АПФ, диуретиками под контролем содержания электролитов и с мониторингом ЭКГ.
Длительное применение негликозидных инотропных средств увеличивает смертность таких больных и поэтому не рекомендуется.
Кратковременное применение негликозидных инотропных препаратов (леводопа, добутамин, милринон, амринон) считается оправданным при подготовке больных к трансплантации сердца.
6. Поскольку в 30% случаев течение ДКМП осложняется внутрисердечным тромбозом и развитием тромбоэмболий, всем больным показан прием антиагрегантов: ацетилсалициловая кислота (постоянно) в дозе 0,25-0,3 г в сутки и другие антиагреганты (трентал, дипиридамол, вазобрал).
У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под контролем показателей коагулограммы. Дозы препарата подбираются так, чтобы величина МНО составляла 2-3 ед.
Хирургическое лечение
Другая гипертрофическая кардиомиопатия (I42.2)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Необструктивная гипертрофическая кардиомиопатия
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По локализации
— гипертрофия базальных отделов МЖП
— тотальная гипертрофия МЖП
— тотальная гипертрофия МЖП и свободной стенки ЛЖ
— гипертрофия верхушки сердца с возможным распространением на свободную стенку ЛЖ и перегородку
б) Симметричная (концентрическая)
II. По гемодинамической форме
III. По градиенту давления (при обструктивной форме)
IV. По клиническим проявлениям
V. По стадиям клинического течения
Этиология и патогенез
Выделяют несколько патогенетических механизмов развития заболевания:
— Гипертрофия межжелудочковой перегородки. В результате образовавшегося генетического дефекта в саркомере миокарда может развиваться непропорциональная гипертрофия межжелудочковой перегородки, которая в ряде случаев возникает даже в период эмбрионального морфогенеза. На гистологическом уровне изменения миокарда характеризуются развитием нарушений метаболизма в кардиомиоците и значительным увеличением количества ядрышек в клетке, что ведёт к разволокнению мышечных волокон и развитию в миокарде соединительной ткани (англ. феномен «disarray» — феномен «беспорядка»). Дезорганизация клеток сердечной мышцы и замещение миокарда соединительной тканью ведут к снижению насосной функции сердца и служат первичным аритмогенным субстратом, предрасполагающим к возникновению жизнеугрожающих тахиаритмий.
— Обструкция выходного отдела левого желудочка. Большое значение при ГКМП придают обструкции ВОЛЖ, которая возникает в результате непропорциональной гипертрофии межжелудочковой перегородки, что способствует контакту передней створки митрального клапана с межжелудочковой перегородкой и резкому увеличению градиента давления в ВОЛЖ во время систолы.
— Нарушение расслабления миокарда левого желудочка. Длительное существование обструкции и гипертрофии межжелудочковой перегородки приводит к ухудшению активной мышечной релаксации, а также к увеличению ригидности стенок ЛЖ, что обусловливает развитие диастолической дисфункции ЛЖ, а в терминальной фазе заболевания — систолической дисфункции.
— Ишемия миокарда. Важным звеном патогенеза ГКМП выступает ишемия миокарда, связанная с развитием гипертрофии и диастолической дисфункции ЛЖ, что приводит к гипоперфузии и увеличению разволокнения миокарда. В результате происходит истончение стенок левого желудочка, его ремоделирование и развитие систолической дисфункции.
Эпидемиология
Факторы и группы риска
Факторы риска внезапной смерти при гипертрофической кардиомиопатии:
— манифестация заболевания в молодом возрасте (до 16 лет),
— наличие в семейном анамнезе эпизодов внезапной смерти,
— частые синкопальные состояния,
— непродолжительные эпизоды желудочковой тахикардии, выявленные при 24-часовом мониторировании ЭКГ,
— патологическое изменение уровня артериального давления во время нагрузок.
Клиническая картина
Cимптомы, течение
ГКМП может манифестировать в любом возрасте. Клиническая картина обычно вариабельна, и пациенты могут оставаться стабильными длительный период времени.
Классическая триада симптомов при гипертрофической кардиомиопатии включает стенокардию напряжения, одышку при нагрузке и обмороки. Болевые ощущения в грудной клетке отмечаются у 75% больных с гипертрофической кардиомиопатией, классическая стенокардия напряжения— у 25%.
Одышка и часто сопутствующая ей боль в грудной клетке, головокружение, синкопальные и пресинкопальные состояния обычно встречаются при сохранённой систолической функции ЛЖ. Перечисленная симптоматика связана с возникновением диастолической дисфункции миокарда и другими патофизиологическими механизмами (ишемия миокарда, обструкция ВОЛЖ и сопутствующая митральная регургитация, ФП).
У значительного числа больных (5-28%) возникает фибрилляция предсердий, повышающая риск развития тромбоэмболических осложнений.
При объективном исследовании больных необструктивной формой гипертрофической кардиомиопатии отклонений от нормы может не быть, но иногда определяются увеличение продолжительности верхушечного толчка, IVтон сердца.
Диагностика
Фонокардиография. Весьма характерным, но неспецифичным, является патологическое усиление III и особенно IV тонов сердца.Важным признаком субаортальной обструкции является так называемый поздний, не связанный с I тоном, систолический шум ромбовидной или лентовидной формы с эпицентром на верхушке или в III-IV межреберье у левого края грудины. Он проводится в подмышечную область и реже на основание сердца и сосуды шеи. Отличительными особенностями шума, позволяющими заподозрить обструктивную ГКМП, служат специфические изменения его амплитуды и продолжительности при физиологических и фармакологических пробах, направленных на увеличение или уменьшение степени обструкции и связанной с ней митральной недостаточности. Подобный характер динамики шума имеет не только диагностическое значение, но и является ценным критерием дифференциальной диагностики ГКМП с первичными поражениями митрального и аортального клапанов. Шуму может предшествовать дополнительный тон, образующийся при соприкосновении митральной створки с межжелудочковой перегородкой.У части больных в диастоле регистрируется следующий за III тоном короткий низкоамплитудный шум притока, то есть относительного митрального или изредка трикуспидального стеноза. В последнем случае шум усиливается на вдохе. При значительной выраженности препятствия кровотоку определяется парадоксальное расщепление II тона вследствие удлинения периода изгнания левого желудочка пропорционально величине систолического градиента давления.
Рентгенологическое исследование грудной клетки. Данные рентгенологического исследования сердца мало информативны. Даже при значительной гипертрофии миокарда существенные изменения тени сердца могут отсутствовать, поскольку объем полости левого желудочка не изменен или уменьшен. У части больных отмечается незначительное увеличение дуг левого желудочка и левого предсердия и закругление верхушки сердца, а также признаки умеренной венозной легочной гипертензии. Аорта обычно уменьшена.
Допплерэхокардиография
Ни один из ЭхоКГ признаков ГКМП, несмотря на высокую чувствительность, не является патогномоничным.
Основные ЭХОКГ-признаки :
— Ассиметричная гипертрофия миокарда левого желудочка. Общепринятый критерий ГКМП — толщина межжелудочковой перегородки более 15 мм при нормальной или увеличенной толщине задней стенки ЛЖ. Учитывая, что заболевание генетически детерминировано, степень гипертрофии может быть различной. Тем не менее, наличие симметричной гипертрофии не исключает диагноз ГКМП.
Стресс-ЭхоКГ используется для выявления коронарной болезни сердца, сопутствующей ГКМП, что имеет важное прогностическое и терапевтическое значение.
Радионуклидная вентрикулография как наиболее воспроизводимый метод оценки систолической и диастолической функции не только левого, но и правого желудочка используется в основном для наблюдения за больными ГКМП в динамике и для оценки эффективности лечебных мероприятий.
Позитронно-эмиссионная томография представляет уникальную возможность для неинвазивной оценки регионарной перфузии и метаболизма миокарда. Предварительные результаты ее применения при ГКМП показали снижение коронарного расширительного резерва не только в гипертрофированных, но и неизмененных по толщине сегментах левого желудочка, что особенно выражено у больных с ангинозной болью. Нарушение перфузии часто сопровождается субэндокардиальной ишемией
При измерении давления в полостях сердца наиболее важное диагностическое и терапевтическое значение имеет обнаружение градиента систолического давления между телом и выносящим трактом левого желудочка в покое или при провокационных тестах. Этот признак характерен для обструктивной ГКМП и не наблюдается при необструктивной форме заболевания, что не позволяет исключить ГКМП при его отсутствии. При регистрации градиента давления в полости левого желудочка по отношению к его выносящему тракту необходимо удостовериться, что он обусловлен субаортальной обструкцией изгнанию крови, а не является следствием плотного схватывания конца катетера стенками желудочка при так называемой «элиминации» или «облитерации» его полости. Наряду с субаортальным градиентом важным признаком препятствия изгнанию крови из левого желудочка служит изменение формы кривой давления в аорте. Как и на сфигмограмме, она приобретает форму «пика и купола».У значительной части больных ГКМП, независимо от наличия или отсутствия субаортального градиента, определяется повышение конечно-диастолического давления в левом желудочке и давления на путях его притока — в левом предсердии, легочных венах, «легочных капиллярах» и легочной артерии. При этом легочная гипертензия носит характер пассивной, венозной. Увеличение конечно-диастолического давления в гипертрофированном левом желудочке обусловлено нарушением его диастолической податливости, характерным для ГКМП. Иногда, в терминальной стадии развития заболевания, оно усугубляется в результате присоединения систолической дисфункции миокарда.
Эндомиокардинальная биопсия левого или правого желудочков рекомендуют проводить в тех случаях, когда после клинического и инструментального обследования остаются сомнения относительно диагноза. При выявлении характерных патогистологических признаков заболевания делают заключение о соответствии морфологических изменений в миокарде клиническому диагнозу ГКМП.С другой стороны, обнаружение структурных изменений, специфичных для какого-либо другого поражения миокарда (например, амилоидоза) позволяет исключить ГКМП.
При наличии допплерэхокардиографии и магнитно-резонансной томографии ЭМБ для диагностики ГКМП сейчас практически не используется.
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальная диагностика проводится с рядом заболеваний, сопровождающихся развитием гипертрофии левого желудочка, прежде всего «сердце спортсмена», приобретенные и врожденные пороки, ДКМП, а при склонности к повышению АД — эссенциальную артериальную гипертензию. Дифференциальная диагностика с пороками сердца, сопровождающимися систолическим шумом, приобретает особо важное значение в случаях обструктивной формы ГКМП. У больных с очаговыми и ишемическими изменениями на ЭКГ и ангинозной болью первостепенной задачей является дифференциальная диагностика с ИБС. При преобладании в клинической картине признаков застойной сердечной недостаточности в сочетании с относительно небольшим увеличением размеров сердца ГКМП следует дифференцировать от миксомы предсердий, хронического легочного сердца и заболеваний, протекающих с синдромом рестрикции — констриктивного перикардита, амилоидоза, гемохроматоза и саркоидоза сердца и рестриктивнойкардиомиопатии.
Ишемическая болезнь сердца. Наиболее часто ГКМП приходится дифференцировать с хроническими и реже острыми формами ИБС. В обоих случаях могут наблюдаться ангинозная боль в области сердца, одышка, нарушения сердечного ритма, сопутствующая артериальная гипертензия, добавочные тоны в диастолу, мелко- и крупноочаговые изменения и признаки ишемии на ЭКГ.Важное значение для постановки диагноза имеет ЭхоКГ, при которой у части больных определяются свойственные ИБС нарушения сегментарной сократимости, умеренная дилатация левого желудочка и снижение его фракции выброса. Гипертрофия левого желудочка весьма умеренная и чаще носит симметричный характер. Впечатление о непропорциональном утолщении межжелудочковой перегородки может создавать наличие зон акинезии вследствие постинфарктного кардиосклероза в области задней стенки левого желудочка с компенсаторной гипертрофией миокарда перегородки. При этом, в противоположность асимметричной гипертрофии межжелудочковой перегородки как формы ГКМП, гипертрофия перегородки сопровождается гиперкинезией. В случаях заметной дилатации левого предсердия вследствие сопутствующей митральной регургитации при ИБС неизменно отмечается дилатация левого желудочка, несвойственная больным ГКМП. Подтвердить диагноз ГКМП позволяет обнаружение признаков субаортального градиента давления.При отсутствии ЭХОКГ- данных в пользу субаортальной обструкции дифференциальная диагностика значительно затрудняется. Единственно надежным методом распознавания или исключения ИБС в таких случаях является рентгеноконтрастная коронарография. У лиц среднего и старшего возраста, особенно у мужчин, необходимо иметь в виду возможность сочетания ГКМП с ИБС.
Осложнения
Течение заболевания может осложняться развитием таких осложнений, как:
Лечение
К общим мероприятиям относятся ограничение значительных физических нагрузок и запрещение занятий спортом, способных вызывать усугубление гипертрофии миокарда, повышение внутрижелудочкового градиента давления и риска ВС. Для предупреждения инфекционного эндокардита в ситуациях, связанных с развитием бактериемии, при обструктивных формах ГКМП рекомендуется антибиотикопрофилактика, аналогичная таковой у больных с пороками сердца.
Основу медикаментозной терапии ГКМП составляют препараты с отрицательным инотропным действием: β-адреноблокаторы и блокаторы кальциевых каналов (верапамил).
β-адреноблокаторы стали первой и остаются и по сей день наиболее эффективной группой лекарственных средств, применяемых в лечении ГКМП. их следует назначать больным независимо от выраженности градиента внутрижелудочкового давления в покое. Предпочтительно воздерживаться от назначения блокаторов β-aope-норецепторов с внутренней симпатомиметической активностью (пин-дол ол, окспренолол). Пропранолол назначают в дозе 240-320 мг в сутки и более (максимальная суточная доза — 480 мг), метопролол — в дозе 200 мг в сутки и более. Кардиоселективные блокаторы бета-адренорецеп-торов при гипертрофической кардиомиопатии не имеют преимуществ перед неселективными, так как в высоких дозах селективность практически утрачивается.
В случае противопоказаний к назначению блокаторов бета-адренорецепторов или неполного исчезновения симптомов альтернативой могут быть блокаторы кальциевых каналов. Среди блокаторов кальциевых каналов препаратом выбора является верапамил (изоптин, финоптин). Он обеспечивает симптоматический эффект у 65–80% больных. При назначении блокаторов кальциевых каналов необходима максимальная осторожность при наличии выраженной гипертрофии и очень высоком давлении наполнения левого желудочка. Следует иметь в виду, что блокаторы кальциевых каналов, включая верапамил, при длительном применении могут повышать диастолическое давление и снижать сердечный выброс. Лечение верапамилом следует начинать с назначения в низких дозах — по 20-40 мг 3 раза в сутки, постепенно повышая до суточной дозы 240-320 мг и более. Клиническое улучшение при приеме верапамила сопровождается повышением толерантности к физической нагрузке.
Для лечения аритмий используются антиаритмические препараты, из которых наиболее эффективными являются дизопирамид и амиодарон. Дизопирамид (ритмилен), относящийся к антиаритмикам IA класса, обладает выраженным отрицательным инотропным эффектом, у больных ГКМП способен снижать уровень обструкции выходного тракта левого желудочка, положительно влияет на структуру диастолы. Начальная доза обычно составляет 400 мг/сут с постепенным увеличением до 800 мг. При этом необходимо контролировать продолжительность интервала Q-T по ЭКГ.
Единственным препаратом, на фоне которого на сегодняшний день отмечено устранение желудочковой тахиаритмии, снижение частоты случаев внезапной смерти и улучшение прогноза заболевания, является амиодарон. Амиодарон назначают в суточной дозе 1200 мг в течение 5-7 дней, затем в суточной дозе 800 мг и 600 мг в течение 2-й и 3-й недель лечения с последующим переходом на поддерживающую суточную дозу 200 мг.
При отсутствии клинического эффекта от активной медикаментозной терапии симптоматичным больным III-IV функционального класса по классификации Нью-Йоркской ассоциации кардиологов с выраженной асимметричной гипертрофией МЖП и субаортальным градиентом давления в покое, равным 50 мм рт. ст. и более, показано хирургическое лечение ( ссылка на лечение из I42.1)
Прогноз
Необструктивные формы ГКМП обладают, в целом, более благоприятным течением с меньшей выраженностью ограничения функционального состояния и большей продолжительностью периодов стабилизации.Прогноз наиболее благоприятен при длительном бессимптомном течении заболевания и неотягощенном семейном анамнезе, особенно при верхушечной форме ГКМП. В отдельных таких случаях заболевание может не отражаться на продолжительности жизни.