Эко беременность что это такое простыми словами
Что нужно знать перед ЭКО?
Оглавление
Экстракорпоральное оплодотворение сегодня является популярной вспомогательной репродуктивной технологией. Его очень часто используют для преодоления бесплодия. Но что нужно знать и делать перед ЭКО? Об этом многие остаются неосведомленными. На самом деле для повышения шансов на зачатие и успешное дальнейшее вынашивание ребенка необходимо придерживаться целого ряда правил. Давайте разберемся, каких именно. Рассмотрим все особенности подготовки к экстракорпоральному оплодотворению.
Эффективность процедуры
Первое, что нужно знать перед ЭКО, это показатели эффективности метода. Не следует рассчитывать на то, что процедура позволит зачать ребенка с первой попытки. Даже сегодня, во время активного развития репродуктивных технологий, такой гарантии никто не даст. Важно понимать, что технология является сложной и желаемый результат позволяет получить не всегда.
Тем не менее эффективность ЭКО является достаточно высокой. С первой попытки беременность наступает у 35–40% женщин. Эффективность каждого следующего протокола возрастает в связи с более тщательным обследованием и подготовкой женщины и мужчины. Наиболее высокими шансы на зачатие являются у пар с трубным фактором бесплодия.
Как подготовиться?
Что нужно сделать перед ЭКО женщине?
Подготовку к экстракорпоральному оплодотворению всегда начинают заранее, за несколько месяцев (3–4) до цикла, в котором планируется проведение процедуры. В этот период очень важно обратиться к репродуктологу за консультацией. Он проведет качественную оценку всех результатов диагностики и при необходимости назначит дополнительные обследования. Также он подробно расскажет о том, как выполняется процедура и какие особенности имеет.
Обязательно подписывается и согласие пациентов на ЭКО. После этого экстракорпоральное оплодотворение вступает в основную фазу. Начинается непосредственная подготовка к нему.
Для повышения шансов на зачатие следует соблюдать целый ряд рекомендаций.
Какую диагностику пройти?
Что нужно обследовать перед ЭКО?
Оба партнера проходят комплексную диагностику.
У женщин она включает:
Также при необходимости проводятся рентгенография, компьютерная и томография внутренних органов и тканей.
Мужчины проходят обследование, включающее:
При необходимости могут проводиться и другие процедуры.
Важно! Если у из партнеров выявляются определенные заболевания, обязательно проводится их лечение. При этом процедура оплодотворения откладывается до выздоровления.
Какой протокол выбрать паре? Какие критерии выбора существуют?
Под протоколами экстракорпорального оплодотворения понимают комплексы мероприятий, которые направлены на обеспечение скорейшего успешного зачатия. Основное отличие между ними заключается в продолжительности и характере цикла, в рамках которого происходит развитие ооцита.
Выделяют следующие типы протоколов:
Подходящий протокол подбирается врачом, но только после уведомления пациентки обо всех особенностях программы. Также учитываются состояние и индивидуальные особенности женщины.
Сколько раз можно делать ЭКО?
Никаких ограничений на количество попыток в настоящий момент не выявлено. Благодаря этому делать ЭКО можно необходимое количество раз. для успешного зачатия достаточно всего одной процедуры. Другой паре может потребоваться 3–4 попытки. Невозможно определить это заранее. Но отчаиваться после неудачной попытки не следует. Врачи подберут оптимальную методику для каждой пары.
Несмотря на отсутствие жестких ограничений по количеству попыток, выделяют некоторые медицинские рекомендации.
Важно! Некоторым парам отказывают в проведении ЭКО. С чем это может быть связано? Отказ пара может получить, если во время использования вспомогательных репродуктивных технологий существует вероятность нанесения серьезного вреда здоровья. Именно поэтому первое, что нужно сделать перед ЭКО женщине и мужчине, это пройти обследование.
Альтернативные методы
ЭКО является сложной и дорогостоящей процедурой. Она рассматривается исключительно как альтернативное, но не основное средство при преодолении бесплодия. Поэтому сначала врачом всегда рассматриваются другие варианты терапии.
Также вместо ЭКО может проводиться искусственная инсеминация. Она заключается в принудительном введении в матку женщины партнерской или донорской спермы. Для процедуры используется специальный катетер. Методика особенно актуальна при нарушениях в женских половых путях или эректильной дисфункции у мужчины.
Важно! Следует всегда понимать, что ЭКО – крайняя мера. Ее использование рационально при наличии определенных причин бесплодия, которые невозможно преодолеть консервативно или хирургически. При этом пациенты обязательно консультируются репродуктологом на предмет:
Преимущества обращения в МЕДСИ
Экстракорпоральное оплодотворение: этапы по дням цикла
Экстракорпоральное оплодотворение (ЭКО) – репродуктивная технология, направленное на преодоление первичного или вторичного бесплодия у семейных пар и одиноких женщин. Этот комплекс диагностических и терапевтических мер позволяет людям, не способным к зачатию естественными путем, стать счастливыми родителями здорового ребенка. Пройти процедуру ЭКО в Москве вы можете в нашем центре репродуктивного здоровья «За Рождение». У нас имеется современное оборудование, эффективные медицинские препараты и, главное, квалифицированные и опытные врачи, которые помогут вам преодолеть природные ограничения.
Подготовка к процедуре ЭКО
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Как делают ЭКО?
Экстракорпоральный способ оплодотворения как репродуктивная технология появилась в 1977 году, когда британскими специалистами впервые успешно удалось применить ее на живом человеке, в результате чего на свет появился здоровый ребенок. Подобные попытки делались и ранее, однако предыдущие тесты на людях по тем или иным причинам были безуспешны. Постепенно из разряда научного эксперимента технология ЭКО по мере своего развития перешла в категорию общепринятых методов лечения бесплодия и сегодня используется во всем мире.
Суть этой технологии хорошо отражена в ее просторечном названии – «зачатие в пробирке». Традиционное ЭКО заключается в следующем:
Разумеется, данная схема сильно упрощена – на практике это долгий и кропотливый процесс, включающий дополнительные промежуточные этапы, необходимые для повышения вероятности успешного зачатия. ЭКО не следует путать с другой похожей процедурой – искусственным осеменением, которая заключается в принудительном введении спермы в матку. В этом случае само оплодотворение осуществляется естественным путем.
Протоколы ЭКО
Существует несколько протоколов (программ) ЭКО, различающихся длительностью, наличием дополнительных мер и условиями применения. В настоящее время используются следующие из них:
Стандартный протокол ЭКО включает этап стимулирования яичников гормональными препаратами с целью вызвать образование нескольких фолликулов (и, соответственно, яйцеклеток) за один менструальный цикл. Это позволяет получить большее число эмбрионов, что увеличивает шанс на успешное наступление беременности.
Как проходит протокол ЭКО?
В настоящее время стандартный протокол является наиболее распространенным, все остальные являются его отдельными разновидностями. Поэтому на его примере разберем этапы ЭКО по дням цикла.
Стимуляция яичников (2-3 день цикла, продолжительность – 10 дней). Этот этап заключается в инъекциях гормональных препаратов для роста фолликулов:
Тип гормональных препаратов, их дозировка, режим приема назначается индивидуально для каждой женщины. Контроль над развитием фолликулов и синтезом яйцеклеток осуществляется при регулярных посещениях врача с помощью ультразвукового обследования. На заключительном этапе назначается инъекция триггеров овуляции, и через 35-36 часов осуществляется пункция. С применением стимуляции яичников за 1 менструальный цикл можно получить от 2 до 20 здоровых яйцеклеток (в зависимости от протокола).
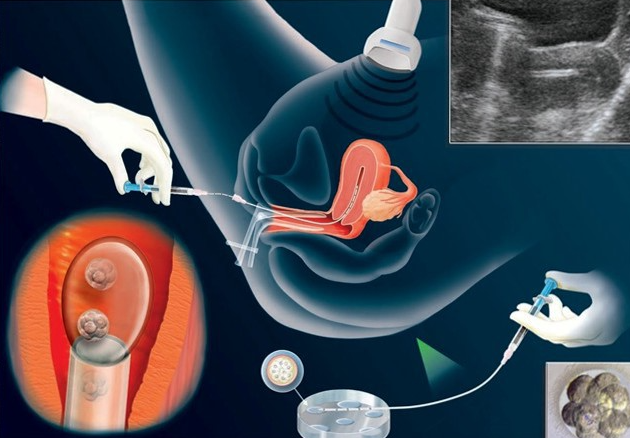
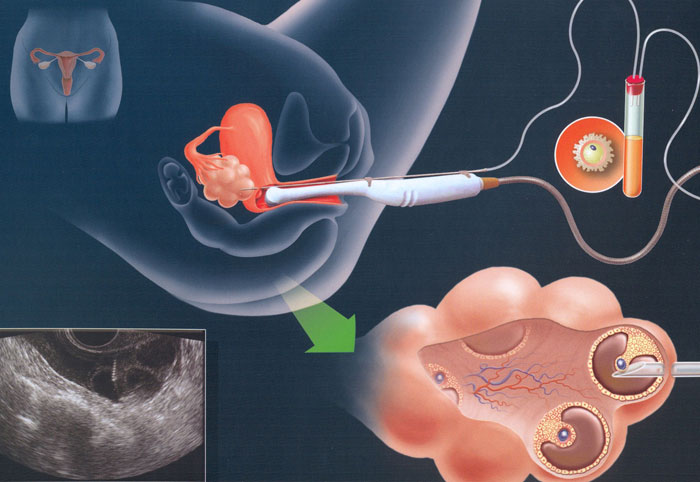
Пункция яичников (15-16 день цикла). После созревания фолликулов врач осуществляет забор созревших яйцеклеток. Для этого женщине, находящейся под общей анестезией, во влагалище вводится ультразвуковой датчик, под контролем которого (тоже трансвагинально) специальной иглой прокалывается задняя стенка влагалища и каждый фолликул. Их содержимое вместе с яйцеклетками аспирируется и передается специалисту-эмбриологу, который оценивает каждую половую клетку и выбирает из них наиболее жизнеспособные. Сама пункция яичников при ЭКО занимает 15-20 минут, но в течение нескольких часов пациентка остается под наблюдением.
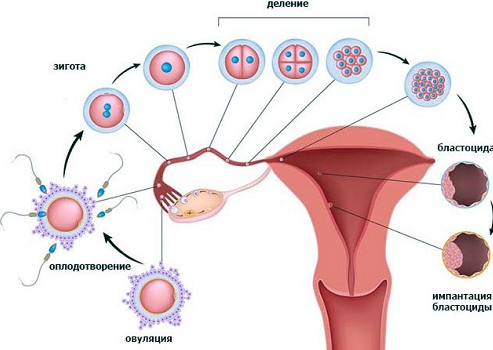
Оплодотворение (15-16 день менструации). Через 4-5 часов после получения фолликулярной жидкости отобранные яйцеклетки в инкубаторе смешиваются с концентрированной спермой. Для нормального зачатия необходимо, чтобы на 1 яйцеклетку приходилось примерно 50 тысяч жизнеспособных сперматозоидов. Если показатели спермы не удовлетворяют этому критерию, врач может назначить дополнительные тактики:
Оплодотворение осуществляется в инкубаторе, где поддерживаются условия аналогичные тем, при которых зачатие происходит естественным образом. При этом соединение сперматозоида и яйцеклетки (инсеминация) еще не означает оплодотворения – оно происходит позже.
Культивирование эмбрионов (2-6 дней). Спустя 16-18 часов после инсеминации уже проявляются первые признаки оплодотворения. Через 24-26 часов после соединения половых клеток эмбриолог проводит повторное исследование биологического материала и делает заключение об успешности/неуспешности оплодотворения.
Далее полученные эмбрионы содержатся в инкубаторе еще от 2 до 6 дней, в течение которых специалист наблюдает за их делением, оценивает качество и жизнеспособность зародышей. В настоящее время эмбрионы культивируются до достижения ими стадии бластоцисты, на которой они имеют больше шансов прижиться в матке.
Перенос эмбрионов. На 2-6 день после оплодотворения эмбрионы переносятся в полость матки женщины с помощью катетера. Как правило, для успешной имплантации достаточно 1-2 зародышей хорошего качества. Если эмбрионы недостаточно жизнеспособны, их количество при переносе увеличивают. Процедура осуществляется в клинике без наркоза и занимает в среднем 5-10 минут.
Оставшиеся после переноса здоровые эмбрионы сохраняются (криоконсервируются) для проведения возможных повторных циклов ЭКО, если текущая процедура не завершится успехом. По согласию обоих супругов эти зародыши также могут быть использованы как донорские для проведения экстракорпорального оплодотворения у других пациентов.
Если женщина по физиологическим или иным причинам не может выносить и родить ребенка, она может обратиться к услугам суррогатной матери. В этом случае ее оплодотворенная яйцеклетка подсаживается другой женщине, давшей на это добровольное согласие.
Перенос эмбрионов при ЭКО является последним этапом непосредственно самой процедуры. После него через 14 дней осуществляется анализ на хорионический гонадотропин и ультразвуковое обследование для подтверждения беременности.
Поддержка лютеиновой фазы при ЭКО
В естественном цикле менструации после овуляции вместо фолликула формируется временная железа (желтое тело). Она продуцирует небольшое количество гормонов (прогестерона и эстрогена), которые подготавливают организм женщины к вероятной беременности.
При ЭКО желтое тело продуцирует меньшее количество прогестерона в сравнении с «естественным» аналогом. Из-за этого изменения в организме женщины могут быть недостаточными для успешного наступления беременности. Поэтому сразу после пункции будущей матери назначаются дополнительные инъекции прогестерона, эстрогена или хорионического гонадотропина. Гормональная поддержка женщины осуществляется в течение всего первого триместра и направлена на поддержание нормального развития эмбриона после ЭКО.
Что делать после ЭКО?
Перенос эмбрионов в матку при ЭКО завершает эту процедуру, но для будущей матери начинается 9-месячный период вынашивания ребенка. Многие женщины опасаются, что после экстракорпорального оплодотворения необходимо в корне изменить свой образ жизни, отказаться от любой физической активности, обеспечить себе полный покой. Это не так – хотя некоторые аспекты действительно придется скорректировать, но какого-либо кардинального влияния данная процедура на повседневную деятельность не оказывает.
Женщинам, прошедшим процедуру экстракорпорального оплодотворения, нужно соблюдать следующие рекомендации:
После прохождения ЭКО женщине необходимо регулярно посещать гинеколога для обследований и проведения поддерживающей гормональной терапии. При появлении таких симптомов, как кровотечение, боли в животе, тошноты, рвоты, нужно срочно обратиться в клинику.
Вероятность наступления беременности после ЭКО
Экстракорпоральное оплодотворение на практике доказало свою эффективность в борьбе с бесплодием. Эта технология дает шанс стать родителями людям, которые не имеют никакой возможности зачать ребенка естественным путем.
Тем не менее, следует понимать, что результативность ЭКО может быть как положительной, так и отрицательной. Вероятность наступления беременности после этой процедуры составляет 50-70%, что сопоставимо с шансами на зачатие у здоровых людей при естественном оплодотворении. Эти числа могут изменяться в большую или меньшую сторону, что зависит от следующих факторов:
При неудачной первой попытке ЭКО оба родителя проходят дополнительные обследования для установления точной причины. По их результатам врач может назначить повторную процедуру или дополнительные меры, повышающие вероятность зачатия.
Осложнения при ЭКО
Необходимо также учитывать тот факт, что сама процедура ЭКО может нанести вред организму женщины. Как правило, наибольшую опасность представляет воздействие гормональных препаратов, назначаемых для ускорения роста и созревания фолликулов. При их передозировке, на фоне возможных эндокринных нарушений может возникнуть синдром гиперстимуляции яичников (СГЯ), который проявляется следующими симптомами:
Эти симптомы могут проявляться в различной степени в зависимости от тяжести СГЯ. Например, в легкой форме синдрома наблюдается только отек нижних конечностей, в средней и тяжелой – всего тела. Чтобы исключить любые негативные последствия, врач перед стимуляцией яичника назначает комплекс диагностических процедур, призванный выявить особенности гормонального фона, возможные сопутствующие заболевания (например, эндокринной системы) и т. д. В случае, если синдром гиперстимуляции все же наступил, специалист может скорректировать или полностью отменить курс гормональной терапии, применить дополнительные меры (плазмаферез, пункцию брюшной полости и т. д.).
К другим осложнениям, связанным непосредственно с самой процедурой экстракорпорального оплодотворения, относятся:
Любое из этих осложнений, независимо от вызвавшей их причины, является достаточным основанием для прерывания процедуры ЭКО.
Некоторые патологии, возникающие при экстракорпоральном оплодотворении, напрямую не связаны с этой процедурой, но могут развиться на ее фоне. Прием гормональных препаратов способен привести к эндокринным нарушениям, спровоцировать аутоиммунные заболевания, обострить хроническое протекание воспалительных процессов и т. д.
В заключение
Экстракорпоральное оплодотворение, являясь эффективным методом борьбы с бесплодием, требует от обоих родителей максимальной ответственности. Перед процедурой семейные пары и одинокие женщины проходят предварительную консультацию с врачом, который информирует их о шансах на наступление беременности, возможных осложнениях, дает соответствующие рекомендации по подготовке к процедуре. Этот этап необходим в том числе по психологическим причинам – он дает будущим родителям возможность объективно оценить свою готовность к ЭКО.
Важное значение имеет также вопрос – где лучше делать ЭКО? Из-за высокой сложности этой технологии, а также строгого государственного регулирования в данной области такие услуги предоставляют только крупные медицинские центры, имеющие соответствующую лицензию. Однако, они различаются по уровню оснащения, подготовки персонала и другим параметрам, поэтому выбирать клинику для ЭКО необходимо тщательно. В медицинском центре «За Рождение» есть все необходимое для того, чтобы шансы на успешное наступление беременности были максимально высокими, а сама она протекла без осложнений. Чтобы узнать подробнее о наших услугах, звоните по телефону +7 (800) 222-40-58.
Методы ЭКО: в чем суть?
Лечение бесплодия методом ЭКО (экстракорпорального оплодотворения) сегодня является общераспространенной медицинской практикой. Однако, в отношении этой вспомогательной репродуктивной технологии у значительной части населения до сих пор сохранилось много предубеждений, порождающих страх и недоверие. Часто именно они мешают бесплодным женщинам получить адекватную медицинскую помощь и обрести возможность иметь детей.
Суть метода ЭКО
У всех раздельнополых видов живых существ на нашей планете оплодотворение представляет собой слияние двух половых клеток (сперматозоида и яйцеклетки) с образованием зародыша, который затем развивается в полноценный живой организм. У человека этот процесс в норме происходит при половом акте, в результате которого сперма попадает в маточную полость женщины.
Однако, у некоторых людей зачатие невозможно из-за анатомических нарушений половых органов, сексуальной дисфункции, низкого качества половых клеток, гормональных расстройств, индивидуальной несовместимости генетического материала и по иным причинам. В таких случаях назначается метод ЭКО (экстракорпорального оплодотворения), который заключается в следующих процедурах:
Главным отличием экстракорпорального оплодотворения от естественного заключается в том, что оно осуществляется вне организма женщины и представляет собой контролируемый процесс. Также необходимо процедуры ЭКО и искусственной инсеминации – последняя выполняется путем переноса отобранной и подготовленной спермы в матку женщины с помощью катетера. В этом случае само оплодотворение происходит в женском организме.
Протоколы ЭКО
Существуют различные виды ЭКО, разница между которыми заключается в наличии и продолжительности гормональной стимуляции яичников:
Существуют и другие разновидности экстракорпорального оплодотворения, различающиеся характером и продолжительностью гормонального воздействия. Врач-репродуктолог предварительно использует различные методы диагностики перед ЭКО (анализы мочи, крови и влагалищных мазков, УЗИ и т. д.) для проверки пациентки на наличие противопоказаний, и только после ее прохождения выбирает конкретный протокол.
Дополнительные виды ЭКО
Несмотря на достаточное развитие экстракорпорального оплодотворения, его эффективность далека от 100%. Для повышения шансов на наступление успешной беременности методом ЭКО используются следующие вспомогательные репродуктивные технологии:
Использование этих ВРТ в методе ЭКО позволяет существенно повысить вероятность успешного зачатия, вынашивания и рождения ребенка, однако в некоторых случаях сталкивается с определенными этическими и законодательными ограничениями, осуждением со стороны общественности или отдельных групп населения.
Эффективность ЭКО
Вероятность забеременеть методом ЭКО зависит от множества факторов – возраста пациентки, наличия у обоих родителей генетических нарушений, аномалий половых органов, эндокринных заболеваний и т. д. В среднем результативность 1 попытки экстракорпорального оплодотворения с минимальным гормональным вмешательством составляет 25-30%, что сравнимо с шансами забеременеть у абсолютно здоровых родителей естественным образом. При использовании вспомогательных технологий (стимуляции яичников, ИКСИ, донорских программ и т. д.) этот показатель может возрасти до 60-70%. Однако о 100-процентной эффективности метода ЭКО не будет утверждать ни один профессиональный репродуктолог. Зачатие – очень сложный процесс, который современная наука только начинает постигать.
Многих родителей также волнует вопрос безопасности ЭКО – именно распространенные в интернете «страшилки» часто отталкивают от этой процедуры. Сегодня можно с уверенностью утверждать, что экстракорпоральное оплодотворение является безопасной процедурой, риски которой не превышают таковые при естественном зачатии. При прохождении ЭКО у квалифицированных специалистов в лицензированном медицинском учреждении вероятность возникновения осложнений (многоплодной или замершей беременности, выкидышей, мертворождения и т. д.) даже ниже, так как врач в большей степени контролирует процессы отбора жизнеспособных клеток, самого оплодотворения и имплантации эмбрионов.
Что такое ЭКО?
Оплодотворение не в естественных условиях материнской матки, а во внешней среде — в лаборатории и под контролем медицинских специалистов по вспомогательным репродуктивным технологиям – может стать способом преодоления бесплодия для многих пар, которые не могут зачать ребенка обычным путем.
Что значит ЭКО и как появилась процедура?
Это методика экстракорпорального оплодотворения — один из наиболее широко известных видов вспомогательных репродуктивных технологий. Протокол ЭКО в центре вспомогательной репродукции включает ряд этапов:
Наступление беременности фиксируется, когда эмбрионы (один или несколько) имплантируются в слизистую оболочку матки. Рекомендуется имплантировать несколько, так как не каждая оплодотворенная яйцеклетка может стать жизнеспособным эмбрионом.
Цикл протокола ЭКО как процесс занимает несколько месяцев. Иногда методика срабатывает с первой попытки, но нередко требуется более одной попытки, чтобы забеременеть. Эта методика определенно и с высокой вероятностью увеличивает шансы на беременность при диагностированных проблемах с фертильностью, хотя и не дает 100% гарантию.
Любые не имплантированные эмбрионы могут быть заморожены в жидком азоте метом криоконсервации для будущих циклов ЭКО, сохраняемых в центрах или клиниках.
История развития ЭКО
История успеха уникального метода экстракорпорального (буквально, «вне тела», т.е. вне матки женщины) оплодотворения насчитывает более полувека. В 1959 году произошло первое рождение млекопитающего (кролик) в результате «зачатия в пробирке», а в 1978 году родился первый в мире человеческий ребенок, зачатый с помощью этого методом.
С развитием медицины методика превратилась из научных исследований в эффективное клиническое лечение бесплодия. Процесс ЭКО претерпел множество усовершенствований, и сегодня во всем мире с его помощью проходят миллионы родов.
Дети ЭКО
Множество исследований, в т.ч. лонгэтюдных (в течение нескольких лет), проводимых в различных клиниках мира уверенно доказали, что дети, зачатые естественным путем и «в пробирке», в медицинским плане не имеют отличий по состоянию здоровья и остальным показателям никаких статистических различий. Беременность у женщин протекала также без различий.
Виды ЭКО
Процедура ЭКО включает два основных подхода:
ЭКО в естественном цикле
Процесс как проходит эко, от момента созревания яйцеклетки контролируют с помощью УЗИ. Далее осуществляются, как и в других протоколах: интравагинальная пункция фолликула, экстракорпоральное оплодотворение и последующее внедрение эмбриона. Важно — не требуется сопроводительная прогестероновая терапия.
Минус — высока вероятность упустить момент выхода яйцеклетки, т.к. естественная овуляция неподконтрольна стороннему влиянию инъекционных гормонов и может произойти до пункции. Преимущество – отсутствие внушительного медикаментозного воздействия.
Диагностика бесплодия
Для пациентов с проблемами фертильности (невозможности забеременеть естественным путем): первичное, вторичное или необъяснимое бесплодие), ЭКО может стать единственным шансом на успешную беременность. Но, прежде чем определять показания, обоим партнерам необходимо пройти диагностическое обследование для выявления причин бесплодия, чтобы понять, что именно возможно мешает зачатию.
Проходит в несколько этапов. Первый включает:
Цель второго этапа – детализировать результаты начального обследования и сузить варианты. Для женщин:
Третий этап – дообследование, если причина не выявлена на предыдущих:
Показания и противопоказания к ЭКО
Прежде чем подготовка к ЭКО будет начата, будущая мама должна тщательно проанализировать все «за» и «против», кому методика показана и какие противопоказания существуют для экстракорпорального метода зачатия.
Забеременеть ЭКО можно и показано как эффективный метод при условии неэффективности и безрезультатности прочих методов лечения бесплодия, или если его шанс на успешность беременности выше, нежели при других видах терапии.
Гинекология доказывает, что для женщин экстракорпоральное оплодотворение может стать альтернативой естественному зачатию при диагностированном бесплодии следующего генеза:
Для мужчин: нарушение производства или функции сперматозоидов (низкая концентрация, плохая подвижность, отклонения в размере и форме).
Противопоказаниями для процедур экстракорпорального оплодотворения являются факторы угрозы жизни самой пациентки и здоровья ее будущего ребенка:
Как сделать ЭКО: подготовка к программе

Для мужчины предварительные стадии не требуют особой сложности, правила те же, что и при сдаче материала донора спермы:
Предварительные этапы для женщины перед началом цикла ЭКО более сложные и включают:
После прохождения обследования и одобрения процедуры ЭКО, женщине назначается гормональная стимуляция функции яичников.
Как проводят ЭКО: технология экстракорпорального оплодотворения
Вопрос, как провести ЭКО — сложный и процесс — волнует многих. Цикл начинается с серии диагностических тестов, чтобы оценить факторы бесплодия пары и выяснить потенциал ЭКО как стратегию лечения бесплодия. После того, как врачами было принято решение об эффективности метода экстракорпорального оплодотворения, зрелые ооциты извлекают из яичников женщины (или по естественному протоколу, или с применением стимулирующих инъекций). При необходимости используется донорская(из банка спермы) или заранее взятая партнерская сперма. Яйцеклетки инкубируют в контейнере с физраствором и добавляют сперматозоиды для процесса оплодотворения и последующего формирования эмбриона.
Эмбрионы после оплодотворения инкубируются в течение 2-5 дней в условиях, идентичных полости женской матки. Они готовы к имплантации, когда достигают размера 8 клеток. Эмбрионы переносятся в матку через цервикальный канал шейки с помощью катетера. После успешной имплантации эмбриона в ткани эндометрия, он будет расти и развиваться, так же как зародыш, зачатый естественным путем, и даст начало беременности.
Контролируемое стимулирование функции яичников при ЭКО
С помощью гормональных иньекций антагонистов гонадотропин-рилизинг гормона (ГнРГ) у женщины «выключают» работу ее собственной гормоноальной регуляции для возможности внешнего контроля функции ее яичников. ГнРГ блокируют функции яичников — фаза регуляции.
В последующую фазу — стимулирующую женщина принимает 2-3 недели гонадотропины, стимулирующие активный рост фолликулов и ускоренное созревание яйцеклеток в яичниках. При достижении фолликулами предовуляторных параметров, назначаются еще гормоны-триггеры овуляции, которые завершают созревание ооцитов. Потом проводят пункцию и через 4-5 дней осуществляется подсадка эмбрионов в матку с гормональная поддержкой прогестероном до фиксации положительного теста беременности.
Короткий протокол подразумевает стимуляцию уже на 3-й день менструального цикла, считая от фазы стимуляции. Работа гипофиза по продуцированию гормонов тормозится от 1-го первого дня протокола до момента интравагинальной пункции фолликулов. Потом также назначают гонадотропины, идет подготовка фолликулов к овуляции препаратами ХГЧ. Делают пункцию и далее по тактике долгого протокола.
Пункция фолликулов
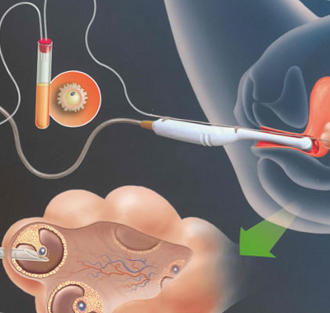
Оплодотворение яйцеклеток
Стандартные процедуры ЭКО-оплодотворения ооцитов вне женского организма, включая интрацитопластическую инъекцию сперматозоидов, проходит в лабораторной среде спустя 3-6 часов после трансвагинальной пункции, «в пробирке», хотя скорее в ее роли выступает чашка Петри. За этот период ооциты дозревают и готовы к оплодотворению. Далее их смешивают с эякулятом или отсепарированными сперматозоидами криосохраняемой спермы (т.е. без семенной жидкости). Далее, полученную среду помещают в инкубатор, поддерживающий постоянные условия температуры, влажности и кислотности среды, для первичного эмбриогенеза.
Получение спермы
Семенной биоматериал для ЭКО собирается заранее до момента извлечения яйцеклетки. Мужчина должен воздерживаться от секса в течение 3-6 суток до сбора спермы, иногда образец эякулята может быть получен и заморожен задолго. Сперматозоиды после получения образца будут надлежащими образом подготовлены для оплодотворения заранее подготовленных яйцеклеток в лаборатории «в пробирке».
Перенос эмбрионов в матку
Методика ЭКО подразумевает помещение здоровых эмбрионов в матку женщины с помощью медов лапароскопии под наркозом. Они обычно имплантируют в матку или замораживают для последующего использования примерно через два дня после оплодотворения, когда эмбрионы достигают размера восьми клеток. Эмбрионы переносится в матку через цервикальный канал шейки матки. За один цикл можно перенести несколько эмбрионов. Но стоит принимать в расчет риски многоплодной беременности.
Дополнительные манипуляции при культивировании эмбрионов
Оплодотворенные эмбрионы инкубируются в особой среде, имитирующей условия внутри матки, на протяжении нескольких суток. Они начинают расти, он и готовы к имплантации в матку, когда достигают размера восьми клеток. В этот момент клетки начинают дифференцироваться. В этот момент клетки начинают дифференцироваться.
Дополнительными опциями считаются:
Контроль и поддержка беременности
Сохранение здоровой беременности вследствие экстракорпорального оплодотворения в первую очередь значит предотвращение гестационных осложнений. Самой распространенной причиной которых являются гормональный дисбаланс после протокола проведения ЭКО. Эти проблемы могут быть вызваны поступлением высоких доз инъекционных гормонов на подготовительном этапе проведения гормональной стимуляции активности яичников — резким повышением концентрации в крови эстрогенов. Гормональные всплески – осложнение, которое может вызвать сосудистые нарушения.
Последствия ЭКО
Метод имеет большую вероятность приживаемости эмбрионов и показатели безопасности. Негативные последствия с помощью методов современной медицины практически сведены к нулю. Статистически достоверные исследования научных работ последних лет показали, что дети, рожденные естественным и экстракорпоральным путем в своем развитии, не уступают друг другу, метод не имеет негативных последствий в плане здоровья.
Эффективность ЭКО
Дети ЭКО, рожденные «нетрадиционным» путем, могут дарить радость родительства своим папам и мамам, так же, как и рожденные естественно. Проблема в неидеальной эффективности метода (но 100% результативности не может дать никто). Положительный эффект 35-40%, т.е. практически каждая вторая попытка происходит и заканчивается успешной беременностью.
Проблемы ЭКО
Осложнения после процедуры ЭКО опасны в первую очередь для женского организма.
Риски экстракорпорального зачатой беременности включают:
Этические вопросы ЭКО
Можно ли делать донорское ЭКО или зачатие «искусственным» методом с точки зрения современных представлений об этике? Хотя ранее считалось, что новая жизнь может зародиться лишь естественно-биологическим путем, современные научные представления расширили эту концепцию. Вопрос как провести ЭКО — донорское или от яйцеклеток биологической матери – значит абсолютно легитимный с точки зрения любой этики метод зачатия нового человека и не несет ничего негативного.
Беременность после ЭКО ничуть не отличается от таковой вследствие естественным путем. Любые вопросы о создании новой жизни и души — есть реализация законного права семьи родить и воспитывать ребенка.
Сколько стоит искусственное оплодотворение в медицинских центрах Украины?
Любой авторитетный центр ЭКО и вспомогательных репродуктивных технологий имеет возможность сделать все этапы цикла с максимальной безопасностью и гарантией по приемлемо цене. Сколько конкретно это будет стоить для конкретных пациентов, может зависеть от типа протокола, сложности и т. д.
Цены на программы ЭКО
Процедура донорского ЭКО в центрах репродуктивной медицины Украины не относится к бюджетным услугам, но высокие результаты полностью оправдывают стоимость. Поэтому в репродуктивных центрах Украины часто осуществляются специальные программы со льготными скидками для отдельных случаев (молодые семьи, благотворительные программы и пр.). А финансовая проблема, сколько стоит провести ЭКО в Украине, может быть решена за счет ресурсов страховой медицины.