нейрофиброматоз 2 типа история болезни
Нейрофиброматоз: отражение проблемы в глазах
О клинической картине и типичных нарушениях развития при различных типах нейрофиброматоза — Вера Липковская, Анна Чистопрудова, члены рабочей группы по нейрофиброматозу мрбоои «Союз пациентов и пациентских организаций по редким заболеваниям», ассоциаты европейской организации NF PATIENTS UNITED.
ГЕНЕТИЧЕСКОЕ ОТКЛОНЕНИЕ
Нейрофиброматоз, также известный как болезнь (синдром) Реклингхаузена, представляет собой генетическое заболевание, которое, по разным
данным, наблюдается примерно у 1 из 2500-3500 новорожденных детей. Возникновение болезни может быть обусловлено наследственными факторами,
а в ряде случаев — спонтанной мутацией генов. Гены, ответственные за возникновение нейрофиброматоза, локализованы на длинном плече 17 хромосомы 17q11.2, в которой содержится информация, ответственная за синтез нейрофибромина и других белков. Ген НФ-1 выступает как супрессор опухолевых
процессов, а потому в результате мутации нарушается общий иммунитет к
возникновению опухолей, которые в большинстве случаев являются доброкачественными.
Первые упоминания о данной болезни встречаются в литературе XIX в.,
когда ирландским хирургом Робертом Смитом в отдельную группу были выделены пациенты с опухолями на нервных тканях. Впоследствии заболевание
было описано в 1882 году в монографии немецкого патологоанатома Фридриха фон Реклингхаузена, который описал клиническую картину и патологические основы появления нейрофибром (доброкачественных опухолевых образований). В 1937 году австрийский офтальмолог Карл Лиш описал узелки
Лиша (Lisch nodules) у пациентов с нейрофиброматозом. В 1956 году исследователь Франк Кроуэ и его коллеги впервые определили, что данное заболевание является наследственным и передается потомству в
50% случаев. В 1988 году Национальные институты здравоохранения США (National In itutes of Health Consensus
Development) провели первую конференцию по нейрофиброматозу с целью выработки последовательных критериев его диагностики. По итогам конференции был принят
доклад, в котором выделялось 7 типов нейрофиброматоза.
3 ТИПА ЗАБОЛЕВАНИЯ
В настоящее время в зарубежной практике принято
выделять 3 типа заболевания: нейрофиброматоз I типа, нейрофиброматоз II типа и шванноматоз.
Для удобства нейрофиброматоз I типа и нейрофиброматоз II типа далее также будут сокращенно именоваться НФ1 и НФ2 соответственно.
Диагноз нейрофиброматоз I типа может быть поставлен
при наличии сочетания двух и более симптомов:
появляются в течение первых 2 лет жизни;
Указанные симптомы проявляются у пациентов в различные периоды жизни и практически на всем ее протяжении. Часть из них формируется в течение первых двух
лет жизни, другие к 5-7 годам, и т.д.
Помимо собственно клинической картины заболевания, оно также может стать причиной задержки развития, когнитивных нарушений, проблем психосоциального характера, нарушения координации и т.д.
Выделяют следующие основные группы нарушений в развитии при НФ1, часто являющиеся причиной низкой успеваемости при обучении: моторные навыки; речевые навыки; письмо; память, внимание и мышление;
визуально-пространственное восприятие; проблемы с планированием и организацией; проблемы с поведением и социальным взаимодействием.
Во многих случаях у пациентов с НФ1 наблюдаются расстройства аутистического спектра (РАС) и синдром дефицита внимания и гиперактивности (СДВГ), депрессивные и тревожные состояния.
Нейрофиброматоз — не приговор, и случается, что люди с данным заболеванием живут, совершенно не подозревая о его наличии, пока не проявится какой-либо из клинических симптомов, иногда уже во взрослом возрасте. Вместе с тем, многие пациенты постоянно находятся в зоне риска, поскольку заболевание неизлечимо и может дать осложнение в любой момент. Именно поэтому вопрос своевременной диагностики и доступного медицинского обслуживания стоит особенно остро, так
как пациенты с НФ1 должны постоянно наблюдаться у дерматолога, невролога, ортопеда, офтальмолога, кардиолога, онколога, психолога.
К сожалению, сегодня пациентам с НФ1 в России, особенно, в регионах, не так просто получить качественное медицинское обслуживание в силу того, что не все врачи
имеют большой опыт и знания в области данного заболевания. Понимание особенностей клинической картины НФ1 и дальнейшее изучение и обобщение опыта в этой сфере поможет обеспечить людям, страдающим данным заболеванием, более качественную поддержку и улучшить тем самым качество их жизни.
Нейрофиброматоз II типа встречается реже, примерно у 1 из 50 000 новорожденных. Молекулярно-генетические исследования выявили принципиальные отличия в патогенезе НФ1 и НФ2, которые представляют собой разные заболевания и
требуют дифференцированного клинического подхода. НФ2 формально является аутосомно-доминантным генетическим заболеванием. Возникающие при НФ2 опухоли являются доброкачественными, но биологически более агрессивными, чем при НФ1.
Диагноз нейрофиброматоз II типа может быть поставлен при наличии сочетания двух и более симптомов:
При НФ2 происходит развитие опухолей на восьмом черепно-мозговом нерве и вестибулярных нервах, что зачастую вызывает давление на слуховые нервы и приводит к потере слуха, и данная угроза сохраняется на протяжении всей жизни. Также примерно в подростковом возрасте появляются: звон в ушах, онемение лица,
головокружение, нарушение баланса тела, хронические головные боли. При наличии опухолей спинного мозга возможно онемение других частей тела.
В течение последних нескольких лет зарубежные ученые ведут дискуссию о пересмотре диагностических критериев НФ2. В частности, в очередной раз намерение
по пересмотру озвучивалось его инициаторами в рамках Международной конференции по нейрофиброматозу, прошедшей осенью 2018 года в Париже (Франция). Шванноматоз, также иногда именуемый нейрофиброматоз III типа, представляет собой крайне редкое генетическое заболевание, встречающееся с частотой примерно 1 случай на 1,7 млн человек. Впервые данное заболевание было описано
у пациентов из Японии, у которых наблюдались множественные кожные шванномы, опухоли ЦНС и другие неврологические осложнения, однако в отсутствие типичных для НФ клинических симптомов.
В основном, типичные для НФ2 и шванноматоза доброкачественные опухоли вырастают из т.н. шванновских клеток — глиальных клеток, образующих миелиновую оболочку нервов. В случае, когда шванновские клетки начинают бесконтрольно распространяться, они образуют своего рода капсулу, которая называется шванномой.
Несмотря на то, что сами по себе шванномы являются доброкачественными, их наличие может стать опасным в случаях, когда их разрастание приводит к сдавливанию нервов, возникновению хронических болей, что зачастую обусловливает
необходимость хирургического вмешательства или применения других методов
лечения. В частности, хронические боли у пациентов с шванноматозом являются предметом углубленного изучения в зарубежной науке, поскольку их наличие
крайне негативно сказывается на качестве жизни пациентов.
Международный неврологический журнал 5 (43) 2011
Вернуться к номеру
Клинический случай нейрофиброматоза второго типа с множественными опухолями головного и спинного мозга
Авторы: Кушнир Г.М., д.м.н., профессор, заведующий кафедрой нервных болезней с курсом неврологии ФПО, Самохвалова В.В., к.м.н., ассистент кафедры нервных болезней с курсом неврологии ФПО, Крымский государственный медицинский университет им. С.И. Георгиевского, г. Симферополь
Версия для печати
В статье представлены основные диагностические критерии нейрофиброматоза 1-го и 2-го типа. Особенностью описанного клинического случая пациента с нейрофиброматозом 2-го типа является наличие множественных опухолей головного и спинного мозга при практическом отсутствии кожных изменений и экстраневральной патологии.
Нейрофиброматоз, диагностические критерии, множественные опухоли центральной нервной системы.

В литературе НФ 2-го типа (НФ 2) впервые описан в 1822 г. шотландским хирургом Wishart. НФ 1-го типа (НФ 1) был изучен в 1882 г. учеником Вирхова von Recklinghausen.
В 1916 г. Cushing в своей научной работе объединил эти заболевания под общим названием «болезнь Реклингхаузена». Однако после молекулярно-генетических исследований (результаты опубликованы в 1985 и 1987 гг.) были выявлены принципиальные отличия в патогенезе НФ 1 и НФ 2 и доказано, что это совершенно разные заболевания, требующие дифференцированного клинического подхода [3, 4, 6, 14, 15].
В литературе описано всего восемь типов нейрофиброматоза, однако в последнее время большинство из них (кроме НФ 2) считаются абортивными формами НФ 1 и в качестве самостоятельных нозологических форм не выделяются. Исключениями могут быть сегментарный нейрофиброматоз (НФ 5), когда типичные проявления НФ 1 локализуются в одном или нескольких соседних дерматомах (встречается крайне редко, обычно не наследуется), и не входящий в число восьми спинальный нейрофиброматоз, при котором симметрично поражаются все спинальные корешки (описано только несколько наблюдений) [6].
НФ 1 и НФ 2 являются аутосомно-доминантными генетическими заболеваниями без какого-либо расового или полового преобладания. Их локусы находятся соответственно на хромосомах 17q11.2 и 22q12.2 [3, 6, 14, 16]. Расположенные здесь гены кодируют синтез супрессоров опухолевого роста (белков нейрофибромина и мерлина), которые обеспечивают динамический контроль клеточного роста [13]. Наибольшее значение этот белок имеет в регулировании пролиферации клеток нейроэктодермального происхождения [14, 16].
При генетическом дефекте в соответствующих хромосомах динамическое равновесие регуляции роста смещается в сторону пролиферации и возникает доброкачественный опухолевый рост [13].
Для указанных заболеваний типична высокая частота спонтанных мутаций, в результате чего 50 % клинических случаев являются спорадическими. Оба заболевания характеризуются 100 % пенетрантностью и широкой фенотипической вариабельностью.
НФ 1 довольно распространен, его частота составляет примерно 1 : 3000. Частота НФ 2 равняется 1 : 40 000. Для обоих состояний характерна генетическая мозаичность [1, 4, 9].
Особый интерес для неврологов представляет нейрофиброматоз 2-го типа, который ранее называли центральным нейрофиброматозом и который предрасполагает к появлению доброкачественных новообразований в центральной нервной системе [12].
НФ 2, так же как и НФ 1, является аутосомно-доминантным заболеванием, однако встречается в популяции значительно реже [1].
Для НФ 2 характерны новообразования центральной и периферической нервной системы (чаще — шванномы) при минимальных кожных и экстраневральных симптомах. НФ 2 диагностируется у пациента при наличии какого-либо из нижеперечисленных симптомов:
1. Двусторонние новообразования 8-го черепного нерва, выявленные при помощи КТ или МРТ.
2. Наличие родственников 1-го порядка с НФ 2 и односторонним новообразованием 8-го нерва или 2 из нижеперечисленных заболеваний:
— ювенильное заднее подкапсулярное затемнение хрусталика.
НФ 1 характеризуется преимущественно кожными проявлениями (гиперпигментированными макулами цвета кофе с молоком, кожными и подкожными нейрофибромами), опухолями невральных оболочек (нейрофибромы), глиомами зрительного тракта и другими нейроонкологическими заболеваниями, целым рядом костных аномалий, когнитивным дефицитом и повышенным риском опухолевого роста за пределами нервной ткани [9, 10].
Средний возраст появления симптоматики при НФ 2 составляет 20 лет, средний возраст на момент постановки диагноза — примерно 28 лет. НФ 1, как правило, начинается в раннем детстве с кожных симптомов, тогда как НФ 2 — в молодом возрасте, чаще всего с развития глухоты в результате вестибулярных шванном (ВШ) или других признаков, вторичных относительно менингиом или спинальных шванном. Оба заболевания диагностируются на основании клинических признаков (табл. 1, 2).
Учитывая наличие множества неспецифических симптомов у больных, в 1988 году для диагностики НФ 2 Национальным институтом здоровья США разработаны абсолютные диагностические критерии (NIH criteria) [1, 5], а позже к ним добавлены вероятные критерии [11] (табл. 1).
3 % пациентов со шванномами и 1 % пациентов с менингиомами страдают НФ 2. 20 % пациентов с множественными менингиомами имеют НФ 2 [8, 11].
Наиболее характерное проявление НФ 2 — наличие двусторонних вестибулярных шванном [1, 4]. Вторые по частоте опухоли — это шванномы других черепных, спинальных и периферических нервов [2, 8]. Значительно реже (менее 10 %) встречаются менингиомы (интракраниальные, включая менингиомы зрительных нервов, и спинальные), эпендимомы и глиомы [2, 7].
В принципе, шванномы могут образовываться в любом месте в организме, где имеются нервы со шванновскими клетками. Излюбленная локализация опухолей на VIII нерве при НФ 2 до настоящего времени остается необъяснимой [4, 15, 16].
Чаще всего пациенты обращаются к врачу в связи со снижением слуха или с появленим шума в ушах, которые в начале заболевания носят односторонний характер. Данные жалобы могут сопровождаться головокружением и атаксией. В 20–30 % случаев у этих пациентов помимо вестибулярных шванном выявляют менингиомы, спинальные или периферические опухоли [2, 7].
Нередко заболевание манифестирует нейропатией лицевого нерва (3–5 %), которая не поддается лечению. У некоторых пациентов возникает полимиелитоподобный синдром (около 3 %) [15]. 60–80 % пациентов с НФ 2 имеют зрительные нарушения — катаракты, ретинобластомы, гемартромы, менингиомы зрительных нервов и другие [2, 7].
Приводим описание сложного клинического случая.
Пациент А., 26 лет, инвалид ІІ группы, обратился с жалобами на нарастающую слабость и нарушение чувствительности в ногах, больше правой; изменение походки, шаткость при ходьбе, усиливающуюся в темноте; императивные позывы на мочеиспускание; снижение слуха с обеих сторон; приступы выраженной головной боли, сопровождающиеся рвотой, чаще в утренние часы.
Из анамнеза известно, что заболевание началось около 6 лет назад, когда появились умеренные боли в поясничной области. 2 года назад присоединились вышеперечисленные жалобы. В последнее время беспокоят императивные позывы на мочеиспускание. Семейный анамнез не отягощен.
Обследовался в Киевском НИИ нейрохирургии, нейрохирургическом отделении КРУ «КБ им. Н.А. Семашко» г. Симферополя, в Турции. После проведения МРТ головного и спинного мозга был установлен диагноз: множественные объемные образования. Предлагалось оперативное лечение, от которого пациент отка- зался.
Объективно: общее состояние больного удовлетворительное. В соматическом статусе пациента патологии не выявлено.
Неврологический статус: сознание ясное, ориентирован, адекватен. Общемозговой и менингеальной симптоматики нет. Зрачки одинаковой величины, фотореакция и корнеальные рефлексы живые. Движения глазных яблок не ограничены. Речь и глотание не нарушены. Наблюдается снижение слуха с двух сторон, более выраженное слева. Лицо симметрично, язык по средней линии. Походка паретичная с элементом штампующей справа, выражена атаксия при ходьбе. Выявлен нижний спастический парапарез, более выраженный справа. Брюшные рефлексы отсутствуют. Выражена атаксия в позе Ромберга. Координаторные пробы выполняет с интенцией с двух сторон. Гипестезия по проводниковому типу с уровня D7 справа и с уровня L1 слева. Снижена глубокая чувствительность на нижних конечностях.
При осмотре больного обращает на себя внимание наличие множественных родинок на коже (рис. 1). Других кожных и подкожных образований не выявлено.
Дополнительные обследования: общие и биохимические анализы крови и мочи в пределах нормы.
Рентгенография органов грудной клетки и ЭКГ патологии не выявили.
На глазном дне: диски зрительных нервов бледно-розовые, границы стушеваны, с бледноватым оттенком, артерии сужены, извиты; вены темные, полнокровные, извиты. VOD = VOS = 1,0. Заключение: картина застойных дисков зрительных нервов обоих глаз.
Аудиометрия выявила поражение звуковоспринимающего аппарата с двух сторон. Заключение сурдолога: двусторонний базальный кохлеит.
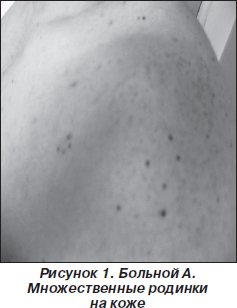
На МРТ головного мозга: множественные объемные образования гетерогенной структуры, содержащие кистозный компонент при контрастировании: в базальных отделах правой лобной доли размерами 21 х 25 х 19 мм, в области верхней лобной извилины размерами 47х 34 мм, в левой гемисфере мозжечка размерами 23 х 14 мм; билатерально от сильвиевой борозды подоболочечно выявлено образование, распространяющееся в глубь мозга, и в заднем роге правого бокового желудочка; эндо- и супраселлярное образование 35 х 15 мм, выполняющее турецкое седло и распространяющееся за его пределы, в мостомозжечковых углах и пирамидках на протяжении слуховых каналов двусторонние образования с деструкцией кости (рис. 2).
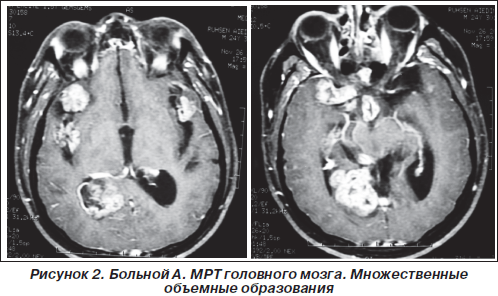
На МРТ шейного, грудного и пояснично-крестцового отделов позвоночника: на уровне С4 позвонка сирингомиелитическая полость размерами 18 х 13 х 27 мм; объемное образование в позвоночном канале на протяжении области исследования (С7-S5), накапливающее контраст. Спинной мозг прослеживается в виде отдельных фрагментов и оттеснен кпереди с уровня С7 до L1 (рис. 3).
Учитывая молодой возраст пациента, клиническую манифестацию заболевания в 20-летнем возрасте, двустороннее снижение слуха, наличие множественных опухолей в головном (в том числе и слуховых нервов) и спинном мозге на МРТ, минимальные кожные изменения и отсутствие экстраневральной патологии, был установлен диагноз: нейрофиброматоз 2-го типа с множественными опухолями головного и спинного мозга. Нижний спастический парапарез, смешанная атаксия. Нарушение функции тазовых органов по центральному типу. Ликворно-гипертензионные кризы.
Обсуждение
Следует отметить, что НФ 2 встречается значительно реже, чем НФ 1. Подобный клинический случай в неврологической практике можно встретить нечасто.
Диагностика НФ 2 весьма затруднительна из-за практического отсутствия внешних изменений (пятна на коже, опухоли) и неспецифичности неврологической картины.
У нашего пациента имелись множественные новообразования центральной нервной системы. В связи с тем, что оперативное лечение и биопсия опухолей не проводились, можно лишь предполагать наличие двусторонних шванном слуховых нервов. Описанное на МРТ объемное образование в позвоночном канале, оттесняющее спинной мозг, можно трактовать как множественные шванномы спинномозговых корешков. Также у больного не было кожных изменений, что характерно для НФ 2, за исключением многочисленных мелких родинок.
Следует отметить отсутствие когнитивных нарушений, патологии скелета, поражения внутренних органов, что типично для НФ 2. В то же время отсутствовали офтальмологические расстройства (ювенильное подкапсулярное помутнение хрусталика, катаракта, рубцы роговицы, гамартомы сетчатки), характерные для НФ 2.
В заключение следует отметить, что НФ является комплексной генетической патологией с множественными признаками и значительной фенотипической вариабельностью. НФ 2 ограничен, как правило, нервной системой, тогда как НФ 1 является системным расстройством. Сложность диагностики и лечения данных заболеваний требует координированного междисциплинарного подхода.
1. Asthagiri A.R., Parry D.M., Butman J.A. et al. Neurofibromatosis type 2 // Lancet. — 2009. — Vol. 6. — P. 1974-86.
2. Evans G.R., Watson C., King A. et al. Multiple meningiomas: differential involvement of the NF2 gene in children and adults // J. Med. Genet. — 2005. — Vol. 42. — P. 45-48.
3. Farrell C.J., Plotkin S.R. Genetic causes of brain tumors: neurofibromatosis, tuberous sclerosis, von Hippel-Lindau, and other syndromes // Neurol. Clin. — 2007. — Vol. 25. — P. 925-46.
4. Ferner R.E. Neurofibromatosis 1 and neurofibromatosis 2: a twenty first century perspective // Lancet Neurol. — 2007. — Vol. 6. — P. 340-51.
5. Gerber P.A., Antal A.S., Neumann N.J. et al. Neurofibromatosis // Eur. J. Med. Res. — 2009. — Vol. 14. — P. 102-5.
6. Gottfried Oren N., Viskochil David H., Fults Daniel W. et al. Molecular, genetic, and cellular pathogenesis of neurofibromas and surgical implications // Neurosurgery. — 2006. — Vol. 58. — P. 1-16.
7. Hartmann C., Sieberns J., Gehlhaar C. et al. NF2 mutations in secretory and other rare variants of meningiomas // Brain Pathol. — 2006. — Vol. 16. — P. 15-9.
8. Holland K., Kaye A.H. Spinal tumors in neurofibromatosis-2: management considerations — a review // J. Clin. Neurosci. — 2009. — Vol. 16. — P. 169-77.
9. Hottinger A.F., Khakoo Y. Neuro-oncology of Neurofibromatosis Type 1 // Curr. Treat. Options Neurol. — 2009. — Vol. 11. — P. 306-14.
10. Lee M.J., Stephenson D.A. Recent developments in neurofibromatosis type 1 // Curr. Opin. Neurol. — 2007. — Vol. 20. — P. 135-41.
11. McClatchey A.I. Neurofibromatosis // Annu. Rev. Pathol. — 2007. — Vol. 2. — P. 191-216.
12. Nowak C.B. The phakomatoses: dermatologic clues to neurologic anomalies // Semin. Pediatr. Neurol. — 2007. — Vol. 14. — P. 140-9.
13. Otibi M., Rutka J.T. Neurosurgical implications of neurofibromatosis Type I in children // Neurosurg Focus. — 2006. — Vol. 20. — P. 130-9.
14. Savar A., Cestari D.M. Neurofibromatosis type I: genetics and clinical manifestations // Semin. Ophthalmol. — 2008. — Vol. 23. — P. 45-51.
15. Williams V.C., Lucas J., Babcock M.A. et al. Neurofibromatosis type 1 revisited // Pediatrics. — 2009. — Vol. 123. — P. 124-33.
16. Yohay K. Neurofibromatosis type 1 and associated malignancies // Curr. Neurol. Neurosci. Rep. — 2009. — Vol. 9. — P. 247-53.
Нейрофиброматоз 2 типа история болезни
Нейрофиброматоз (НФ) – наследственное заболевание, предрасполагающее к развитию опухолей у человека [25,39].
В литературе нейрофиброматоз впервые описан в 1822 г шотландским хирургом Wishart, который описал пациента с НФ 2 типа. Нейрофиброматоз 1 типа был изучен и описан в 1882 г учеником Вирхова von Recklinghausen. Однако в 1916 г Cushing в своей научной работе объединил эти заболевания под общим названием «болезнь Реклингаузена», и лишь после молекулярно-генетических исследований, результаты которых были опубликованы в 1985 и 1987 гг., были выявлены принципиальные отличия в патогенезе НФ1 и НФ2. Было доказано, что это совершенно разные заболевания, требующие дифференцированного клинического подхода [4].
В литературе описано всего восемь «типов» нейрофиброматоза, однако в последнее время большинство из них (кроме НФ2) считаются абортивными формами НФ1 и в качестве самостоятельных нозологических форм не выделяются. Исключениями могут быть сегментарный нейрофиброматоз (НФ5), когда типичные проявления НФ1 локализуются в одном или нескольких соседних дерматомах (встречается крайне редко, обычно не наследуется), и, не входящий в число восьми, спинальный нейрофиброматоз, при котором симметрично поражаются все спинальные корешки (описано только несколько наблюдений)[15,24,25].
Нейрофиброматоз 1 типа (НФ1) является аутосомно-доминантным заболеванием (частота в популяции составляет 1 случай на 3500 новорожденных)[25]. Во всех случаях НФ1 генетический дефект локализуется в зоне 11.2 хромосомы 17 (17q11.2) [40]. Расположенный здесь ген НФ1 кодирует синтез крупного белка – нейрофибромина, который участвует в инактивации белков-промоторов (ras-протеина и его аналогов), обеспечивая динамический контроль клеточного роста [29,48]. Ген НФ1 является одним из основных генов-супрессоров опухолевого роста для примерно 30% тканей организма, в первую очередь нейроэктодермального происхождения. При повреждении гена НФ1 в одной из хромосом 17 пары, 50% синтезируемого нейрофибромина становятся дефектными, и наблюдается смещение равновесия роста клеток в сторону пролиферации[8,40].
Мы бы хотели остановиться на нейрофиброматозе 2 типа, который ранее называли «центральным нейрофиброматозом», и который предрасполагает к появлению доброкачественных новообразований в центральной нервной системе [11].
Нейрофиброматоз 2 типа (НФ2), так же как и НФ1, является аутосомно-доминантным заболеванием, однако встречается в популяции значительно реже (1 случай на 40000 новорожденных) [16,17,24,39,47]. Генетический дефект при этом заболевании находится принципиально в другой хромосоме и, следовательно, патогенез данного заболевания иной.
Ген НФ2 локализуется в 22 хромосоме (22q12) и кодирует синтез другого супрессора опухолевого роста – белка мерлина, который функционирует как мембранный организатор и обеспечивает, в первую очередь, построение и функционирование клеточного скелета. Наибольшее значение этот белок имеет в регулировании пролиферации клеток нейроэктодермального происхождения [6,24,30,51].
Учитывая наличие множества неспецифических симптомов у больных, в 1987 году для диагностики «НФ2» Национальным Институтом Здоровья США разработаны абсолютные диагностические критерии ( NIH criteria )[39], а позже к ним добавлены вероятные критерии [16] (таблица 1).
Абсолютные признаки
Вероятные признаки
Двусторонние вестибулярные шванномы (невринома VIII черепного нерва)
— односторонняя вестибулярная шваннома
— любые два признака из перечисленных (менингиома, глиома, нейрофиброма, шваннома, задняя субкапсулярная лентикулярная катаракта)
Односторонняя вестибулярная шваннома
— возраст менее 30 лет
— любые два признака из перечисленных (менингиома, глиома, нейрофиброма, шваннома, задняя субкапсулярная лентикулярная катаракта)
Множественные менингиомы (две и более)
— односторонняя вестибулярная шваннома
— две и более из перечисленных опухолей (глиома, нейрофиброма, шваннома) или
Клиническая манифестация заболевания.
Наиболее характерным проявлением нейрофиброматоза 2 типа является наличие двусторонних вестибулярных шванном [14,24,37]. Вторые по частоте опухоли – это шванномы других черепных, спинальных и периферических нервов[6,14,38]. Значительно реже (менее 10%) встречаются менингиомы (интракраниальные, включая менингиомы зрительных нервов, и спинальные), эпиндимомы и глиомы[14,16,41].
В принципе, шванномы могут образовываться в любом месте в организме, где имеются нервы со шванновскими клетками. Излюбленная локализация опухолей на VIII нерве при НФ2, до настоящего времени остается необъяснимой [27,30].
Чаще всего пациенты обращаются к врачу в связи со снижением слуха или с появленим шума в ушах, которые в начале заболевания носят односторонний характер[15,41,36]. Данные жалобы могут сопровождаться головокруженим и атаксией. В 20-30% случаев у этих пациентов помимо вестибулярных шванном выявляют менингиомы, спинальные или периферичесие опухоли [10,13,14,18].
Нередко заболевание манифистирует параличем Белла (3-5%), который не поддается лечению и до выявления причины его появления проходит несколько лет. У некоторых пациентов возникает полимиелит-подобный синдром (около 3%) [24,46].
60-80% пациентов с нейрофиброматозом 2 типа имеют зрительные нарушения – катаракты, ретинобластомы, гемартромы, менингиомы зрительных нервов и др.[7,31,43]
Приблизительно около 70% пациентов имеют изменения на коже и дистальных ветвях периферических нервов (пятна цвета «кофе с молоком», шванномы, нейрофибромы) [15,25]
Менингиомы при нейрофиброматозе 2 типа чаще локализуются супратенториально и расположены преимущественно на серповидном отростке в лобной и теменной областях [3,21,49]. Какой–либо закономерности в возникновении менингиом определенного типа выявлено не было [28]. Так же характерно наличие спинальных менингиом [35]. Корелляции между гистологическим типом менингиомы и наличием НФ2 не выявлено [2].
Частое сочетание НФ2 и менингиом объясняется наличием генетического дефекта в одной хромосоме [29,42]. При спорадических менингиомах мутации в гене НФ2 в 22 хромосоме встречаются в 30-60% [8,50].
Описаны случаи смешанных опухолей, состоящих из клеток менингиомы и шванномы. Как правило, эти опухоли локализуются в области мосто-мозжечкового угла [3,12,32]. Так же при НФ2 нередко выявляется менингоангиоматоз [9].
В 8% случаев менингиомы являются первыми новообразованиями перед возникновением невриномы VIII черепного нерва [7]. При генетическом обследовании пацентов с менингиомами нередко (в 90% случаев) выявляется мутация в 22 хромосоме [50].
Эпиндимомы и глиомы низкой степени злокачественности при НФ2 встречаются значительно реже, и локализуются опухоли преимущественно в стволе мозга и в верхних шейных сегментах спинного мозга. Озлокачествление этих опухолей происходит редко и, в большинстве случаев, связано с проведенной лучевой терапией [5].
По мнению некоторых авторов, лечение больных с НФ2 должно проводится бригадой специалистов, включающей невролога, нейрохирурга, отоларинголога, окулиста, радиохирурга и генетика [1,19,45].
При двусторонних невриномах и сохранном слухе, лечение рекомендуется начинать с опухоли меньшего размера, при снижении слуха – со стороны лучше слышащего уха [1]. Если после полного удаления опухоли слух с этой стороны сохраняется удовлетворительным, то следует удалять другую опухоль. Если слух сохранить не удалось, в отношении остающейся невриномы рекомендуется выжидательная тактика, при нарастании симптоматики – частичное удаление опухоли (в связи с высоким риском развития глухоты) [23].
При наличии других внутричерепных новообразований, показано их хирургическое удаление, если это позволяют локализация и размеры образования, или проведение радиохирургического лечения.
Будущее данной проблемы многим авторам видится в следующем – расшифровка гена НФ2 и транскрипция белка мерлина, с последующим введением его пациентам с НФ2.
Приводим описание успешного лечения больной с НФ 2 и множественными внутричерепными и внечерепными объемными образованиями.
Из анамнеза известно, что около 6 месяцев назад больная обнаружила у себя небольшой экзофтальм справа, по поводу чего обследовалась и лечилась у офтальмологов по месту жительства, однако экзофтальм увеличивался. Спустя 2-3 месяца появилась головная боль, локализующаяся в лобной области и области глазниц, не купирующаяся приемом НПВС. Постепенно головная боль нарастала, периодически, без всякой причины, стало появляться затруднение носового дыхания справа. Амбулаторно выполнена КТ головного мозга, при которой выявлено объемное образование в базальных отделах лобной области с распространением через решетчатый лабиринт в полость носа, и прорастающее через медиальную стенку в полость правой глазницы. Семейный анамнез не отягощен, среди родственников больной никаких онкологических заболеваний до настоящего времени выявлено не было.
Общее состояние больной при поступлении удовлетворительное. В соматическом статусе пациентки патологии не выявлено.
На глазном дне патологии обнаружено не было.
Больная осмотрена отоларингологом – на латеральной стенке правого носового хода, в заднее-верхних отделах, выявлено плотное подслизистое образование на 4- 5 мм выдающееся в полость носового хода.
Больной выполнена МРТ головного мозга с контрастированием на которой выявлены:
• После введения контрастного вещества отмечается его интенсивное неоднородное накопление образования в области носа и придаточных пазух. Другие образования контраст накапливают равномерно. Данные МРТ расценены специалистами как полипоз (?), осложненный вторичной микотической инфекцией и кровоизлиянием.
Опухоль на дне передней черепной ямки выделена по периферии, местом исходного роста опухоли была твердая мозговая оболочка дна ольфакторной ямки. В этом месте твердая мозговая оболочка иссечена, после чего удалена интракраниальная часть опухоли, которая представляла собой солидный компонент и кисту с плотными стенками. Полость лобных пазух была выпонена солидным компонентом опухоли, которая удалена, слизистая из лобных пазух так же удалена. Далее произведена резекция горизонтальной пластинки решетчатой кости, резекция решетчатого лабиринта, пророщенного опухолью. Интраназальная часть опухоли удалена кускованием из полости черепа, причем после удаления опухоли образовался прямой ход из полости черепа в полость носа на уровне верхних раковин. Внутриглазничная часть опухоли так же удалена из данного доступа. Гемостаз при АД 150/90 мм.рт.ст.
Произведена пластика дефекта твердой мозговой оболочки двумя слоями апоневроза с проклеиванием по периферии лоскута фибриновым клеем Тиссукол – Кит. К концу операции мозг западает, хорошо пульсирует. Стенки образовавшейся полости выложены гемостатической марлей « Surgecel ». Костный лоскут фиксирован титановыми пластинками, выполнена первичная пластика дефекта костей черепа титановым имплантом. Послойное ушивание раны. Йод, спирт, ас. повязка. Произведена передняя томпонада носа.
При гистологическом исследовании удаленных новообразований обнаружены клетки менинготелиоматозной менингиомы.